纵隔castleman病1例并文献复习
徐婷 徐姝 孙思庆 林勇
纵隔castleman病1例并文献复习
徐婷 徐姝 孙思庆 林勇
Castleman病(Castleman disease, CD)最早在1954年由Castleman等人首先报道,发病机制不清,是一种以不明原因淋巴结肿大为特征的慢性淋巴组织增生性疾病,又称血管滤泡性淋巴组织增生或巨大淋巴结增生。本文回顾性分析了病理确诊的纵隔透明血管型CD经典病例1例,并复习文献,总结CD的临床表现、影像学、病理学特征以及治疗手段和预后。
病例资料
患者女性,41岁,护士,因“体检发现纵隔肿物半月”于2012-09-17入院。体检胸片检查示右纵隔占位(图1),进一步行胸部CT检查发现右中纵隔占位,既往史无特殊。入院查体未见明显异常,全身浅表淋巴结未及肿大。胸部CT平扫示右中纵隔有类圆形软组织肿块影,大小约4.6cm×3.5cm,界清,边缘光整。增强:右中纵隔可见一类圆形软组织肿块影,界清,边缘光整,增强时均匀强化,三期CT值分别为112HU、108HU、100HU,两侧腋窝淋巴结可见(图2)。颈胸部彩超示:右上纵隔内紧邻主动脉弓右侧见团块状回声,4.76cm×3.42cm大小,外形欠规整,内部呈中低回声,尚均匀,CDFI可见较丰富血流信号,考虑纵隔内实质性肿块。入院后于全麻下行经胸腔镜辅助腋下小切口上中纵隔占位切除术。术中见肿瘤较大,4组淋巴结肿大,钛夹夹闭可疑滋养血管后将肿瘤完整切除。清扫气管前、胸膜顶肿大淋巴结。病理结果回报示:右中纵隔肿物,免疫组化示:CD20和CD79增生的淋巴滤泡(+)、CD3和CD7滤泡间区T细胞(+)、Bcl-2(+)、Bcl-6和CD10残留的生发中心(+)、CD21、CD23和CD35滤泡树突细胞(+)、CD31血管(+)。结合免疫组化符合Castleman病,倾向透明血管型,大小7cm×6cm×3.5cm,切缘未见病变残留(图3)。随访四年,患者病灶无复发,生存质量好。
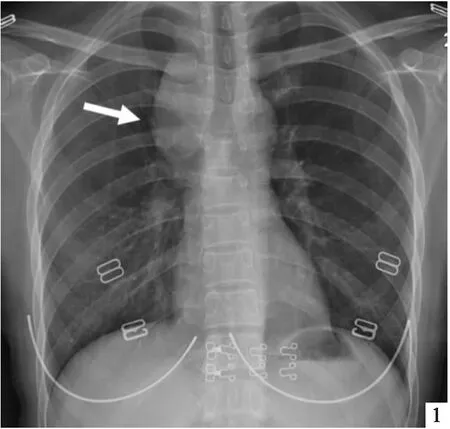
图1 患者胸片示右纵隔占位,界清,光滑
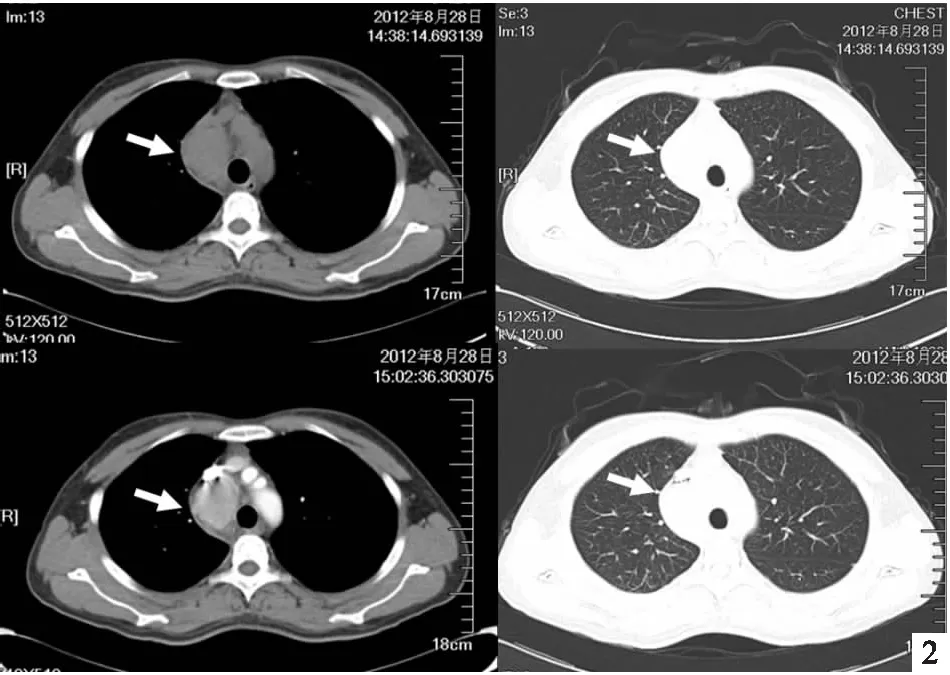
图2 患者胸部CT示右中纵隔可见一类圆形软组织肿块影,界清,边缘光整,增强时均匀强化

图3 手术标本病理(HE×100)可见大量淋巴细胞团
讨 论
Castleman病是一种非干酪样淋巴结增殖性病变,又被称为血管滤泡性淋巴组织增生或巨大淋巴结增生。Castleman病的分型有两种方法,依肿大淋巴结的分布来进行分型在临床上更具指导治疗的意义。局灶型CD(LCD)一般没有全身症状,只有单一部位的淋巴结肿大,切除肿块后5年生存率较高,而多中心型CD(MCD)可累及全身各处淋巴结,有多系统受累的表现,手术不能根治,放疗、化疗也仅能部分缓解。根据病理分型,分为透明血管型、浆细胞型以及二者特征兼有的混合型[1]。
我们以“纵隔”、“castleman病”为关键词,通过万方数据库对我国2000年至今公开发表的文献进行检索,共检索到期刊论文155篇,排除综述及无病理证实的报道,共复习中文文献86篇,文献共报道285例患者。2015年至目前发表的文献见共8篇[2-9],但众多的个案报道和文献复习中缺乏大型、系统的文献复习。
文献报道的285例CD患者中,男性165例,女性120例;男:女为1.37:1。年龄 6岁至77岁,各年龄段均可发病。局灶型CD(LCD)病186例,多中心CD(MCD)99例;其中LCD患者9例有伴随症状,多为发热、咳嗽、胸痛等非特异症状或肿大淋巴结压迫食管或气管引起的吞咽困难和气短。LCD以纵隔和胸内淋巴结增生为多见,文献中明确提及的有138例,占文献病案报道的74%,除纵隔淋巴结增生外,还可见肠系膜、颈部、腹主动脉旁、腹膜后、肾周、泪腺的单中心castleman病报道。
依病理分型,285例患者中,透明血管型(HV)197例,浆细胞型(PC)56例,混合型(MIX)32例。在明确提及病理分型的LCD患者中,各病理分型为HV 92例/PC 28例/MIX 22例;明确提及病理分型的MCD病患者中,各病理分型分别为HV 42例/PC 28例/MIX 11例。
LCD约占CD的80%-90%,其中约90%为透明血管型[10],表现为孤立的或某一组肺门或纵隔淋巴结肿大,病理学表现为大量散在分布的淋巴滤泡,增生的滤泡中又可见明显增生的中小血管明显增生,并伴有玻璃样变性,滤泡之间免疫细胞的类型较多,常可见到免疫母细胞以及少量的浆细胞和嗜酸粒细胞等。由于血液供应丰富,病灶内极少伴有出血和坏死。CT平扫表现为肺门或纵隔内边界清楚的软组织密度影,对纵隔有压迫,滤泡外套细胞层明显增厚是边界清楚的病理学基础,诊断思维上应首先考虑间叶或淋巴来源的肿块,CT增强扫描时病变强化明显,说明病变富血管,血供主要来源于透明血管型病灶内大量增生的毛细血管和周边较多粗大的滋养动脉[11],CT扫描静脉期有衰减,造影剂有“快进快出”的特点,支持CD的诊断,但病灶强化明显需与类癌相鉴别。病变大,边缘光整,似可见包膜,可除外腺癌;伴有纵隔淋巴结肿大,可除外肉瘤;病变大而中心无坏死区,不支持鳞癌;淋巴结无明显融合成团的表现,不支持小细胞癌。5%-10%的患者肿大淋巴结内可见分支状或斑点状钙化。LCD预后良好,其中接受手术治疗完全切除112例。在文献复习中仅见1例发病五年后发展为淋巴瘤、1例并发重症肌无力的报道。
MCD以浆细胞型为主,表现为纵隔和肺门多组淋巴结受累,该型的病理特点是在滤泡间弥漫性的浆细胞增生,常伴有Russell小体,与LCD不同的是MCD滤泡中血管的玻璃样变性并不明显,CT表现为多发的软组织密度结节,增强后强化程度与LCD类似,当病变侵犯肺实质时可表现为淋巴细胞间质性肺炎或胸腔积液。该型病情多呈现进展性和侵袭性,部分病例可并发感染、Kaposi肉瘤或淋巴瘤,预后不良[11]。文献复习共计13例合并副肿瘤性天疱疮,1例合并副肿瘤性天疱疮和系统性红斑狼疮,2例合并副肿瘤性天疱疮和闭塞性细支气管炎,3例合并闭塞性细支气管炎,5例合并多浆膜腔积液,另有合并肺腺癌、脾肿大、肾淀粉样变、肝硬化、阵发性睡眠性血红蛋白尿各1例报道;4例随访过程中发展为霍奇金淋巴瘤,1例转化为弥漫大B细胞淋巴瘤;1例因肾功能衰竭死亡,1例因呼吸衰竭死亡。在报道中有接受化疗的72例患者,采用CHOP方案58例未进展,CHOP+利妥昔单抗3例,完全缓解;1例浆细胞型应用CHOP方案6周期后控制不良,加用沙利度胺+重组人干扰素α-2b后病灶缩小,1例透明血管型CHOP方案3周期后控制不佳,应用FCD方案两次后病灶缩小,1例浆细胞型采用CVP方案病灶缩小;化疗患者随访期间均存活。
18F-FDG PET/CT 对于CD的诊断价值有限,仅能显示高代谢灶,对于CD和恶性肿瘤的鉴别不能提供有效依据,且代谢增高程度与临床分类及病理类型无关,不能提供病理分型的依据[12]。
近年的研究对CD的病因和发病机制目前已有比较深入的了解。研究认为MCD与HIV感染、浆细胞恶性疾病以及B细胞淋巴瘤等关系密切。CD的发生可能与人类8型疱疹病毒(HHV-8)相关[11],该病毒可编码人白介素-6同源类似物,编码蛋白可直接激素JAK-STAT通路,引起人体淋巴结及网状内皮系统的免疫增殖反应。也有研究表明白介素-6的过度产生,导致血清和受累淋巴结内IL-6升高是CD的发病原因[13]。
目前认为绝大多数CD病是多克隆起源的,利用PCR技术对CD免疫球蛋白基因和TCR受体基因进行重排后显示大多为阴性结果,但也有研究发现少数病例为单克隆增生,并可转化为淋巴瘤,以B细胞性淋巴瘤多见,且多发生于HIV阳性的患者[14]。CD病发生恶性转化的机制可能是在增生的过程中发生了基因突变[15],血管内皮或FDC介导的淋巴细胞的增生可能发生淋巴瘤转化,可导致Kaposi肉瘤或FDC肉瘤的发生[16]。
LCD多为良性经过,治疗以手术为主,绝大部分患者可长期存活,复发较少[17],如有手术禁忌或病灶不能完全切除时,可选择放疗和/或肾上腺糖皮质激素治疗。而多中心型或伴有多克隆免疫球蛋白血症时,预后较差,且目前无规范及特效的治疗方案,文献复习中化疗方案多采用COP方案或CHOP方案进行全身化疗,多数可达到完全缓解,但停药后易复发。Lealidomide对于缓解MCD患者全身淋巴结肿大、血管炎具有很好的疗效[17],此外,抗IL-6受体抗体Tocilizumab[18]以及抗IL-6单克隆抗体西妥昔单抗[19]也可用于治疗MCD。肿瘤转移性可引起纵隔淋巴结肿大并融合成团,结核引起的淋巴结肿大多伴有钙化,结节病和淋巴瘤也可引起纵隔淋巴结肿大,需与CD进行鉴别诊断,临床应仔细观察胸部影像学的特征,并注意进行鉴诊断[20]。
综上述,临床诊治增强CT表现为均匀一致的三期强化的界限清楚的纵隔淋巴结肿大时,需考虑CD的可能性。LCD推荐手术治疗,MCD较难通过一次手术有较大获益,仍需进行全身治疗。
[1] Soumerai JD,Sohani AR,Abramson JS.Diagnosis and management of Castleman disease[J].Cancer Control,2014,21(4):266-278.
[2] 赵银英,周宇麒,冯定云,等.Castleman病一例并文献复习[J].新医学,2015,46(6):403-409.
[3] 林称意,严会志,郭家龙,等.合并重症肌无力的单中心型Castleman病一例[J].临床外科杂志,2015,23(3):227.
[4] 高存,田辉,岳韦名,等.纵隔巨大淋巴结增生症1例并相关文献复习[J].医药前沿,2015,5(9):351-352.
[5] 肖翠容,洪秀理,林进宗,等.利妥昔单抗联合CHOP化疗Castleman病长期缓解1例[J].福建医药杂志,2015,37(2):179-180.
[6] 边云,陈炜,史张,等.Castleman病影像学表现与病理对照分析[J].第二军医大学学报,2015,36(10):1143-1147.
[7] 吴峰,丁伯应,任刚,等.左肺门透明血管型Castleman病1例[J].中华胸心血管外科杂志,2015,31(1):47.
[8] 胡敏,袁凯锋,李晓明,等.Castleman病的临床特征及疗效分析[J].临床合理用药杂志,2016,9(4C):87-90.
[9] 徐玉琴,张来顺,王春,等.胸腹部局灶型Castleman病的CT和MRI征象分析[J].医学影像学杂志,2015,25(10):1802-1806.
[10] Zhou N,Huang CW,Huang C,et al.The characterization and management of Castleman's disease[J].J Int Med Res,2012,40(4):1580-1588.
[11] Kligerman SJ,Auerbach A,Franks TJ,et al.Castleman Disease of the Thorax: Clinical, Radiologic, and Pathologic Correlation: From the Radiologic Pathology Archives[J].Radiographics,2016,36(5):1309-1332.
[12] 丁重阳,李天女,王聪.Castleman病的18F-FDG PET/CT显像特点[J].中华核医学与分子影像杂志,2015,35(1):14-17.
[13] Post GR,Bell RC,Rjoop A,et al.Diagnostic Utility of Interleukin-6 Expression by Immunohistochemistry in Differentiating Castleman Disease Subtypes and Reactive Lymphadenopathies[J].Ann Clin Lab Sci, 2016,46(5):474-479.
[14] Forteski Dde F,Netto FC,Lomonte AB,et al.Multicentric Castleman disease not associated with HHV-8 and HIV viruses[J].Rev Bras Reumatol,2014,54(4):326-329.
[15] 刘洁,徐玉乔,杨守京.Castleman病的免疫表型和基因重排分析[J].临床与实验病理学杂志,2011,27(4):361-366,375.
[16] Wang HW,Pittaluga S,Jaffe ES.Multicentric Castleman disease: Where are we now?[J].Semin Diagn Pathol, 2016,33(5):294-306.
[17] Liu AY,Nabel CS,Finkelman BS,et al.Idiopathic multicentric Castleman's disease: a systematic literature review[J].Lancet Haematol,2016,3(4):e163-e175.
[18] Galeotti C,Boucheron A,Guillaume S,et al.Sustained remission of multicentric Castleman disease in children treated with tocilizumab, an anti-interleukin-6 receptor antibody[J].Mol Cancer Ther,2012,11(8):1623-1626.
[19] Fajgenbaum DC,Kurzrock R.Siltuximab: a targeted therapy for idiopathic multicentric Castleman disease[J].Immunotherapy,2016,8(1):17-26.
[20] Sawata T,Bando M,Nakayama M,et al.Multicentric Castleman's disease developing during follow-up of sarcoidosis[J].Respirol Case Rep,2016,4(4):e00168.
2017-04-10]
10.3969/j.issn.1009-6663.2017.11.056
210009 江苏 南京,东南大学附属南京市胸科医院

