35例结核分枝杆菌感染致气管支气管软化症的临床分析
贾丽萍 陈慧冬 黄汉平 詹枝华
35例结核分枝杆菌感染致气管支气管软化症的临床分析
贾丽萍1陈慧冬2黄汉平2詹枝华2
目的分析总结气管支气管软化症的成因、临床特点,寻求合理治疗方法。方法对我们收治的35例结核性气管支气管软化症患者临床特点、治疗方法、预后等回顾性分析。结果软化部位以左右主支气管多见(分别占25.7%、17.1%);结核化疗方案及镜下介入治疗对于气管支气管结核临床疗效满意,但对较严重的气管支气管软化症患者来说,大多需要无创呼吸辅助通气及支架置入等多种治疗手段。结论气管支气管结核可引起气道不同程度的软化,支气管镜检查是确诊最佳手段,原发病的治疗是关键及早干预治疗直接影响预后。
结核;气管支气管软化症;支气管镜
气管支气管软化症是指由于各种原因造成的气管支气管弹性纤维萎缩和减少,或软骨完整性受到破坏导致的气道变软且易塌陷的疾病[1]。 成人气管支气管软化症以获得性多见,国内的报道多为个案,结核分枝杆菌感染致气管支气管软化的报道甚少。现将武汉救治中心于2013.01.01-2016.06.01期间因结核分枝杆菌感染收治而经支气管镜检查等确诊并发气管支气管软化症的35例患者临床特点总结如下,旨在引起大家重视,提高对此病症的认识及诊治水平。
资料与方法
一、研究对象
收集武汉医疗救治中心2013.01.01至2016. 07.30期间收治的肺结核患者,对其中符合纳入标准,并且具有完整的临床病史资料及随访资料的患者共35例,进行回顾性分析。其中,男11例,女24例;年龄在18-75岁,中位年龄为45岁;其中18-岁9例,30-岁2例,40-岁10例,50-岁9例,60-岁5例。
二、研究方法
本研究采用回顾性分析法。收集35例确诊结核患者的病例资料,包括:年龄、临床症状、影像学表现、纤维支气管镜下表现、治疗及转归等。
三、 纳入标准与排除标准
1 纳入标准:患者依据临床表现、胸部CT、支气管镜下表现,并经痰菌和支气管镜刷检物检查确诊结核分枝杆菌感染的患者。入院后行纤维支气管镜检查,据镜下特点诊断为“气管支气管软化症”(诊断标准参考文献[1])。入院后全程在武汉医疗救治中心跟踪治疗直至临床治愈,随访资料完整且可靠。
2 排除标准:既往均未发现有气管支气管软化(包括未行气管镜检查及检查过而未发现软化);患者既往均无慢性支气管炎及支气管哮喘等慢性肺部疾病病史,可排除其他肺部疾病引起的气管支气管软化的可能。
四、临床疗效判断[2]
据临床症状及体征缓解情况,结合胸部CT影像学检查、每1-2个月支气管镜检查了解管腔内病变情况,每月痰抗酸杆菌检查。① 显效:临床症状消失,腔内干酪坏死物及结核性肉芽组织消失,气道黏膜溃疡愈合,管腔无明显狭窄,多次痰抗酸杆菌检查均为阴性;② 有效:临床症状消失或明显缓解,腔内病灶范围缩小1/2以上,干酪坏死物消失,管腔大部分开通;③ 无效:不能达到上述标准。
结 果
一、临床表现
从发病初到本院就诊行支气管镜检查确诊为“气管支气管软化”病程从2个月到2年半不等,中位时间为1年。本组患者均有咳嗽,间断咳痰,伴发热20例(62.5%),伴有程度不同的咯血8例(25.0%),活动后感胸闷、呼吸困难5例(15.6%)。
二、影像学表现
本组患者均行胸部CT检查,肺内均有病灶,表现为斑点或斑片状影18例(36.5%),空洞形成8例(22.8%),继发支气管扩张6例(17.1%),肺内实变影5例(14.3%),纤维增殖甚至钙化5例(14.3%),肺不张5例(14.3%),胸腔积液4例(11.4%),肺毁损2例(5.71%),粟粒性肺结核1例(2.86%),肠结核1例(2.86%)。
三、纤维支气管镜下表现
本组患者入院时均行支气管镜检查,32例确诊有气管支气管结核,另外3例入院时支气管镜检查无气管支气管结核表现,仅见气道软化及气道狭窄,但肺部CT提示肺内有结核病灶,经多次痰菌查结核杆菌阳性而确诊。镜下表现呈现多种形态,如气管支气管溃疡及干酪坏死物附着、肉芽增生、淋巴瘘、管腔狭窄、管腔扭曲变形、气道软化、气道闭塞等(见表1);治疗过程中多次行支气管镜检查或(和)镜下介入治疗。治疗后随访,显效15例(42.9%),有效20例(57.1%)。所有患者均有不同程度的气管支气管软化,管腔内均无干酪坏死物及溃疡,部分病人遗留不同程度的管腔狭窄、管腔扭曲变形、气道闭塞(见表2)。对比治疗前后,虽在积极治疗下,随着病程的延长,气道软化的发生率仍明显增多,严重程度明显增加(见表1)。
气管支气管软化的镜下表现为气管支气管软骨环消失,用力呼气或咳嗽时气道明显塌陷,管腔狭窄在50%以上,吸气时管腔可有所恢复(图1A、1B)。软化部位可仅累及局部,亦有弥漫性;可单独累及单侧支气管,也可气管支气管或左右主支同时受累,但以左右主支气管最容易受累,特别是左主支气管(图2-6)。

图1A、1B左主上段软化狭窄呼气相及吸气相图2A、2B左主上段正常、下段软化狭窄图3左主外侧壁局部软化狭窄图4右主软化狭窄,软骨环消失图5右下叶背段软化狭窄图6气管下段、膜部及左右主支气管均软化狭窄,气管下段溃疡及干酪样坏死覆着
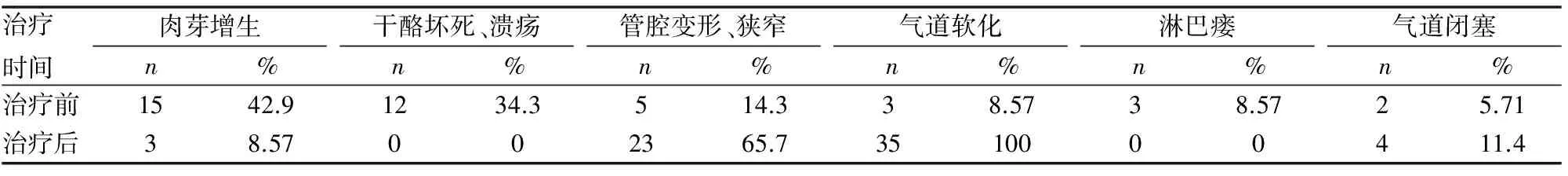
表1 35例患者治疗前后支气管镜检查的镜下表现比较

表2 治疗后6个月随访复查支气管镜示气管支气管软化部位及比例
四、治疗
对于支气管镜检查明确存在气管支气管软化后的治疗,轻度狭窄或狭窄气道为非中心气道的轻症患者无明显不适主诉,未给予特殊治疗,动态观察病情变化情况;中重度狭窄,患者出现活动后明显胸闷、呼吸困难的,气道内置入支架,但效果欠佳,容易滑脱,保留的时间较短;夜间出现呼吸困难的患者,给予无创呼吸机辅助通气治疗(多采用CPAP模式),患者症状均有所缓解,但对于白天活动后即有症状的患者不适应,应用受到一定的限制;软化段较短的左主支患者症状较重,行支气管狭窄段切除手术,但创伤大,患者承受较大的痛苦(见表3)。中重度气管支气管软化患者易反复合并感染,且痰液引流困难,感染后呼吸困难症状明显加重,往往需要多种手段联合治疗。

表3 35例患者合并气管支气管软化的临床症状及治疗
讨 论
先天性气管支气管软化症多见于儿童,成人气管支气管软化症多继发于其他疾病,国内对于后者的报道多为个案,林红英等报道[3]复发性多软骨炎患者导致气道软骨,郝俊芳等报道[4]癌症患者短期内接受大剂量的放疗,超过了气管的耐受量而导致气管软化。胸腔、纵隔内甲状腺肿瘤、肿大淋巴结、肥大的胸腺、扩大的心脏、血管环、气管插管等外压性因素也是造成气管支气管软化的重要因素[5-6],考虑与气管支气管软骨长期受压,软骨供血不足或局部缺血,引起软骨环变细、变薄及弹性纤维的减少,软骨环逐渐吸收至消失,呈膜性组织。除此,气管软化症是慢性支气管炎、慢性阻塞性肺疾病患者较高的合并症[7];创伤后、全肺切除术后亦可引起气管支气管软化。本文报道35例患者均为结核分枝杆菌感染的患者,其中有32例明确患者有气管支气管内膜结核,另外3例患者入院时支气管镜检查气道内未见有结核活动表现,但可见气道软化及气道狭窄,考虑曾有气道内结核分枝杆菌感染的可能。积极治疗后并随访,发现患者均有不同程度的气管支气管软化,合并有管腔狭窄、管腔扭曲变形、气道闭塞、肉芽增生等多种形态表现。因此结核分枝杆菌感染也是导致气管支气管软化的重要病因之一。
依据支气管镜下观察到的主要大体改变及组织病理学特征,将气管支气管结核分为6种类型:炎症浸润型、溃疡坏死型、肉芽增殖型、瘢痕狭窄型、管壁软化型、淋巴结瘘型[8]。
气道内结核分枝杆菌感染导致气道的软化,考虑为气管支气管壁长期受到结核分枝杆菌的刺激,导致气道壁细胞肿胀、坏死、脱落,大量坏死的细胞及其分泌的炎症因子等聚集在气道内,软骨组织、弹力组织被破坏,气管膜部及长轴弹性纤维萎缩、减少[9],气管软骨完整性受到破坏导致的气道变软、塌陷,形成支气管软化,而气管支气管软化后,管腔狭窄导致清除分泌物困难,反复发作感染,不仅不利于疾病的恢复,还易导致疾病的再发及耐药菌的形成。本组患者病史均较长,病程中位时间为1年,长时间的炎症刺激是导致气管支气管软化的重要因素;女性比例明显高于男性,病因不明,是否与激素水平相关有待进一步证实;以中年为主,中位年龄为45岁,软化部位主要在左右主支,特别是左主支多见,考虑与左主支气管管道较细长,分泌物引流不畅,易聚集其内,长时间受刺激易受损伤所致。
目前对于气管支气管软化的诊断,应用较多且较可靠的是气道动态CT及支气管镜检查,后者被认为是诊断气管支气管软化症的金标准[1],本组患者均经支气管镜检查确诊。① 镜下表现为气管支气管软骨环消失,用力呼气或咳嗽时气道明显塌陷,管腔狭窄在50%以上,吸气时管腔可有所恢复[9-10]。据气管塌陷的程度将气管软化分为三级:50%-75%为轻度软化症,76%-90%为中度软化症,91%-100%为重度软化症[11]。据气管塌陷的不同形态分为:月牙型或剑鞘型,若只是局部软化呈现不规则狭窄形状;若膜部同时有病变则呈现出新月型[12-13]。气管支气管软化可表现为局部亦可表现为弥漫性,可单独累及单侧支气管,也会出现气管支气管或左右主支气管同时受累,中央气道均有受累的可能。② 多层螺旋CT呼/吸气相检查能动态观察气道变化,是高度敏感诊断气管支气管软化的方法,结合三维重建能更加明显地显示出气管支气管狭窄影像,提高诊断的可信度[14]。③ 肺功能检查可了解患者肺功能状态,气管支气管软化的患者表现为动态气道阻塞,肺功能下降到一定程度时,肺功能检查才能有所体现,通常表现为通气功能障碍,呼气时流量受到限制,FEV1及VC下降明显,峰值流速下降和气道阻力升高。局部气道软化,由于病变局限,对肺功能影响不大,肺功能检查可表现为正常;肺部其他部位的实质性病变亦可影响肺功能测试结果,故肺功能检查不能作为明确诊断的依据,且不能提示病变部位,但可评估气道阻塞的严重程度[7]。
需与气管支气管软化鉴别的是过度动态气道塌陷,两者均为中央气道的管壁结构完整性缺失,导致呼气性呼吸困难;区别在于病变累及气道的解剖部位不同,支气管镜下可直观的鉴别,前者主要破坏的是气管软骨造成管腔塌陷,后者是膜部受累造成呼气时膜部向管腔内凸起影响通气,在较严重的气道狭窄病例中,两者可同时受累[15]。与瘢痕狭窄的区别是,瘢痕狭窄为持续性狭窄,气管支气管软化为动态气道狭窄,而镜下观察呼气和吸气时气道的变化,但段支气管的重度软化吸气时也会处于塌陷状态,管口表现为缝隙样闭塞,导管及球囊等可插入其内,两者也可同时并存。气管支气管软化临床表现为非特异性,常见为咳嗽、咳痰、呼吸困难、气喘等,加上大家对气管支气管软化了解不足,在临床中更多的是将气管支气管软化误诊为哮喘等其他疾病[16]。
导致气管支气管软化的病因不同,治疗方案不同,主要在针对治疗原发病上,如慢性阻塞性肺疾病致气管支气管软化给予抗感染、解痉、化痰平喘,多发性软骨炎致气管支气管软化给予糖皮质激素抗自身免疫,抑制气管、支气管软骨的破坏并使之修复,外压致气管支气管软化以解除外压为主,结核分枝杆菌感染致气管支气管软化,若在结核活动期主要给予抗结核治疗及支气管镜下介入治疗。若积极治疗原发病后,患者气道狭窄、闭塞、软化明显,尤其是中心气道,最大限度的恢复病变段气道的通畅和引流,改善肺的通气,尽可能保全肺功能是关键。气管支气管软化患者若无症状或症状较轻,可无须治疗并持续观察;若患者出现呼吸困难等症状时,则需要给予治疗,但治疗方案目前尚未统一[1]。由于患者为呼气性呼吸困难,内科保守治疗可给予持续气道正压通气治疗,维持气道的开放[3]。如果保守治疗无效,应针对不同的患者采取个体化的治疗方法,如介入治疗,包括气管内支架置入,本组患者有2例患者给予气道内硅酮支架置入,但效果均较差,主要问题表现在支架可以顺利置入狭窄部位,但易滑动脱出,难以固定位置,考虑与气道软化后无支撑力难以固定有关。如开放手术治疗有气管切开术、气管节段切除、气管重建术、人工气管以及气管外支架等;再吸收支架的置入,支撑塌陷气道的移植材料的应用以及软骨再生技术的使用仍处于研究状态,在人体中的功效仍然有待确定[17]。虽近年来诊断及治疗技术不断提高,但对气管支气管软化的治疗仍较为棘手。
本文回顾性分析35例结核感染致气管支气管软化的临床资料,了解结核分枝杆菌感染致气管支气管软化的临床特点、治疗及预后。特别是重度软化的患者,肺功能明显下降,临床症状重,目前的治疗手段尚不能满意解决临床问题,因此对气管支气管结核的治疗不仅应早期诊治,还应足疗程以减少软化的发生。随着支气管镜检查及介入治疗在呼吸内科领域的广泛开展,气管支气管软化症将逐渐得到重视,其治疗及疾病的长期管理将日渐完善。
[1] 段亮,陈晓峰.成人气管软化症[J].中华结核和呼吸杂志,2011,34(5):380-382.
[2] 张廷梅,熊敏,吴鉴文,等.支气管结核单纯化疗和介入综合治疗近期效果观察[J].中国防痨杂志,2008,30(3):206-209.
[3] 林红英,丁树枝,周静敏,等.持续气道正压通气联合激素治疗气管软化症一例[J].中华结核和呼吸杂志,2002,25(12):747.
[4] 郝俊芳,于水,刘秀清.放射治疗致气管软化一例[J].中国肿瘤临床与康复,2007,14(5):456.
[5] 邓新宇,成英,刘志新,等.右位主动脉弓致成人气管支气管软化症 1 例报道[J].医学信息,2015,45:440.
[6] 邹卫,许栋生,王科平,等.前上纵隔肿瘤手术后气管软化的临床处理[J].中华胸心血管外科杂志,2007,23(6):422.
[7] Majid A,Sosa AF,Ernst A,et al.Pulmonary function and flow-volume loop patterns in patients with tracheobronchomalacia[J].Respir Care,2013,58(9):1521-1526.
[8] 中华医学会结核病学分会,《中华结核和呼吸杂志》编辑委员会.气管支气管结核诊断和治疗指南(试行)[S].中华结核和呼吸杂志,2012,35(8):581-587.
[9] Johnson TH,Mikita JJ,Wilson RJ,et al.Acquired Tracheomalacia 1[J].Radiology,1973,109(3):577-580.
[10] Nuutinen J.Acquired tracheobronchomalacia[J].Eur J Respir Dis,1982,63(5):380-387.
[11] Ernst A,Majid A,Feller-Kopman D,et al.Airway stabilization with silicone stents for treating adult tracheobronchomalacia: a prospective observational study[J].Chest,2007,132(2):609-616.
[12] Gilkeson RC,Ciancibello LM,Hejal RB,et al.Tracheobronchomalacia: dynamic airway evaluation with multidetector CT[J].AJR Am J Roentgenol,2001,176(1):205-210.
[13] Imaizumi H,Kaneko M,Mori K,et al.Reversible acquired tracheobronchomalacia of a combined crescent type and saber-sheath type[J].J Emerg Med,1995,13(1):43-49.
[14] Ferretti GR,Jankowski A,Perrin MA,et al.Multi-detector CT evaluation in patients suspected of tracheobronchomalacia: comparison of end-expiratory with dynamic expiratory volumetric acquisitions[J].Eur J Radiol,2008,68(2):340-346.
[15] Murgu S,Colt H.Tracheobronchomalacia and excessive dynamic airway collapse[J].Clin Chest Med,2013,34(3):527-555.
[16] 李志莹,宋冰,陈济明,等.气管支气管软化症误诊为支气管哮喘 1 例[J].疑难病杂志,2010,9(8):634-635.
[17] Murgu SD,Colt HG.Treatment of adult tracheobronchomalacia and excessive dynamic airway collapse: an update[J].Treat Respir Med,2006,5(2):103-115.
Clinicalanalysisandcountermeasureof35caseswithtuberculoustracheobronchomalaciacausedbyMycobacteriumtuberculosisinfection
JIALi-ping,CHENHui-dong,HUANGHan-ping,ZHANZhi-hua
theCentralHospitalofHuanggangCity,Huanggang,Hubei438000,China
ObjectiveTo summarize the causes and clinical features of tracheobronchomalacia (TBM) and to seek rational treatment.MethodsThe clinical features, treatment and final outcomes of 35 cases of tuberculous tracheobronchomalacia were retrospectively reviewed.ResultsThe left and right main bronchus are the common softening sites (respectively 25.7%, 17.1%). The clinical efficacy of tracheobronchial tuberculosis was satisfactory by tuberculosis chemotherapy and interventional treatment. But the TBM patients needed a variety of treatment, such as noninvasive ventilation and stent placement and other treatment.ConclusionThe tracheobronchial tuberculosis can result in airway softening with varying degrees. The bronchoscopy is the best mean for the diagnosis of TBM. The treatment of primary disease is the key and early intervention directly affect the prognosis.
tuberculosis; tracheobronchomalacia; bronchoscopy
2017-03-25]
10.3969/j.issn.1009-6663.2017.11.028
1. 438000 湖北 黄冈,黄冈市中心医院呼吸内科 2. 460000 湖北 武汉,武汉医疗救治中心
陈慧冬,E-mail:1404383646@qq.com

