妊娠期高血压疾病与新生儿缺氧缺血性脑病的相关性研究
马启敏
安阳市妇幼保健院妇产科,河南 安阳 455000
·论著临床诊治·
妊娠期高血压疾病与新生儿缺氧缺血性脑病的相关性研究
马启敏
安阳市妇幼保健院妇产科,河南 安阳 455000
目的分析妊娠期高血压疾病与新生儿缺氧缺血性脑病的相关性。方法选取我院2015-11—2016-12收治的46例缺氧缺血性脑病新生儿为观察组,纳入同期46例健康足月胎龄儿为对照组,比较2组新生儿母亲重度子痫前期、子痫发作率及血压情况,并将观察组患儿根据影像学检查结果分为重度组、中度组和轻度组,比较3组患儿母亲妊娠期血压水平、重度子痫前期及子痫发作率。结果观察组母亲重度子痫前期及子痫发作率均高于对照组,差异有统计学意义(P<0.05);2组舒张压比较无明显差异(P>0.05),观察组平均收缩压(SBP)高于对照组,差异有统计学意义(P<0.05);与中度组、轻度组比较,重度组母亲妊娠期血压水平、重度子痫前期及子痫发作率较高,且中度组重度子痫前期及子痫发作率(29.41%、11.76%)高于轻度组(15.00%、0),差异有统计学意义(P<0.05),但中度组、轻度组母亲妊娠期血压比较无明显差异(P>0.05)。结论妊娠期高血压是导致新生儿缺氧缺血性脑病的危险因素,可增加其发病率,及时发现妊娠期高血压,并给予相应治疗与血压控制,对预防新生儿缺氧缺血性脑病和提高预后具有重要意义。
妊娠期;高血压疾病;新生儿缺氧缺血性脑病;相关性
新生儿缺氧缺血性脑病是临床常见的一种脑部病变,由脑组织缺氧、缺血所致,多发于足月新生儿,临床表现为惊厥、肌张力升高、意识障碍及原始反射弧异常等,伴呼吸节律不齐、呼吸暂停、中枢神经系统衰竭及眼球震颤等症状[1]。其致病因素为不同原因导致的宫内窘迫、分娩过程及出生后的窒息缺氧和其他原因引起的脑损害,是导致患儿慢性神经系统损伤、畸形及死亡的主要原因。妊娠期高血压疾病是产科常见疾病,临床表现为水肿、蛋白尿、高血压等,其可增加孕妇和胎儿致病率和致死率,严重威胁母婴生命安全[2]。据相关数据统计,新生儿缺氧缺血性脑病发病率约为1.5%,且在发达国家,30%的缺氧缺血性脑病与孕妇妊娠期高血压疾病密切相关,这一比例在发展中国家更为明显[3]。本研究选取我院缺氧缺血性脑病新生儿46例,探讨妊娠期高血压疾病与新生儿缺氧缺血性脑病的相关性,报道如下。
1 对象与方法
1.1一般资料选取2015-11—2016-12我院收治的46例缺氧缺血性脑病新生儿为观察组,男27例,女19例,孕周35~40(38.13±0.63)周;出生时体质量1 524~3 022(2 531.13±325.64)g。纳入同期健康足月胎龄儿46例为对照组,男25例,女21例,孕周35~41(38.46±0.87)周;出生时体质量1 534~3 042(2 533.89±325.78)g。2组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经我院伦理委员会审核通过。
1.2纳入及排除标准(1)纳入标准:均符合《新生儿缺氧缺血性脑病的诊断标准》中新生儿缺氧缺血性脑病的诊断标准[4]:出生后12~24 h均发生不同程度的肌张力改变、原始反射异常及意识障碍等症状,且症状持续时间>24 h;新生儿阿氏评分1 min≤3分,且5 min时仍≤5分;患儿家属知晓本研究并签署知情同意书。(2)排除标准:出生后24 h死亡或生命体征不稳者;合并外科疾病及凝血功能障碍者;先天性发育缺陷、急性化脓性脑膜炎、新生儿颅内出血等;其他因素所致难以完成本研究者。
1.3 B超与CT检查所有患儿均于出生后6~72 h进行生化指标检查,包括脑型肌酸磷酸激酶、S-100蛋白和神经烯醇化酶等;均给予CT和B超检查,根据检查结果将患儿分为重度组、中度组及轻度组。重度组:灰白质模糊消失,侧脑室狭窄或消失,伴脑室内出血、蛛网膜下腔出血及脑实质出血情况,脑叶(除小脑、基底节外)均有弥漫性的低密度改变;中度组:灰白质较模糊,脑叶(>2个)有低密度改变;轻度组:脑叶(≤2个)存在局部低密度改变。
1.4方法回顾性分析所有新生儿母亲妊娠期资料,并统计母亲妊娠中晚期(6~9个月)的血压值,比较2组新生儿母亲妊娠期重度子痫前期及子痫发作情况。
1.5观察指标(1)比较2组新生儿母亲重度子痫前期及子痫发作率。(2)比较2组新生儿母亲血压情况。(3)比较不同病情分级缺氧缺血性脑病患儿母亲重度子痫前期及子痫发作率。(4)比较不同病情分级缺氧缺血性脑病患儿母亲妊娠期血压值。
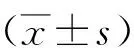
2 结果
2.1 2组母亲重度子痫前期及子痫发作率比较观察组母亲重度子痫前期及子痫发作率均高于对照组,差异有统计学意义(P<0.05)。见表1。
2.2母亲孕期血压比较2组母亲DBP比较差异无统计学意义(P>0.05);观察组SBP高于对照组,差异有统计学意义(P<0.05)。见表1。
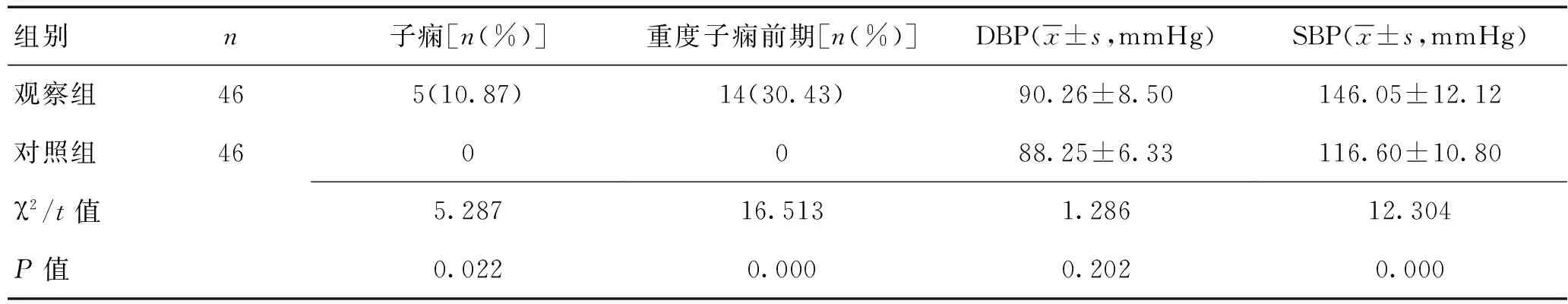
表1 2组母亲重度子痫前期、子痫发作率及孕期血压比较
2.3不同病情患儿母亲重度子痫前期及子痫发作率比较重度组重度子痫前期及子痫发作率高于中度组、轻度组,中度组重度子痫前期及子痫发作率高于轻度组,差异有统计学意义(P<0.05)。见表2。
2.4不同病情患儿母亲孕期血压值比较3组DBP、SBP经单因素方差分析,差异均有统计学意义(P<0.05);两两比较,重度组母亲孕期DBP、SBP均高于中度组,差异有统计学意义(t1=2.531,t2=2.596,P<0.05);中度组、轻度组DBP、SBP比较无明显差异(t=0.410,P>0.05);重度组母亲孕期DBP、SBP均高于轻度组,差异有统计学意义(t1=2.589,t2=3.261,P<0.05)。见表2。
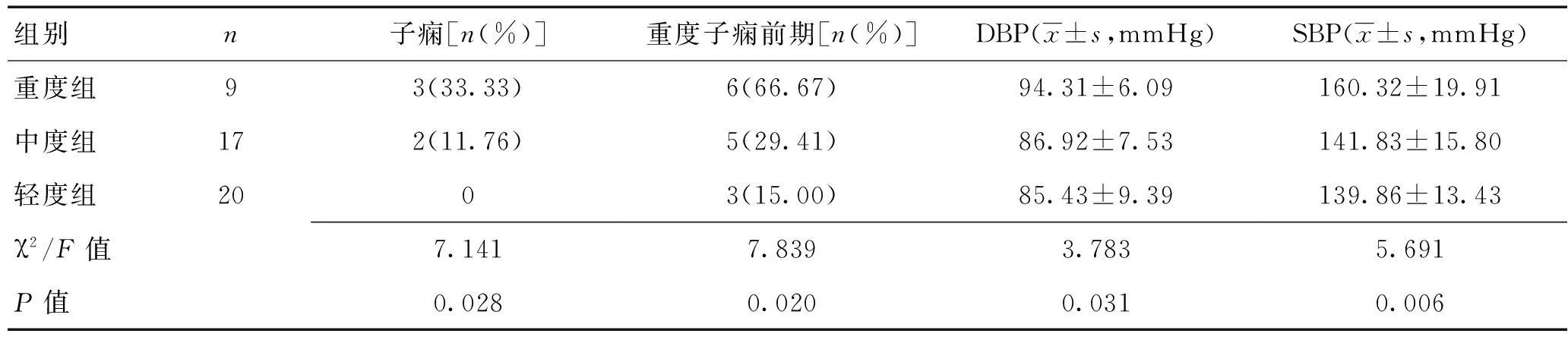
表2 不同病情患儿母亲重度子痫前期、子痫发作率及孕期血压比较
3 讨论
围生期窒息是新生儿缺氧缺血性脑病的主要原因,可导致胎儿脑血流自主调节功能障碍,其致病原因与胎盘异常、母体因素、胎儿因素、分娩因素等密切相关;此外,母婴气体交换障碍、血液循环障碍均可引起血氧浓度下降而发生窒息[5]。新生儿缺氧缺血性脑病的发病机制极其复杂,其主要病理机制是脑组织代谢改变和脑血流动力学改变。若孕妇妊娠期有高血压疾病,可致血管阻力增加,引起母体-胎儿循环中母体供血不足,导致胎儿缺血、缺氧,是新生儿缺氧缺血性脑病的始动因素[6]。
葡萄糖氧化是胎儿脑部发育的主要能量来源,胎儿出生后脑部代谢较旺盛,耗氧量大,其体内氧和葡萄糖需靠脑血液循环供应,而母体妊娠期发生高血压可首先引起新生儿脑部缺氧[7]。胎儿脑部缺氧可出现以下情况:(1)脑细胞内二氧化碳增加,二氧化碳潴留升高,引发呼吸酸性中毒;(2)脑细胞酵解作用增强,发生代谢性酸中毒;(3)脑部微循环血流量和血氧浓度减少,导致脑细胞缺氧,血管通透性增加,引起血管源性脑水肿,脑组织缺血加重,导致脑部坏死;(4)脑内ATP减少,氧化代谢过程及钠泵运转受到影响,神经元坏死,脑组织水肿。
缺氧性脑病是新生儿缺氧缺血性脑病的病理基础,其可导致神经元的坏死及脑组织水肿,而缺血可引起蛋白质的软化和脑血管梗死[8]。而缺氧引起的神经元坏死,可导致胶质纤维增生、脑回萎缩,临床主要表现为惊厥、运动障碍及智力缺陷等脑损伤后遗症。此外。缺氧可致丘脑和基底节发生大理石样改变,过度形成伴髓鞘,临床以锥体系外功能失调为主要表现。
本研究结果表明,母亲SBP对胎儿供血影响更大,妊娠期高血压疾病尤其是重度子痫前期和子痫是发生新生儿缺氧缺血性脑病的重要原因;重度高血压孕妇更易发生重度子痫前期及子痫,重度子痫前期及子痫发作率与新生儿缺氧缺血性脑病的病情程度相关,提示重度高血压孕妇应同时重视SBP和DBP,进行降压治疗时要两者兼顾。
综上所述,妊娠期高血压疾病与新生儿缺氧缺血性脑病具有明显相关性,妊娠期高血压疾病越严重,新生儿缺氧缺血脑病发病率越高,尽早发现妊娠期高血压疾病,并给予相应治疗与血压控制,对预防新生儿缺氧缺血性脑病及提高患儿预后具有重要意义。
[1] Chalak LF,Sánchez PJ,Adams-Huet B,et al.Biomark-ers for severity of neonatal hypoxic-ischemic encephalopathy and outcomes in newborns receiving hypother-mia therapy[J].J Pediatr,2014,164(3):468-474.
[2] 王益群.妊娠期高血压疾病相关影响因素及对妊娠结局影响的研究[J].中华全科医学,2015,13(4):602-604.
[3] Natarajan G,Shankaran S,Pappas A,et al.Functional status at 18 months of age as a predictor of childhood disability after neonatal hypoxic-ischemic encephalopathy[J].Dev Med Child Neurol,2014,56(11):1 052-1 058.
[4] 中华医学会儿科学分会新生儿学组.新生儿缺血缺氧性脑病诊断标准[J].中华儿科杂志,2005,43(8):584.
[5] 仇杰,臧丽娇,庄根苗,等.不同胎龄围生期窒息与多器官功能损伤的相关性[J].山东大学学报:医学版,2016,54(9):64-68.
[6] 王再英.新生儿缺氧缺血性脑病与孕妇妊娠期高血压的相关性分析[J].中国实用神经疾病杂志,2017,20(4):100-102.
[7] Dehaes M,Aggarwal A,Lin PY,et al.Cerebral oxygen metabolism in neonatal hypoxic ischemic encephalopathy during and after therapeutic hypothermia[J].J Cereb Blood Flow Metab,2014,34(1):87-94.
[8] 高丹,王晓娟,孙培培.妊高症与新生儿缺氧缺血性脑病的临床相关分析[J].临床研究,2016,24(3):113-114.
(收稿2017-02-15)
责任编辑:张喜民
Studyontherelationshipbetweenhypertensivedisordercomplicatingpregnancyandhypoxic-ischemicencephalopathyinneonates
MaQimin
DepartmentofGynecologyandObstetrics,MaternalandChildCareHospitalofAnyang,Anyang455000,China
ObjectiveTo analyze the relationship between hypertensive disorder complicating pregnancy and neonatal hypoxic-ischemic encephalopathy.MethodsForty-six children with neonatal hypoxic-ischemic encephalopathy from November 2015 to December 2016 were selected as observation group in our hospital,and 46 cases of healthy full term for gestational age were set as control group.The occurrence rate of newborn mothers with severe preeclampsia,eclampsia and the levels of maternal blood pressure were statistically compared between the two groups.The observation group was divided into severe group,moderate group and mild group according to the imaging findings,and the mean blood pressure during pregnancy,occurrence rates of severe preeclampsia and eclampsia of three groups were statistically compared.ResultsThe occurrence rates of severity preeclampsia and eclampsia in the observation group were higher than those in the control group (P<0.05).There was no significant difference in diastolic blood pressure between the two groups (P>0.05),the mean systolic blood pressure (SBP) in the observation group was higher than that in the control group,the difference was statistically significant (P<0.05).Compared with the moderate group and mild group,the average blood pressure during pregnancy and the occurrence rates of severe preeclampsia and eclampsia of severe group were higher,and the occurrence rates of severe preeclampsia and eclampsia in the moderate group (29.41%,11.76%) were significantly higher than those in the mild group (15.00%,0),the difference was statistically significant (P<0.05).However,there was no difference in blood pressure between the moderate and the mild group (P>0.05).ConclusionHypertensive disease in pregnancy is the risk factor of neonatal hypoxic-ischemic encephalopathy,which can increase the neonatal morbidity.Timely detection of the hypertensive disease in pregnancy and early therapeutic intervention are of great significance for the prevention and prognosis of neonatal hypoxic-ischemic encephalopathy.
Pregnancy;Hypertensive disease;Neonatal hypoxic-ischemic encephalopathy;Relevance
10.3969/j.issn.1673-5110.2017.16.017
马启敏(1964-),女,副主任医师。Email:mqm329@126.com
R722.1
A
1673-5110(2017)16-0056-03

