社区脑卒中后残疾患者协同健康管理模式构建及管理效果研究
孙秋雪,吕雨梅*,张文越,赵守梅,孙丽丽,李 娟,许海莲
社区脑卒中后残疾患者协同健康管理模式构建及管理效果研究
孙秋雪1,吕雨梅1*,张文越2,赵守梅2,孙丽丽1,李 娟1,许海莲1
目的构建社区脑卒中后残疾患者协同健康管理模式,并评价其管理效果。方法2016年1—6月,采用便利抽样法选取大庆市某两个社区内经住院或社区卫生服务中心(站)治疗后回归家庭的脑卒中后残疾患者60例为研究对象。采用随机数字表法将患者分为管理组(30例)和对照组(30例)。两组患者均接受定期家庭访视和社区健康教育,管理组患者在此基础上由协同健康管理小组对其实施协同健康管理。协同健康管理小组包括研究人员、康复治疗师、心理学专家、社区卫生服务中心管理人员,主要采取个性化康复管理、情绪管理、信息化管理以及患者自我管理等措施。分别于管理前及管理3、6个月时,采用改良Barthel指数(MBI)量表、抑郁自评量表(SDS)、一般自我效能感量表(GSES)、家庭功能评估量表(APGAR)、社会功能活动问卷(FAQ)评价管理效果。结果重复测量方差分析显示,组间、时间对MBI、SDS、GSES、APGAR、FAQ评分存在交互作用,且主效应显著(P<0.05)。简单效应分析显示,管理3、6个月时,管理组MBI、GSES、APGAR评分高于对照组,SDS、FAQ评分低于对照组(P<0.05)。对照组各时间SDS、GSES、APGAR、FAQ评分比较,差异均无统计学意义(P>0.05);MBI评分比较,差异有统计学意义(P<0.05)。管理组各时间MBI、SDS、GSES、APGAR、FAQ评分比较,差异均有统计学意义(P<0.05)。结论协同健康管理模式可提高脑卒中后残疾患者日常生活能力,缓解抑郁情绪,改善家庭功能,并降低社会功能缺陷程度,有效促进了患者的全面康复,对社区开展健康管理服务具有积极的临床意义。
卒中;残疾人;协同健康管理;康复;抑郁
孙秋雪,吕雨梅,张文越,等.社区脑卒中后残疾患者协同健康管理模式构建及管理效果研究[J].中国全科医学,2017,20(26):3210-3215.[www.chinagp.net]
SUN Q X,LYU Y M,ZHANG W Y,et al.Development and effects of collaborative health management model for community patients with disabilities due to stroke[J].Chinese General Practice,2017,20(26):3210-3215.
脑卒中是严重危害人类健康的常见病、多发病,是世界第二大死因和首要致残因素[1],具有复发率高、合并症多等特点,给患者家庭和社会带来沉重负担[2]。随着医学诊疗技术的进步,脑卒中患者的存活率有所提高。目前,全球共有2 570万脑卒中患者,我国约700万例,其中75%的幸存者存在不同程度的残疾,严重影响患者生活自理能力和生存质量[3]。在我国现有医疗模式下,度过急性期的脑卒中后残疾患者多选择回归社区或家庭进行后续康复与治疗,科学有效的健康管理有利于该期患者疾病的恢复,使其尽早回归家庭及社会。但我国尚未形成针对社区脑卒中后残疾患者系统化的健康管理模式,管理现状与管理目标要求仍有较大差距,患者出院后过渡期的健康需求与问题未得到妥善解决[4]。因此,本研究基于课题组前期对脑卒中后残疾患者危险因素的研究结果,以协同护理模式(collaboration care model,CCM)[5]为指导,构建社区脑卒中后残疾患者的协同健康管理模式,探索适合我国脑卒中后残疾患者行之有效的健康管理方法,并通过临床试验评估协同健康管理模式的有效性和实用性。
1 对象与方法
1.1 研究对象 2016年1—6月,采用便利抽样法选取大庆市某两个社区内经住院或社区卫生服务中心(站)治疗后回归家庭的脑卒中后残疾患者60例为研究对象。纳入标准:(1)符合全国第4次脑血管病学术会议修订的《各类脑血管疾病诊断要点》[6]标准,经颅脑CT或MRI诊断为脑卒中;(2)年龄40~85岁;(3)意识清醒,生命体征平稳,能正常进行语言交流;(4)改良Barthel指数(MBI)评分<95分;(5)既往无恶性进行性高血压、充血性心力衰竭、呼吸功能衰竭、恶性肿瘤、活动性肝病及肝肾功能不全、精神疾病病史;(6)同意参与本研究并签署知情同意书。排除非本地常住人口、独居或无法随访者。本研究获得哈尔滨医科大学(大庆)伦理委员会审查。
采用随机数字表法将患者分为管理组(30例)和对照组(30例)。研究期间,2组共脱落7例(管理组4例,对照组3例)。为保持样本量不变,选取一般资料与脱落患者相似者,予以补充并给予相应管理,最后纳入统计分析。
1.2 管理方法 两组患者均接受定期家庭访视和社区健康教育,主要内容包括脑卒中的分类与病因、症状与识别、治疗与保健等。管理组患者在此基础上依托社区脑卒中单元,由协同健康管理小组对其实施协同健康管理。具体实施过程如下。
1.2.1 组建协同健康管理小组 由研究人员、康复治疗师、心理学专家、社区卫生服务中心管理人员组成,为患者提供动态延续的健康管理服务。康复治疗师、心理学专家负责研究人员的培训及监督指导,培训内容包括社区脑卒中后残疾患者的肢体康复技能、情绪评估与管理方法和技术、脑卒中患者健康教育的相关内容。
1.2.2 创建社区脑卒中单元 即“社区卫生服务中心-家庭-个体”的纵向健康管理系统,充分利用社区卫生资源,发挥社区、家庭、个体的协同作用,对脑卒中后残疾患者进行生理、心理、社会层面的健康管理。(1)社区卫生服务中心:开展群体干预,主要包括躯体康复训练、社会交往能力训练、日常生活能力和职业技能训练,并对家庭及个体干预给予指导、监督、检查和监控;(2)家庭:对个体给予生活、饮食、行为的帮助;精神和情感支持,增加患者康复训练依从性;(3)个体:进行疾病的自我管理,识别并处理早期复发征兆,监测并应对残疾症状。
1.2.3 实施协同健康管理模式 该模式以信息化管理为基本前提,个性化康复管理与情绪管理为主要手段,自我管理为最终目的,各模块间相互补充、相互带动、相互促进,构成有机结合的整体。(1)个性化康复管理:根据患者疾病类型、严重程度、康复功能评定等制定个性化康复计划,包含躯体康复与社会康复。研究人员给予1次/周,40 min/次的康复指导,要求患者完成家庭作业,并在《健康管理手册》记录训练内容及频次等。根据患者训练的完成情况及评估结果及时调整训练计划并给予相应指导。个性化康复管理内容见表1。(2)情绪管理:评估患者的情绪状态与情绪障碍的严重程度,确定患者的情绪管理问题,制定情绪管理计划。在情绪疏导的基础上,以正念减压疗法为主要训练内容,通过情绪管理训练教会患者适应性地调节情绪,维持患者的最佳功能状态。采取小组训练形式,1次/周,1 h/次,共8次。(3)信息化管理:以居民健康档案为基础,根据患者健康信息的动态变化,予以相应追踪与管理。根据患者的接受程度选择个性化健康信息服务,如微信公众号、视频病例讨论及定时短信提醒等。(4)自我管理:应用动机性访谈,发现自我管理问题,通过共同讨论,设定管理目标并制定简单易行的行为计划。应用信息化管理方式监督患者行为计划的执行,根据患者及其家庭的具体情况给予适当调整与指导。
1.3 评估工具
1.3.1 一般资料调查表 采用由研究者根据研究目的自行设计的一般资料调查表收集患者一般资料,内容包括社会人口学特征,如性别、年龄、婚姻状况、文化程度、家庭月收入、职业等;临床特征如脑卒中类型、病程、发作次数、残疾程度、高血压、糖尿病病史等。
1.3.2 MBI[7]该量表用于评估患者是否残疾及残疾程度,共10个条目,分值0~100分,评分越高表示患者残疾程度越低,MBI评分<95分定义为脑卒中后残疾,其中MBI评分≤20分为完全残疾,21~40分为重度残疾,41~60分为中度残疾,61~94分为轻度残疾。
1.3.3 抑郁自评量表(SDS)[8]该量表用于评定患者的抑郁状态及严重程度,共20个条目,采用4级评分法,从“没有或很少时间”至“绝大部分或全部时间”依次计1~4分,反向条目反向计分,各项得分相加得粗分,用粗分乘以1.25的积取整数部分为标准分,标准分越高,抑郁程度越严重。
1.3.4 一般自我效能感量表(GSES)[9]该量表包括10个项目,采用4级评分法(1分为完全不正确,2分为有点正确,3分为多数正确,4分为完全正确),得分越高,自我效能感越高。
1.3.5 家庭功能评估量表(APGAR)[10]该量表包括5个问题,采用3级评分法,总分10分,4~6分表示家庭功能轻度障碍,0~3分表示家庭功能严重障碍。
1.3.6 社会功能活动问卷(FAQ)[11]该量表用于评定患者在家庭和社会活功中的独立能力,共10个条目,采用4级评分法,从“正常或从未做过,但能做”至“完全依赖他人”依次计0~3分,总分越高,表明患者的社会活动能力越差。
1.4 调查方法及质量控制 分别于管理前及管理3、6个月时,采用个体访谈填写问卷的方式对患者进行调查,研究者按问卷条目向患者逐项提问,根据患者的回答如实记录,完成调查问卷填写。当场回收并检查,如有缺漏项目及时补充完整。
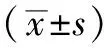
2 结果
2.1 一般资料比较 两组患者性别、年龄、婚姻状况、文化程度、家庭月收入、职业、脑卒中类型、病程、发作次数、残疾程度以及高血压、糖尿病检出率比较,差异均无统计学意义(P>0.05,见表2)。
2.2 管理前后各量表评分比较 重复测量方差分析显示,组间、时间对MBI、SDS、GSES、APGAR、FAQ评分存在交互作用,且主效应显著(P<0.05)。
简单效应分析显示,两组管理前MBI、SDS、GSES、APGAR、FAQ评分比较,差异均无统计学意义(P>0.05)。管理3、6个月时,管理组MBI、GSES、APGAR评分高于对照组,SDS、FAQ评分低于对照组,差异均有统计学意义(P<0.05)。对照组各时间SDS、GSES、APGAR、FAQ评分比较,差异均无统计学意义(P>0.05);MBI评分比较,差异有统计学意义(P<0.05)。管理组各时间MBI、SDS、GSES、APGAR、FAQ评分比较,差异均有统计学意义(P<0.05,见表3)。

表1 个性化康复管理内容
注:MBI=改良Barthel指数

表2 两组患者一般资料比较
注:a为t值
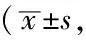
表3 两组管理前后各量表评分比较分)
注:SDS=抑郁自评量表,GSES=一般自我效能感量表,APGAR=家庭功能评估量表,FAQ=社会功能活动问卷;与同时间对照组比较,aP<0.05
3 讨论
本研究表明,协同健康管理模式在改善社区脑卒中后残疾患者日常生活能力、心理健康水平、家庭功能及社会功能方面具有积极作用,可有效促进脑卒中后残疾患者的功能康复。
3.1 协同健康管理模式可提高患者的日常生活能力 本研究显示,管理3、6个月时,管理组MBI评分优于对照组,随时间推进,管理组MBI评分改善程度较对照组明显。说明在自然恢复的基础上,协同健康管理模式能显著改善患者日常生活能力,最大限度促进与利用大脑中枢神经系统的可塑性,与RASMUSSEN等[12]研究结果一致。神经系统的功能代偿一般不会自动发展,而是依赖于不断的学习和规范的康复训练[13]。同时有研究指出,自我效能水平是脑卒中后残疾患者康复进程的强预测因子,患者自我效能越高,康复效果越好,这可能是管理组患者日常生活能力改善程度优于对照组的原因之一[14-15]。JONES等[16]将以自我效能为中介作用的自我管理计划融入脑卒中后残疾患者的康复中,以问题评估、目标设定、问题解决、反思、自我发现、健康教育与健康促进为主线实施自我管理计划,结果显示,干预组在自我效能、日常生活能力及生活质量方面均有显著改善,本研究结果与其相似。协同健康管理模式通过对患者进行个性化康复管理与自我管理,使患者对康复训练有深刻理解,增强患者克服功能障碍的信念;并在管理过程中强化患者的成功体验,激发自我效能,从而达到提高患者康复积极性、推进康复进程、降低残疾程度、改善预后的目的。
3.2 协同健康管理模式可缓解患者抑郁情绪 抑郁是脑卒中患者常见并发症之一,已成为脑卒中患者共性的心理问题,可发生于疾病各个时期,不利于患者的治疗与康复[17]。研究证实,情绪管理可帮助患者增强对自身疾病的了解,提高自我效能与自尊水平,减轻或消除负性情绪,改善患者的功能转归[18],在本研究中也得到验证。本研究通过对脑卒中后残疾患者进行情绪管理,在正念减压疗法的基础上,向患者传授情绪管理的相关知识,帮助患者认识和评估自身情绪状态,确定抑郁的心因性因素,并进行校正,使管理组患者SDS评分由管理前的(41.9±6.4)分下降至管理6个月时的(35.0±5.9)分,与徐敬文等[19]研究结果相似。临床工作中应注重患者心理问题的筛查与评估,采取针对性的管理方案缓解脑卒中患者的不良情绪,避免其陷入心理困扰和盲目的反应模式中,持续关注并强化患者的积极情绪,降低负性情绪对患者的消极影响。
3.3 协同健康管理模式可改善患者的家庭功能 家庭功能是家庭作为一个整体满足家庭成员各种需求的能力,体现在家庭成员间相互爱护、相互支持、彼此间情感沟通及共同承担生活事件和压力源的能力等方面[20]。脑卒中作为强烈的应激事件,不仅对患者的生理和心理造成双重打击,还进一步破坏家庭健康格局,产生适应不良等家庭功能障碍及相关健康问题。ÖSTLUND等[21]认为,将家庭成员融入家庭护理干预有利于脑卒中后残疾患者的疾病应对与健康修复,本研究结论与其一致。良好的家庭功能和社会支持是影响脑卒中患者身心健康的重要因素[22]。本研究通过居家康复与随访对患者及其家属进行相应教育性指导,帮助家庭成员掌握脑卒中照护知识与康复技能,提高家庭成员对疾病的认识,促进成员间的情感交流,建立良好的家庭支持系统,帮助患者适应疾病过程,最终使患者的家庭功能得到改善,继而影响患者的功能结局。
3.4 协同健康管理模式可降低社会功能缺陷程度 脑卒中患者早期进行社会康复,对提高日常生活能力、改善社交能力、恢复社会角色具有显著效果[23]。因此,本研究充分利用社区各种人力资源,以社区脑卒中单元为依托开展社会交往能力训练与职业技能训练,研究结果显示,管理组患者的社会功能缺陷程度有所下降,表明协同健康管理模式对脑卒中后残疾患者社会功能的改善具有积极作用,与宋秀豹等[24]发现“职业训练在内的卒中单元管理模式能有效改善脑卒中患者整体功能”相似。RASQUIN等[25]针对脑卒中患者的社会功能缺陷状况,除应用认知康复训练、心理健康教育以缓解认知损害与负性情绪外,同时指导患者相应的社交技能,帮助其维持良好的人际关系及提高社会适应能力,最终改善其社会孤立状态,且干预后患者躯体功能水平更佳,本研究结果与其一致。说明除常规康复训练外,临床医务人员还应对患者进行相关社交技能训练、职业咨询、职业培训,帮助患者熟练掌握职业知识和社交技能,延缓社会功能缺陷,提高自我认同感和生活质量,达到全面康复、回归社会的目的。
综上所述,协同健康管理模式可提高脑卒中后残疾患者日常生活能力,缓解抑郁情绪,改善家庭功能,并降低社会功能缺陷程度。协同健康管理模式集个性化康复管理、情绪管理、信息化管理、自我管理于一体,各要素间相辅相成,产生的协同作用增强了管理效果,丰富和拓展了已有社区脑卒中健康管理的研究,扩大了脑卒中后残疾患者健康管理的探索视角。本研究排除了具有严重言语障碍的患者,限制了研究结果的代表性。在今后的研究中,可将言语治疗师纳入协同健康管理小组,建立起完整、连续的健康管理体系,促进患者的全面康复。此外,本研究样本来源仅限于大庆市社区,且样本数量较少,今后可对多个地区进行平行对照研究,通过更大样本量的研究予以验证和支持。
作者贡献:吕雨梅进行文章的构思与设计、论文的修订,负责文章的质量控制及审校;张文越、赵守梅进行研究的实施与可行性分析;孙丽丽、李娟、许海莲进行数据收集、整理;孙秋雪进行统计学处理、结果的分析与解释,撰写论文,对文章整体负责,监督管理。
本文无利益冲突。
[1]KIM A S,JOHNSTON S C.Global variation in the relative burden of stroke and ischemic heart disease[J].Circulation,2011,124(3):314-323.DOI:10.1161/CIRCULATIONAHA.111.018820.
[2]REN H,LIU C,LI J,et al.Self-perceived burden in the young and middle aged inpatients with stroke:a cross-sectional survey[J].Rehabil Nurs,2016,2(41):101-111.DOI:10.1002/rnj.193.
[3]FUSTER V,BANSILAL S.Promoting cardiovascular and cerebrovascular health[J].Stroke,2010,4l(6):1079-1083.DOI:10.1161/STROKEAHA.110.587709.
[4]赵一莎,周郁秋,吕雨梅.脑卒中健康管理模式的研究进展[J].中国全科医学,2016,19(22):2724-2728.DOI:10.3969/j.issn.1007-9572.2016.22.023. ZHAO Y S,ZHOU Y Q,LYU Y M.Research process of health management model of stroke[J].Chinese General Practice,2016,19(22):2724-2728.DOI:10.3969/j.issn.1007-9572.2016.22.023.
[5]LOTT T F,BLAZEY M E,WEST M G.Patient participation in health care:an underused resource[J].Nurs Clin North Am,1992,27(1):61-76.
[6]各类脑血管疾病诊断要点[J].中华神经科杂志,1996,29(6):379. Diagnosis of various cerebrovascular diseases[J].Chinese Journal of Neurology,1996,29(6):379.
[7]李小峰,陈敏.改良Barthel指数评定量表的设计与应用[J].护理研究,2015,29(5):1657-1658.DOI:10.3969/j.issn.1009-6493.2015.13.044. LI X F,CHEN M.Design and application of modified Barthel index rating scale[J].Chinese Nursing Research,2015,29(5):1657-1658.DOI:10.3969/j.issn.1009-6493.2015.13.044.
[8]CAMPBELL M H,MAYNARD D,ROBERTI J W,et al.A comparison of the psychometric strengths of the public-domain Zung Self-rating Depression Scale with the proprietary Beck Depression Inventory-Ⅱ in Barbados[J].West Indian Med J,2012,61(5):483-488.
[9]SCHWARZER R,BORN A.Optimistic self beliefs:assessment of general perceived self efficacy in three cultures[J].World Psychology,1997,3(1/2):117-190.DOI:10.1097/ACM.0b013e318183c5a7.
[10]SMILKSTEIN G.The family APGAR:a proposal for family function test and its use by physicians[J].J Family Pract,1978,6(6):1231-1239.
[11]BEZDICEK O,STEPANKOVA H,MARTINEC NOVAKOVA L,et al.Toward the processing speed theory of activities of daily living in healthy aging:normative data of the Functional Activities Questionnaire[J].Aging Clin Exp Res,2016,28(2):239-247.DOI:10.1007/s40520-015-0413-5.
[12]RASMUSSEN R S,OSTERGAARD A,KJAER P,et al.Stroke rehabilitation at home before and after discharge reduced disability and improve quality of life:a randomised controlled trial[J].Clin Rehabil,2016,30(3):225-236.DOI:10.1177/0269215515575165.
[13]POOLE J L,WHITNEY S L,HANGELAND N,et al.The effectiveness of inflatable pressure splints on motor function in stroke patients[J].Otjr Occupation Participation & Health,1990,10(6):360-366.
[14]郑舟军,刘晓虹,张丽平,等.脑卒中患者自我效能水平与其肢体功能康复进程的相关研究[J].中华护理杂志,2012,47(5):440-442.DOI:10.3761/j.issn.0254-1769.2012.05.020. ZHENG Z J,LIU X H,ZHANG L P,et al.Relationship between self-efficacy and functional rehabilitation of limbs among stroke patients[J].Chinese Journal of Nursing,2012,47(5):440-442.DOI:10.3761/j.issn.0254-1769.2012.05.020.
[15]林蓓蕾,张振香,康佳迅,等.社区脑卒中患者自我效能水平影响因素及对策[J].中国老年学杂志,2015,35(2):451-454.DOI:10.3969/j.issn.1005-9202.2015.02.075. LIN B L,ZHANG Z X,KANG J X,et al.The influence factors and countermeasures of the self-efficacy level of patients with stroke in the community[J].Chinese Journal of Gerontology,2015,35(2):451-454.DOI:10.3969/j.issn.1005-9202.2015.02.075.
[16]JONES F,RIAZI A.Self-efficacy and self-management after stroke:a systematic review[J].Disabil Rehabil,2011,33(10):797-810.DOI:10.3109/09638288.2010.511415.
[17]CAROTA A,BOGOUSSLAVSKY J.Mood disorders after stroke[J].Front Neurol Neurosci,2012,30:70-74.DOI:10.1159/000333413.
[18]LI M,ZHANG X W,HOU W S,et al.Impact of depression on incident stroke:a meta-analysis[J].Int J Cardiol,2015,180:103-110.DOI:10.1016/j.ijcard.2014.11.198.
[19]徐敬文,李碧蓉,蒲晓波,等.正念减压疗法对脑卒中后抑郁的影响[J].四川精神卫生,2015,26(6):523-525.DOI:10.11886 /j.issn.1007-3256.2015.06.011. XU J W,LI B R,PU X B,et al.Effect of mindfulness-based stress reduction for post-stroke depression[J].Sichuan Mental Health,2015,26(6):523-525.DOI:10.11886 /j.issn.1007-3256.2015.06.011.
[20]程若莺,孟丽娜,王缘.脑卒中患者家庭功能及干预研究现状[J].护理学报,2010,17(11):10-12. CHENG R Y,MENG L N,WANG Y.The present situation of family function and intervention of stroke patients[J].Journal of Nursing,2010,17(11):10-12.
[21]ÖSTLUND U,BCKSTRÖM B,SAVEMAN B I,et al.A family systems nursing approach for families following a stroke:family health conversations[J].J Fam Nurs,2016,22(2):148-171.DOI:10.1177/1074840716642790.
[22]VINCENT-ONABAJO G O,IHAZA L O,USMAN ALI M,et al.Impact of social support on participation after stroke in Nigeria[J].Top Storke Rehabil,2016,23(5):305-310.DOI:10.1080/10749357.2016.1155279.
[23]吴矿文,江滨,梁杰,等.脑卒中社区康复简易适宜技术在社区脑卒中患者中的应用及效果分析[J].中国全科医学,2011,14(35):4025-4027.DOI:10.3969/j.issn.1007-9572.2011.35.007. WU K W,JIANG B,LIANG J,et al.Application and effect of appropriate technologies of community rehabilitation for stroke survivors[J].Chinese General Practice,2011,14(35):4025-4027.DOI:10.3969/j.issn.1007-9572.2011.35.007.
[24]宋秀豹,欧阳辉,洪其生,等.卒中单元对脑卒中患者整体功能康复的临床研究[J].现代预防医学,2011,38(19):4051-4052. SONG S B,OUYANG H,HONG Q S,et al.The influence of stroke unit on the functional recovery of stroke patients[J].Modern Preventive Medicine,2011,38(19):4051-4052.
[25]RASQUIN S M,BOUWENS S F,DIJCKS B,et al.Effectiveness of a low intensity outpatient cognitive rehabilitation programme for patients in the chronic phase after acquired brain injury[J].Neuropsychol Rehabil,2010,20(5):760-777.DOI:10.1080/09602011.2010.484645.
(本文编辑:吴立波)
DevelopmentandEffectsofCollaborativeHealthManagementModelforCommunityPatientswithDisabilitiesduetoStroke
SUN Qiu-xue1,LYU Yu-mei1*,ZHANG Wen-yue2,ZHAO Shou-mei2,SUN Li-li1,LI Juan1,XU Hai-lian1
1.School of Nursing,Harbin Medical University(Daqing),Daqing 163319,China 2.People′s Hospital of Daqing,Daqing 163316,China
*Corresponding author:LYU Yu-mei,Associate professor;E-mail:438866749@qq.com
ObjectiveTo development a collaborative health management model for community patients with disabilities due to stroke,and evaluate its management effects.MethodsThis study was conducted between January and June 2016.By convenience sampling,from 2 communities in Daqing,we enrolled 60 participants with disabilities due to stroke who returned to home after receiving treatment from hospitals or community health service centers(stations) and equally divided them into the control group (n=30) and the management group(n=30) based on the random number table.Patients in both groups
regular family visit and community-based health education,and those in the management group additionally received the collaborative health management model of services(personalized rehabilitation management,emotional management,information-based management,and patient self-management) by a collaborative health management team(researchers,rehabilitation therapists,psychologists,and community health service center managers).The effects of intervention achieved in both groups were assessed by surveying the patients by the Modified Barthel Index(MBI),Self-rating Depression Scale(SDS),General Self-efficacy Scale(GSES),APGAR Scale and Functional Activities Questionnaire(FAQ)before intervention,3 and 6 months after intervention.ResultsRepeated measures analysis of variance showed that,intervention method and duration of intervention exerted significant main effects as well as notable interaction effects on the scores of MBI,SDS,GSES,APGAR and FAQ(P<0.05).Simple effects analysis demonstrated that,the scores of MBI,GSES and APGAR were higher while those of SDS and FAQ were lower in the management group than in the control group at the end of 3 and 6 months of intervention(P<0.05).In the control group,the scores of MBI varied by the assessing time(P<0.05),while those of SDS,GSES,APGAR and FAQ did not(P>0.05).In the management group,the scores of MBI,SDS,GSES,APGAR and FAQ varied by the assessing time(P<0.05).ConclusionBy using the collaborative health management model,improved activities of daily living,family function,ameliorated defective functional activity can be achieved in community patients with disabilities due to stroke.Therefore,it is of great clinical significance for the development of community-based health management services.
Stroke;Disabled persons;Collaborative health management;Rehabilitation;Depression
国家自然科学基金资助项目(71303072)
R 743
A
10.3969/j.issn.1007-9572.2017.26.004
2017-02-01;
2017-07-12)
1.163319黑龙江省大庆市,哈尔滨医科大学(大庆)护理学院
2.163316黑龙江省大庆市人民医院
*通信作者:吕雨梅,副教授;E-mail:438866749@qq.com

