早期应用氨基酸联合脂肪乳对早产儿体质量、营养状况及代谢的影响
林 炜
浙江省兰溪市人民医院城东院区新生儿科(321100)
早期应用氨基酸联合脂肪乳对早产儿体质量、营养状况及代谢的影响
林 炜
浙江省兰溪市人民医院城东院区新生儿科(321100)
目的:探讨早期高剂量氨基酸联合脂肪乳对早产儿体质量、营养状况及代谢情况的影响。方法:选取2013年1月-2015年1月符合不能耐受全肠道营养条件的早产儿60例,采用数字随机表法随机分为对照组和观察组各30例。对照组出生2d后加用氨基酸、3d加用脂肪乳,观察组出生第1d给予高剂量氨基酸和脂肪乳,记录两组体重、头围增长情况、住院时间及并发症发生率,出生后第1d、7d检测两组营养指标[前蛋白(PA)、视黄醇结合蛋白]及代谢指标[尿素氮(BUN)、剩余碱(BE)、总胆红素(TBIL)、肌酐(SCr)、谷丙转氨酶(ALT)]。结果:观察组住院期间体质量增长速度、头围增长高于对照组,体质量最大下降幅度低于对照组,恢复至出生体质量时间、住院时间短于对照组(均P<0.05)。与第1d相比,两组第7dPA、视黄醇结合蛋白均上升(P<0.05),且观察组上升幅度高于对照组(P<0.05);两组第7dBUN、TBIL、ALT、SCr均上升,BE值下降(P<0.05),但两组第7d组间相比无差异(P>0.05);观察组并发症发生率(16.7%)低于对照组(40.0%)(P<0.05)。结论:早期高剂量氨基酸联合脂肪乳可改善早产儿营养状态,缩短恢复至出生体重时间,但对机体代谢无明显影响。
早产儿;氨基酸;脂肪乳;体质量;营养状况
近年来,随着产科医学的进步及新生儿监护水平的不断提高,早产儿的存活率也得到了提高。然而,早产儿过早离开母体使宫内营养存储不足,而脏器官、胃肠道尚未发育成熟,喂养难度大,部分出生后往往存在营养缺乏,特别是蛋白质缺乏尤为严重。以往静脉营养方案开始时间较晚、剂量较少,增加了宫外发育迟缓的发生风险。随着静脉营养技术和营养方案的不断改进,临床已认识到早期大剂量氨基酸可促进早产儿生长发育。2004年美国低出生体重儿早期营养方案中推荐出生第1d开始给予3.0 g/kg·d氨基酸静脉输注,每天增加0.5~1.0g/kg ·d,目标值为每日4.0g/kg·d[1]。然而,早期氨基酸联合脂肪乳的静脉营养是否被早产儿所耐受还有待进一步观察。对此,本文选取符合不能耐受全肠道营养条件的早产儿开展了随机对照研究,为临床选择合适静脉营养方案提供参考。
1 资料与方法
1.1 临床资料
选取2013年1月-2015年1月本院符合不能耐受全肠道营养条件的早产儿60例。纳入标准:①出生24h内入院;②胎龄<37周;③除先天性消化道畸形之外的原因引起的不能耐受全胃肠道喂养;④经医院伦理委员会批准,患儿家属自愿签署知情同意书。排除标准:①严重心肺疾病、代谢紊乱、先天畸形等;②合并宫内窘迫、出生时窒息;③母亲患有妊娠合并症及内分泌疾病。采用数字随机表法将患儿分为观察组和对照组各30例。观察组男19例,女11例;胎龄33.26±1.64(30~36)周;出生体质量1480.64±228.11(1200~1800)g。对照组男20例,女10例;胎龄33.84±1.57(31~36)周;出生体质量1501.28±254.19(1200~1900)g。两组患儿性别、年龄、出生体质量比较无统计学差异(P>0.05)。
1.2 方法
两组患儿均入院时建立外周静脉通道,出生后第1d输注葡萄糖4~6μg/kg·min,浓度≤12.5%。观察组于出生后第1d给予氨基酸2.0g/kg·d,每天按照1.0g/kg·d递增至3.0~4.0g/kg·d;出生后第1d给予脂肪乳剂1.0g/kg·d,每天按照1.0g/kg·d递增至3.0g/kg·d。对照组出生后第2d加用氨基酸0.5g/kg·d,每天按照0.5g/kg·d递增至3.0~4.0g/kg·d;出生后第3天加用脂肪乳剂0.5g/kg·d,每天增加0.5g/kg ·d递增至3.0g/kg·d。两组均于出生后第2~3天经口或鼻饲喂养早产儿配方乳(每100ml含蛋白质2.04g、能量291kJ),首次补给剂量控制在10~20ml/kg·s,根据需要逐渐增加;根据患儿需要加用电解质、维生素;逐步过渡到进口喂养,经胃肠摄入热卡达100kcal/kg·d,逐渐停用肠外营养支持。
1.3 观察指标
①记录两组住院期间体质量增长速度、恢复至出生体质量的时间、头围增长情况、体质量最大下降幅度、体质量达到2000g时间、住院时间。住院期间体质量增长速率[g/(kg·d)]=[1000×In(出院体重/出生体重)]/(出生日龄-恢复至出生体重日龄);出院标准:体重>2000g,可经口喂养,体重稳定增长,生命体征稳定,生化指标无异常,且近期未出现并发症。②出生后第1d、7d均采集空腹静脉血,检测两组营养指标[前蛋白(PA)、视黄醇结合蛋白]及代谢指标[尿素氮(BUN)、剩余碱(BE)、总胆红素(TBIL)、肌酐(SCr)、谷丙转氨酶(ALT)]等。③记录两组静脉营养期间并发症发生率及死亡率。
1.4 统计学方法
采用SPSS19.0统计学软件处理数据,计数资料采用%表示,采用Fisher确切概率法或χ2检验;计量资料采用珚x±s表示,采用t检验;以P<0.05为差异具有统计学意义。
2 结果
2.1 两组临床观察指标比较
观察组住院期间体质量增长速度、头围增长高于对照组,体质量最大下降幅度低于对照组,恢复至出生体质量的时间、住院时间短于对照组(均P<0.05),见表1。
2.2 两组营养指标比较
第1d两组PA、视黄醇结合蛋白无差异(P>0.05),第7d两组PA、视黄醇结合蛋白均较第1d上升(P<0.05),且观察组上升幅度高于对照组(P<0.05)。见表2。
2.3 两组代谢指标比较
第1d两组BUN、BE值、TBIL、ALT、SCr比较无差异(P>0.05);第7d两组BUN、TBIL、ALT、SCr均上升,BE值下降(P<0.05),但两组间比较无差异(P>0.05)。见表3。
2.4 两组并发症及死亡发生情况比较
观察组并发症发生率低于对照组(P<0.05),死亡率两组比较无差异(P>0.05),见表4。

表1 两组临床观察指标比较(珚x±s)
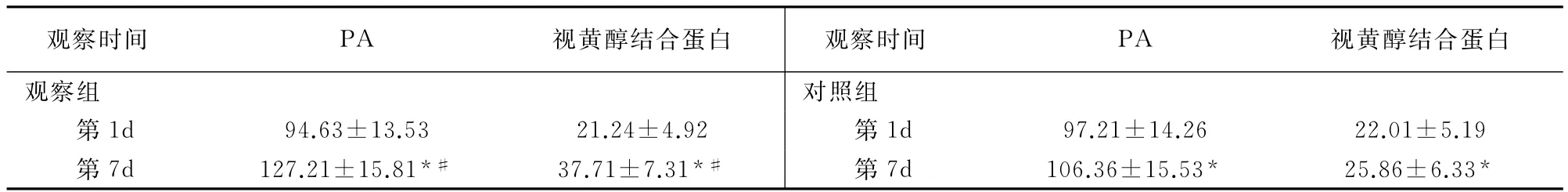
表2 两组营养指标比较(mg/L,珚x±s)

表3 两组代谢指标比较(珚x±s)
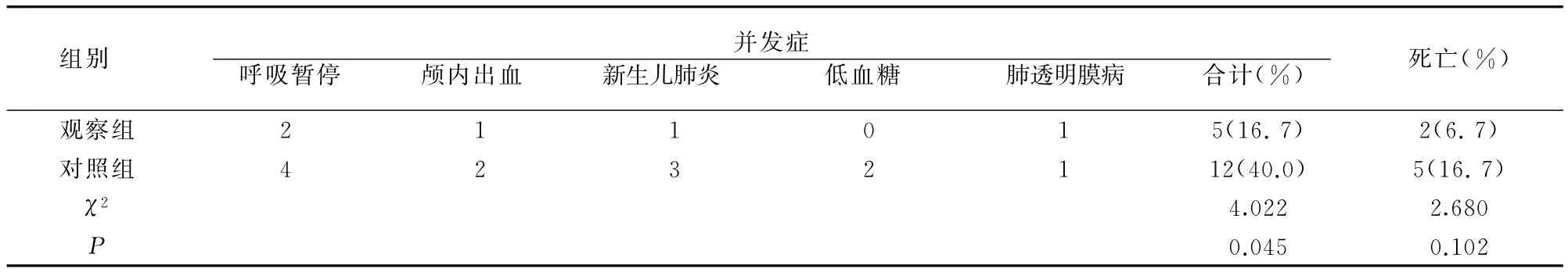
表4 两组并发症及死亡率发生情况比较(例)
3 讨论
近年来,早产儿成活率不断提高,但其出生后营养问题成为新生儿科重点关注重点。早产儿碳水化合物、脂肪等能量储备少,代谢旺盛,胃肠道尚未完全发育,大部分出生后往往伴随不用程度的营养缺乏,对中枢神经、器官发育存在不良影响,若未及时干预,可能发展为不可逆性神经损伤低[2]。因此,临床应重视对早产儿的营养支持。
研究证实,静脉营养支持可降低新生儿尤其是早产儿的致残率,减少存活者的后遗症[3]。以往临床静脉营养方案较为保守,主张48h加用氨基酸,出生后72h加用脂肪乳剂,均从0.5g/kg·d开始,开始时间晚、剂量低,可预防胆汁淤积症发生。多项研究报道,即使出生后第1d供给氨基酸早产儿也可很好耐受[4]。吕奎林等[5]分析不同营养方案对早产儿出生后早期营养状况的影响时发现,早期给予大剂量氨基酸是安全的。《中国新生儿营养支持临床应用指南》[6]中指出,早产儿出生后12~24h可应用氨基酸,出生24h后即可应用脂肪乳剂。Simmer等[7]研究发现,脂肪乳早期应用和晚期应用在脓毒血症、黄疸等并发症发生率并无差异,且早期应用可保护血管壁免受高浓度葡萄糖和氨基酸的刺激。2010年欧洲儿科胃肠、肝病和营养学会提出,早期营养支持目标除达到相同胎龄增长胎儿相同的生长速率外,还要达到相似的功能状态[8],为新生儿出生后第1d静脉给予氨基酸、脂肪乳剂提供了理论基础。
体重、头围是反映早产儿生长发育的重要指标。本组研究中,观察组住院期间体质量增长速度、头围增长高于对照组,体质量最大下降幅度低于对照组,恢复至出生体质量的时间、住院时间短于对照组,说明早期高剂量静脉营养支持可改善早产儿营养缺失情况,促使体重增长,与王金秀等[9]研究结果一致。本组研究中,两组第7dBUN、BE值、TBIL、ALT、SCr水平均未见差异,说明早期静脉营养干预对机体代谢未产生影响。
营养状态是评价早产儿营养支持情况的重要指标,临床尚无评价的统一标准。本文通过PA、视黄醇蛋白评估早产儿营养状况。PA属于一种血浆转运蛋白,是反映早产儿营养状况的敏感指标。视黄醇结合蛋白也由肝脏合成,在早期诊断婴幼儿营养不良中具有较高的应用价值[10]。本组研究中,观察组第7d PA、视黄醇结合蛋白均高于对照组,说明早期静脉营养支持可改善早产儿营养状况。石茹等[11]指出,早期应用高剂量氨基酸可改善营养状况,提高PA、视黄醇结合蛋白浓度,预防宫外发育迟缓。目前,仍有学者担心早期应用氨基酸和脂肪乳会增加氮质血症、胆汁淤积症的并发症发生率[12]。本组两组术后并发症观察组低于对照组,初步提示早产儿出生后24h应用氨基酸和脂肪乳剂安全是的,但由于样本量较少,有必要做进一步观察。
综上所述,早期应用高剂量氨基酸和脂肪乳剂可改善早产儿营养状态,缩短恢复至出生体质量的时间、住院时间,降低并发症发生率,且对机体代谢无明显影响,安全有效。
[1] American Academy of Pediatrics Steering Committee on Quality Improvement and Management.Classifying recommendations for clinical practice guidelines[J].Pediatrics,2004,114(3):874-877.
[2] 陈超,魏克伦,姚裕家,等.早产儿管理指南[J].中华儿科杂志,2006,44(3):188-191.
[3] 刘新晖,高喜容,黄维清等.静脉营养支持对早产儿体质量增长的临床效果分析[J].医学综述,2014,20(2):375-376.
[4] 常龙琴,张明英,夏旭红等.两种肠道外营养方法在早产儿中的应用研究[J].中国小儿急救医学,2011,18(4):329-331.
[5] 吕奎林,王丽雁,杨望等.两种不同肠外营养方案对早产儿出生后早期营养状况影响的对比研究[J].国际儿科学杂志,2014,41(6):648-651.
[6] 蔡威,汤庆娅,陶晔璇,等.中国新生儿营养支持临床应用指南[J].临床儿科杂志,2006,8(5):692-695.
[7] Simmer K,Rao SC.Early introduction of lipids to parenterallyfed preterm infants[J].Cochrane Database Syst Rev,2005,18(2):52-56.
[8] Agostoni C,Buonocore G,Carnielli V P,et al.Enteral nutrient supply for preterm infants:commentary from the European Society of Paediatric Gastroenterology,Hepatology and Nutrition Committee on Nutrition.[J].Journal of Pediatric Gastroenterology &Nutrition,2010,50(1):85-91.
[9] 王金秀,丁雪晶,蒋曙红等.早期应用不同剂量氨基酸与早产儿营养的关系[J].临床儿科杂志,2012,30(11):1023-1026.
[10] 徐燕珊,谢金水,赵青等.视黄醇结合蛋白前白蛋白结合生长曲线对全面评价早产儿蛋白质营养状况的价值探讨[J].山西医药杂志,2015,44(23):2768-2770.
[11] 石茹.早产儿的营养需求和合理的喂养方法[J].成都医学院学报,2012,7(1):85-85.
[12] 董传莉,谢怀珍,张兰等.早期肠内营养支持策略对早产儿生
长发育的影响[J].中华全科医学,2013,11(9):1359-1361.
[责任编辑:董 琳]
The impact of amino acid combined with fat emulsion used early on body weight,nutritional status and metabolism of premature infants
LIN Wei
Department of New Pediatric,the East Campus of Lanxi City People's Hospital of Zhejiang,Province,Zhejiang,321100
Objective:To investigate the impact of high dose of amino acid combined with fat emulsion using early on body weight,nutritional status and metabolism of premature infants.Methods:From January 2013to January 2015,sixty premature infants who were unable to tolerate total enteral nutritionin were randomized divided into the observation group and the control group(30cases in each group)by random digital table.The infants in the observation group was given high dose amino acids combined with fat emulsion on the 1st day after birth,and the infants in the control group were given amino acids at 48hafter birth and fat emulsion at 72hafter birth.The status of increase of weight,head circumference,the time of hospitalization and the incidence of complications were compared between the two groups.On the 1st and 7th day after birth,the nutrition indicators of infants were also compared between the two groups,which included prealbumin(PA),retinol conjugated protein and metabolic indices blood urea nitrogen(BUN),base excess(BE),total bilirubin(TBIL),serum creatinine(SCr),alanine aminotransferase(ALT).Results:The increase of body weight and head circumference of infants in the observation group during hospitalization were greater than those of infants in the control group,and the maximum body weight loss of infants in the observation group was less than that of infants in the control group.The time of recovering to birth weight and hospitalization time of infants in the observation group were significant shorter than those of infants in the control group(P<0.05).Compared with the situation of infants on the 1st day,PA and retinol conjugated protein of infants in both groups were significant higher than those of infants on the 7th day(P<0.05),and the increase of PA and retinol conjugated protein of infants in observation group were significant higher than those of infants in the control group(P<0.05).Compared with the situation of infants on the 1st day,BUN,TBIL,ALT and SCr of infants in both groups were significant higherthan those of infants on the 7th day(P<0.05),but BUN,TBIL,ALT and SCr of infants on the 7th day had no significant difference between the two groups(P>0.05).Compared with the situation of infants on the 1st day,BE value of infants in both groups were significant lower than that of infants on the 7th day(P<0.05),but BE value of infants on the 7th day had no significant difference between the two groups(P>0.05).The incidence of complications of infants in the observation group(16.67%)was lower than that of infants in the control group(40.0%)(P<0.05).Conclusion:High dose amino acid combined with fat emulsion using early can improve the nutritional status of preterm infants and shorten the time of recovering to birth weight,and it has no significant impact on metabolism of the body.
Premature infant;Amino acid;Fat emulsion;Body weight;Nutritional status
10.3969/j.issn.1004-8189.2017.04.006
2016-08-04
2017-01-10

