经直肠双平面超声在直肠癌术前T分期中的应用价值
肖颖 徐栋
●检测诊断
经直肠双平面超声在直肠癌术前T分期中的应用价值
肖颖 徐栋
目的 探讨经直肠双平面超声在直肠癌术前T分期中的应用价值。方法 应用经直肠双平面超声对57例低位直肠癌患者进行术前T分期,并与术后病理T分期进行对照,使用Kappa值判断两者的一致性。结果 经直肠双平面超声评估直肠癌术前T分期的准确率为86.0%,与术后病理T分期具有较高的一致性(κ=0.774,P<0.05)。经直肠双平面超声诊断直肠癌T1~T4期的灵敏度分别为80.0%、76.5%、90.0%和100.0%,特异度分别为98.1%、93.5%、88.9%和98.1%。结论 经直肠双平面超声判断直肠癌术前T分期的准确率较高,尤其是T3、T4期,可为临床确定治疗方案提供依据。
经直肠双平面超声 直肠癌 术前分期
直肠癌的准确分期对于临床制定合理的治疗方案、提高患者生存率及生存质量具有重要意义。目前临床上多采用CT、MRI或经直肠腔内超声等对直肠癌进行术前分期[1-3],但部分检查费用昂贵或有放射性损伤而受到限制。本研究采用经直肠双平面超声对直肠癌进行术前分期,并与术后病理分期结果进行对照,以评估经直肠双平面超声对直肠癌术前T分期的准确性,进一步探讨其应用价值。
1 对象和方法
1.1 对象 选择2016年2月至2017年2月在台州市立医院和浙江省肿瘤医院住院治疗、经肠镜活检诊断为直肠癌的57例患者,其中男36例,女21例;年龄25~84(60.2±9.8)岁;临床诊断均为原发直肠癌,同时符合以下标准:(1)直肠肿块下缘距肛缘7cm内;(2)术前均经纤维肠镜获得病理学确诊;(3)术前1周均行直肠腔内超声检査;(4)术前均未行放化疗;(5)手术方式均为全直肠系膜切除术;(6)术后均获得常规病理诊断。
1.2 方法
1.2.1 检查方法 应用超声诊断仪(百胜MyLab class C),探头为双平面腔内探头,其凸阵模式频率3~9MHz,扫查角度200°;线阵模式频率4~13MHz,扫查长度65mm。患者检查前1h予以清洁灌肠,检查时屈髋屈膝行左侧卧位;先行直肠指诊检查,以了解肿块大小、活动度、质地、距肛缘的距离、位置等,并排除是否伴有严重的肠腔狭窄;将探头套上乳胶套(上面附着消毒润滑剂),将探头轻缓地伸入直肠内,顶端至肿瘤上极上方;先运行凸阵模式,观察肠壁和肿块回声,测量其横径及占据肠腔范围,并观察肿块浸润肠壁的深度;然后切换为线阵模式,探头作左右旋转运动,观察肿块和肠壁回声,测量肿块上下径及其下缘至肛缘的距离,判断肿块浸润肠壁深度,观察有无侵犯其他脏器;最后将直肠癌进行T分期,记录并保存图像。
1.2.2 直肠癌T分期标准 正常直肠壁自内向外依次为黏膜层、黏膜肌层、黏膜下层、固有肌层和浆膜及直肠周围脂肪组织,在超声声像图上显示为高、低回声相互交替的5层结构。直肠癌超声分期(uT分期,u代表超声)依据Beynon等[4]的分期标准,具体如下。uT1期:肿瘤侵及黏膜、黏膜下层内,超声表现为第2层高回声带完整;uT2期:肿瘤侵及固有肌层,超声表现为病灶局部第2层高回声带破坏、肌层低回声增厚,第3层高回声带完整;uT3期:肿瘤侵及全层并浸润直肠周围纤维脂肪组织,超声表现为病灶局部第3层高回声带破坏,可见低回声不规则锯齿状突起;uT4期:肿瘤侵及邻近组织或器官,超声表现为病灶周围脏器的正常边缘高回声带消失,与肿瘤低回声带没有分界。直肠癌病理分期(pT分期,p代表病理)依据国际抗癌联盟的TNM分期标准[5],具体如下。pT1期:肿瘤侵及黏膜下层;pT2期:肿瘤侵及固有肌层;pT3期:肿瘤穿透固有肌层,侵及浆膜层;pT4期:肿瘤侵及其他脏器。
1.3 统计学处理 应用SPSS 19.0进行统计分析。计量资料用表示,计数资料用率表示。以术后病理分期为金标准,使用Kappa值进行一致性评价:κ<0为一致性差,0~0.20为一致性弱,0.21~0.40为轻度一致,0.41~0.60为中度一致,0.61~0.80为高度一致,0.81~1.00为一致性极强。P<0.05为差异有统计学意义。
2 结果
2.1 术前经直肠双平面超声分期 57例直肠癌患者术前经直肠双平面超声分期:uT1期5例,uT2期16例,uT3期30例,uT4期6例,见图1。
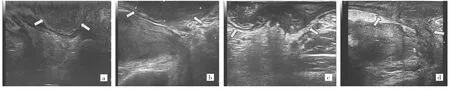
图1 直肠癌术前经直肠双平面超声声像图[a:u T1期直肠癌肿块(箭头所示);b:u T2期直肠癌肿块(箭头所示);c:u T3期直肠癌肿块(箭头所示);d:u T4期直肠癌肿块(箭头所示)]
2.2 一致性检验结果 经直肠双平面超声分期与术后病理分期一致49例,总准确率为86.0%(49/57);8例与术后病理分期不符,包括分期过高5例,分期过低3例。经Kappa检验,术前经直肠双平面超声T分期与术后病理T分期具有高度一致性(к=0.774,P<0.05),见表1。经直肠双平面超声评估直肠癌T1~T4期的灵敏度、特异度、阳性预测值和阴性预测值,见表2。
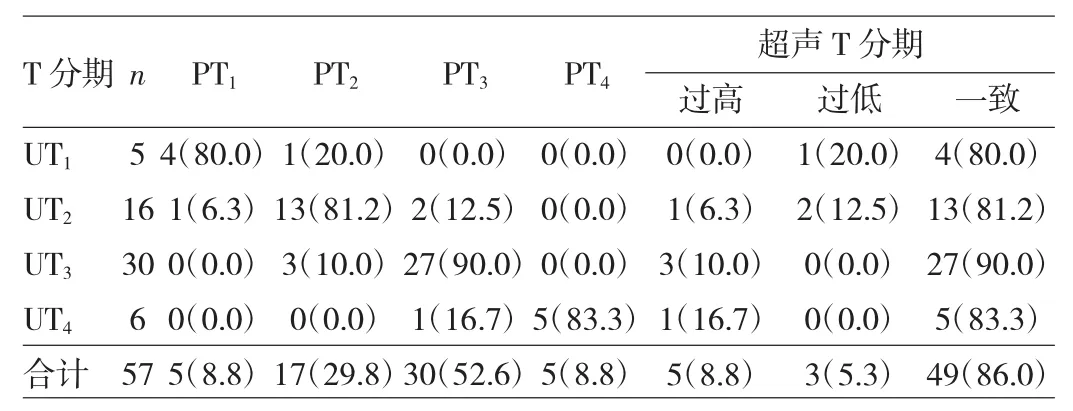
表1 术前经直肠双平面超声T分期与术后病理T分期的一致性[例(%)]
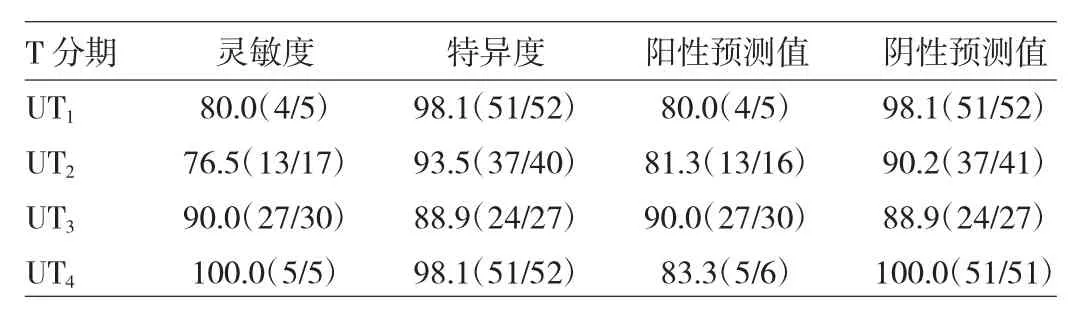
表2 经直肠双平面超声对T分期的灵敏度、特异度、阳性预测值和阴性预测值(%)
3 讨论
直肠癌术前分期的影像学检查方法主要包括CT、 MRI和经直肠腔内超声。CT在发现远处病灶方面具有优势,但是难以判断肿瘤浸润肠壁的深度,无法清楚显示肠壁的各层结构,对于直肠癌T分期的准确性不高[6]。MRI对直肠癌术前分期的准确性较高,但是价格昂贵。一项应用MRI对35例直肠癌患者进行分期的研究表明,T分期准确率为86.0%[7];一项研究MRI水成像在直肠癌术前分期中的应用价值,结果显示T分期准确率为82.4%,淋巴结转移的准确率为67.6%[8]。经直肠腔内超声没有腹壁衰减,且不受胃肠道气体的干扰,可以清楚地显示肠壁的各层结构、病灶的浸润深度和范围、组织脏器是否受侵犯以及直肠周围淋巴结是否有转移,在评估T分期方面具有较高的准确性[9-10],而且价格低廉、简便易行、重复性强,是直肠癌术前分期的首选影像学检查方法。目前国内外检查直肠癌多采用腔内端扫式探头[11-12],因其扫查平面置于探头的上方,故扫查范围受到一定的限制,视野相对狭小,易受到肠道伪像的干扰。经直肠双平面超声探头具备了凸阵和线阵两种声束发射模式,凸阵模式能够显示直肠的横截面,其图像为扇形,线阵模式显示的是直肠纵截面,其图像为矩形,将2种模式结合起来应用,可以更全面地观察肿块。探头平面垂直于直肠壁扫查肿块,可以使图像显示更为直观,肿块与正常肠壁界限清楚,肿块的基底部容易被辨认出来,对肿块的浸润深度的判断则更为准确。彩色多普勒血流显像可见肿块的血管由直肠壁深入肿块内部,血供丰富,其形态表现为点状、条状或者网状,血管走行迂曲紊乱、粗细不均。
本研究发现经直肠双平面超声评估直肠癌T分期的准确率为86.0%,与国外报道的80%~90%基本相符[13];术前超声T分期与术后病理T分期具有高度一致性(κ=0.774,P<0.05)。进一步分析,发现经直肠双平面超声T3、T4期的准确度较高。T1、T2期直肠癌可行肠镜手术切除肿块,手术损伤小、预后好、功能恢复快;而肿块是否突破外膜或侵犯邻近器官组织决定了手术范围;此外,为了提高手术根治率,一些T3、T4期肿瘤需要通过术前放化疗以缩小肿块[14]。因此,直肠癌的准确分期对临床治疗方案的准确选择有重要价值。
本组病例中术前超声T分期与术后病理T分期不符8例,其中分期过高5例,分期过低3例。分期过高的原因可能是肿瘤周边存在溃疡、周围组织炎性反应,炎性细胞的浸润、周围结缔组织增生在超声图像上很难与肿瘤浸润相鉴别;分期过低的原因可能是超声难以清晰显示某些微小浸润病灶,导致部分病灶过低分期;此外,分期的准确性还受操作者经验的影响,随着检查例数的增加、熟练程度的提高,T分期准确性也会升高[15]。
综上所述,经直肠双平面超声判断直肠癌术前T分期的准确率较高,尤其是T3、T4期,可为临床确定治疗方案提供依据。受各种因素影响,仍存在误诊、漏诊现象,但随着操作者检查经验的积累、超声仪器灵敏度的提高,经直肠双平面超声在临床直肠癌术前T分期的应用前景将更加广阔。
[1]Ju H,Xu D,LiD,et al.Comparison between endo lum inal ultrasonog raphy and sp iral computerized tomog raphy for the p reoperative localstaging of rec tal carcinom a[J].Biosc iTrends,2009, 3(2):73-76.
[2]Heo SH,Kim JW,Shin S S,et al.Multim odal im aging eva luation in staging of rectalcancer[J].World JGastroenterol,2014,20(15): 4244-4255.
[3]Aljeb reen AM,Azzam N A,Alzubaid iAM,etal.The accuracy of multi-detec tor row com puterized tomog raphy in stag ing rectal cancer compared to endoscop ic ultrasound[J].Saud i J Gastroen-terol,2013,19(3):108-112.
[4]Beynon J,Foy D M,Roe AM,etal.Endo lum inalultrasound in the assessmentof 10calinvasion in rectalcancer[J].Br JSurg,1986, 73:474-477.
[5]Sobin LH,Gospodarowicz M,Wittekind C.Internationa lUnion A-gainstCancer(UICC)TNM c lassification ofm alignant tumors[M]. 7th ed.Hoboken:Wiley-Blackwell,2010:99-103.
[6]Sam ee A,Selvasekar C R,PuliSR.Current trends in staging rectalcancer[J].World JGatroenterol,2011,17(7):828-834.
[7]Tapan U,Ozbayrak M,Tatl1S.MRIin loca lstaging of rectalcancer:an update[J].Diagn Interv Rad iol,2014,20(5):390-398.
[8]Maas M,Lam b reg ts D M,Lahaye M J,et a l.T-stag ing of rectal cancer:accuracy of 3.0 Tesla MRI com pared with 1.5 Tesla[J]. Abdom Imaging,2012,37(3):475-481.
[9]Pu ll SR,Bechtold M L,Gorken IB,et al.Can endoscop ic ultrasound p red ict early rectal cancers that can be resected endoscop ica lly:A meta-annlysis and systematic review[J].Dig Dis Sci,2010,55:1221-1229.
[10]Kav T,Bayraktar Y,Saftoiu A.How useful is rectalendosonography in the staging of recta l cancer?[J].World J Gastroenterol,2010,16(6):691-697.
[11]仲光熙,吕珂,戴晴,等.直肠腔内弹性成像对直肠癌新辅助治疗后肿瘤浸润深度降期的评估[J].中华医学超声杂志(电子版),2016, 13(1):51-55.
[12]Hunter C,Brown G.Pre-operative stag ing of rectal cancer:a review of imaging techniques[J].ExpertRev GastroenterolHepatol,2016,10(9):1011-1025.
[13]PuliSR,Bechtold M L,Reddy JB,eta l.How good is endoscopic ultrasound in d ifferentiating various T stages of rectalcancer Meta-analysis and systematic review[J].Ann Surg Oncol,2009, 16(2):254-265.
[14]Xu D,Ju H X,Qian CW,et al.The value o f TRUS in the staging of rectalcarcinoma before and after rad iotherapy and comparison with the staging postoperative pathology[J].Clin Rad io l, 2014,69(5):481-484.
[15]Gersak M M,Badea R,Graur F.Endoscop ic u ltrasound for the characterization and staging of rectal cancer.Current state o f the m ethod.Technologicaladvances and perspectives[J].Med Ultrason,2015,17(2):227.
(本文编辑:陈丹)
《浙江医学》对计量单位的要求
本刊执行GB 3100~3102-1993《量和单位》中有关量、单位和符号的规定及其书写规则,具体执行可参照中华医学会杂志社编写的《法定计量单位在医学上的应用》。注意单位名称与单位符号不可混用。组合单位符号中表示相除的斜线多于1条时应采用负数幂的形式表示,组合单位中斜线和负数幂亦不可混用,如ng/kg/min应采用ng·kg-1·min-1的形式,不宜采用ng/kg-1·min-1的形式。在叙述中应先列出法定计量单位数值,括号内写旧制单位数值;如果同一计量单位反复出现,可在首次出现时注出法定与旧制单位换算系数,然后只列法定计量单位数值。血压仍以mmHg表示。
本刊编辑部
2017-03-11)
10.12056/j.issn.1006-2785.2017.39.16.2017-523
浙江省医学会临床科研基金项目(2016Z Y C-A112)
318000 台州市立医院超声科(肖颖);浙江省肿瘤医院超声科(徐栋)
徐栋,E-mail:xu dnj@163.com

