卵巢囊腺瘤CT和MRI诊断价值及影像特点分析
吴国良,王树平, 付广印, 韩东亮,李 华,杨彦林
(河北省衡水市人民医院介入科,河北 衡水053000)
卵巢囊腺瘤CT和MRI诊断价值及影像特点分析
吴国良,王树平, 付广印, 韩东亮,李 华,杨彦林
(河北省衡水市人民医院介入科,河北 衡水053000)
目的 分析卵巢囊腺瘤电子计算机断层扫描(CT)及磁共振成像(MRI)影像特点。方法 回顾性分析河北省衡水市人民医院2012年10月至2016年5月经手术病理证实的54例卵巢囊腺瘤患者的影像资料,围绕浆液性囊腺瘤、黏液性囊腺瘤、交界性囊腺瘤、囊腺癌患者平均年龄、病变大小及各自影像特征进行对比分析。结果 54例卵巢囊腺瘤患者病理结果为:浆液性囊腺瘤27例、黏液性囊腺瘤13例、交界性浆液性囊腺瘤2例,囊腺癌12例,CT诊断准确率为92.59%(50/54),MRI诊断准确率92.31%(12/13),二者诊断准确率比较差异无统计学意义(χ2=0.001,P>0.05)。浆液性囊腺瘤、黏液性囊腺瘤、囊腺癌3组不同性质卵巢肿瘤患者年龄、病变直径均有显著性差异(F值分别为4.418、3.976,均P<0.05),病灶部位无显著性差异(Fisher法,P=0.135),内部结构有显著性差异(Fisher法,P=0.000),浆液性囊腺瘤与粘液性囊腺瘤囊腔CT值有显著性差异(t=3.378,P<0.05)。结论 在卵巢囊腺瘤诊断中CT和MRI均可获得理想的诊断结果。浆液性囊腺瘤以单房多见,囊壁可以钙化,壁结节少见,可双侧发病,粘液性囊腺瘤以多房为主,囊壁少有钙化,可有壁结节,囊腺癌体积略小,以囊实性病变为主,实性成分显著强化,对其分析有助于卵巢囊腺瘤的初步诊断及良恶性鉴别诊断。
卵巢囊腺瘤;电子计算机断层扫描;磁共振成像;影像特点
卵巢囊腺瘤(ovarian cystadenoma)是目前临床中较为常见的一种卵巢上皮组织来源的肿瘤,病理类型包括浆液性、粘液性、混合性,根据其生物学行为可分为良性、交界性及恶性,以良性浆液性囊腺瘤最为多见[1]。卵巢囊腺瘤可发生于任何年龄段,但是多以20~50岁常见,其发生率在所有妇科疾病中占比达到了4%~24%[2]。随着影像学技术的快速发展,卵巢囊腺瘤的诊断方法日益多样,给临床诊疗工作带来极大便利,但不同生物学行为的病变预后差异大,故术前影像评估尤为重要。鉴于此,本次研究围绕卵巢囊腺瘤54例电子计算机断层扫描(computed tomography,CT)和磁共振成像(magnetic resonance lmaging,MRI)影像学表现展开分析,内容如下。
1资料与方法
1.1研究对象
收集河北省衡水市人民医院2012年10月至2016年5手术病理证实的54例卵巢囊腺瘤患者术前影像资料,CT检查者54例,MRI检查者13例,患者年龄15~89岁,平均年龄(50.34±1.16)岁;病程时间6个月~1.5年,平均年龄(1.00±0.80)年;症状表现:腹痛、腹胀29例,月经紊乱8例、腹部膨隆7例,无临床症状者10例;术后病理类型:浆液性囊腺瘤(serous cystadenocarcinoma)27例、黏液性囊腺瘤(mucinous cystadenoma)13例、交界性浆液性囊腺瘤2例、囊腺癌12例。
1.2方法
CT检查:采用日本东芝公司生产的64排螺旋CT机,首先将层厚设定为5mm并对整个腹部实施平扫,随后经由肘正中静脉以3.0mL/s将90mL碘比醇、50mL生理盐水注入患者静脉内实施增强扫描,层距设定0.5mm、扫描层厚2.5mm,管电压120kV、自动采用毫安秒,螺距0.99:1,扫描完成后将获取的各参数信息输入到随机配套工作站之中进行多平面重建(multiplannar reformation,MPR),重建的影响层厚1.0mm,对病灶所处部位、大小等相关信息进行观察和记录[3]。
MRI检查:采用美国GE公司生产的3.0T磁共振成像仪,利用体部线圈对整个腹部进行彻底扫描,具体扫描范围如下:在实施轴位扫描时应由卵巢囊腺瘤患者两侧的髂骨上缘部位作为起始点,至耻骨联合下缘为终点;矢状位则是依据其病变的实际情况,如病变部位、病变范围而定[4]。常规行轴位T1WI、T2WI、矢状位T2WI、冠状位扫描,在常规扫描完毕后同样经由肘正中静脉注入钆-二乙烯五胺乙酸(gadolinium diethylenetriamine pentaacetic acid,Gd-DTPA)做增强扫描,矢状位扫描过程中方向与子宫体长轴相平行,局部薄层斜轴位扫描时与病灶保持垂直[5]。常规扫描时层厚设定为6.5mm、层距8mm、视野大小375mm×375mm;增强扫描时层厚层距均为2.5mm、视野大小400mm×375mm;矩阵256mm×169mm、T1WI时重复时间(repetition time,TR)100ms、恢复时间(echo time,TE)4.0ms、T2WI时TR429ms、TE80ms;脂肪抑制序列TR429ms、TE80ms、TI155ms
在双盲的情况下由两名高年资影像科医师分析图像特征,分析患者年龄分布、发病部位、病灶大小、CT值、有无分隔、壁结节、有无强化及其T1W及T2W信号特点,给出诊断结果,再和病理结果对照,判断诊断准确率。
1.3统计学方法
所有数据所有数据采用SPSS 18.0统计软件进行分析,计数资料采用例数(百分比)的形式表示,组间率的比较使用卡方检验,以P<0.05为有统计学意义。
2结果
2.1CT和MRI影像学诊断结果比较
54例卵巢囊腺瘤患者病理结果为:浆液性囊腺瘤27例、粘液性囊腺瘤13例、交界性浆液性囊腺瘤2例,囊腺癌12例。40例良性囊腺瘤中,CT准确诊断39例,1例误诊为巧克力囊肿,2例交界性囊腺瘤,CT均误诊为良性囊腺瘤,12例囊腺癌中,CT准确诊断11例,1例误诊为良性囊腺瘤,综合得出CT诊断准确率为92.59%(50/54)。良性囊腺瘤中8例行MRI检查,MRI正确诊断8例,5例囊腺癌行术前MRI检查,MRI准确诊断4例,1例误诊为良性囊腺瘤,综合得出MRI诊断准确率92.31%(12/13),二者诊断准确率比较,差异无统计学意义(χ2=0.001,P=0.972>0.05)。
2.2病理及影像特点
浆液性囊腺瘤27例(50.00%),患者平均年龄47.26±8.29岁、病变平均直径11.45±3.37cm,其中单侧者23例,双侧者4例,31例病灶中单房者19例(61.29%),多房者12例(38.71%)。囊壁钙化者4例(12.91%),为小范围斑片状钙化,见图1。囊腔CT值0~22HU,平均CT值8.00±1.17HU。均未见壁结节或实性成分,1例病灶内术中见少量出血。增强后均表现为囊壁或分隔均匀强化,囊腔不强化,T1WI为低信号,T2WI为高信号。黏液性囊腺瘤13例(24.07%),患者平均年龄41.27±9.95岁、病变平均直径15.32±4.75cm,均为单侧、多房,壁结节3例,占23%;囊腔CT值1~28HU,平均CT值13.62±4.47HU。增强后囊壁、分隔及壁结节显著强化。T1WI为低信号,T2WI为高信号。囊壁及分隔清晰见图2。交界性浆液性囊腺瘤仅2例(3.70%),患者年龄分别为27岁、34岁,平均直径分别为13.2cm、12.7cm,单侧1例,双侧2例,多房2例,单房1例,有壁结节3例。囊腺癌12例(22.22%),其中浆液性囊腺癌10例,粘液性囊腺癌1例,混合型囊腺癌1例。患者平均年龄51.47±6.62岁、病变平均直径7.82±2.17cm。12例均为单侧,1例为多房囊性病灶,无壁结节等实性成分,11为囊实性病灶,实性成分超过2/3者6例,实性成分介于1/3~2/3者3例,小于1/3者2例,增强后实性成分大多显著强化见图3,1例为环形强化。3组不同性质卵巢肿瘤患者年龄、病变直径有显著性差异(均P<0.05),病灶部位无显著性差异(P>0.05),内部结构有显著性差异(P<0.05),浆液性囊腺瘤与粘液性囊腺瘤囊腔CT值有显著性差异(P<0.05),见表1。

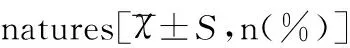

项目浆液性囊腺瘤(n=27)黏液性囊腺瘤(n=13)囊腺癌(n=12)F/tP年龄(岁)47.26±8.2941.27±9.9551.47±6.624.4180.029病变直径(cm)11.45±3.3715.32±4.757.82±2.173.9760.034部位0.135★ 单侧23(85.19)13(100.00)12(12.00) 双侧4(14.81)00内部结构0.000★ 单房19(61.29)▲011(91.67) 多房12(38.71)▲13(100.00)1(8.33)囊腔CT值(HU)8.00±1.1713.62±4.47-3.3780.037
注:▲为包括4例双侧,共31个病灶;★为用Fisher确切概率法检验;交界性浆液性囊腺瘤仅2例,未进行统计学分析。
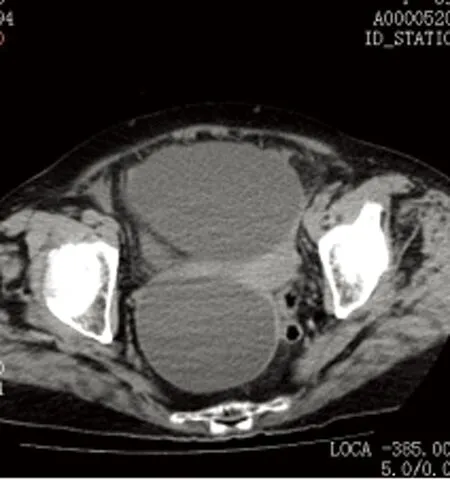
A B
注:A:CT平扫横断位,显示双侧附件区单房囊性病变;B:CT平扫横断位,显示右侧病变囊壁可见钙化。
图1 双侧卵巢浆液性囊腺瘤
Fig.1 Bilateral ovarian serous cystadenoma
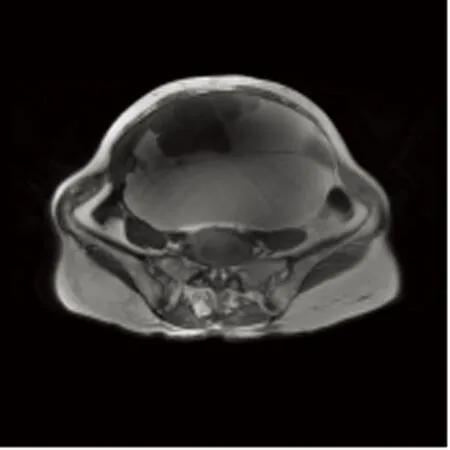
A B C
注:A、B:MRI T1WI及T2WI横断位显示多房囊性病变,囊腔信号不一;C:增强后病变未见明显强化。
图2 右侧卵巢粘液性囊腺瘤
Fig.2 Right ovarian mucinous cystadenoma

A B
注:A:CT平扫横断位,显示左侧附件区囊实性肿块,内可见斑片状钙化;B:CT增强横断位,显示肿块内实性成分显著强化。)
图3 左侧卵巢囊腺癌
Fig.3 Left ovarian cystadenocarcinoma
3讨论
3.1卵巢囊腺瘤概述
卵巢囊腺瘤是最常见的卵巢肿瘤,多见于中老年妇女,很少发生在青春期前和婴幼儿。病理类型包括浆液性囊腺瘤和粘液性囊腺瘤,其中根据生物学行为分为良性、交界性、恶性。良性囊腺瘤预后较好但也有恶变的几率。交界性肿瘤是一种低度潜在恶性肿瘤,生长缓慢、转移率低、复发迟。囊腺癌则发展迅速、不易早期诊断、病情进展快且在早期无明显症状表现,所以绝大多数卵巢囊腺癌患者在被明确诊断后往往已经处于晚期,治疗极为困难且死亡率高[1]。浆液性囊腺瘤发生率在25%左右且多以单侧发生,可以见于双侧,单房为主,肿瘤一般体积较大,肿瘤表面光滑且充满了淡黄色清凉液体,在镜下可见其囊壁由纤维结缔组织构成。粘液性囊腺瘤发生率在20%左右,以单侧较为常见且体积较大,表面同样光滑但切面以多房为主,内部充满了胶冻样粘液,镜下囊壁结构形态与浆液性囊腺瘤相同。囊腺癌则是相对较为少见的恶性肿瘤,发生率在10%左右,单侧多见,实性囊壁可以见到乳头或实质区,镜下可见其腺体密集,细胞异型化尤为明显并且伴有间质浸润情形[6]。无论是良性还是恶性的卵巢囊腺瘤均需要及早治疗,以阻断病情的持续恶化,为患者生命安全提供保障。然而,要想实现及早治疗,其前提在于早发现、早诊断。随着影像技术的快速发展,采用影像学手段进行检查成为临床最为常用的手段。
3.2CT和MRI在诊断卵巢囊腺瘤中的作用
本次研究证实,在卵巢囊腺瘤诊断工作中CT诊断准确率为92.59%(50/54),MRI诊断准确率92.31%(12/13),二者诊断准确率比较差异无统计学意义(P>0.05),提示无论是CT还是MRI均能够取得较为理想的诊断结果,为临床治疗工作开展提供有力帮助。其原因在于CT是以不同的灰度来反应病变组织对于X线的吸收程度,并且CT的分辨率更高、辅以多平面重建,可更好的显示出软组织结构形态,在解剖图像之上清晰的反映出病变组织的相关信息。而MRI则是一个可多层面、多方位成像的检查设备,能够清晰的显示出病变组织的对比特征,尤其是在卵巢囊腺瘤诊断工作中可显示出卵巢正常的生理解剖结构以及异常病变情况[7]。加之MRI多种序列成像的使用,为进一步明确病变组织的性质提供了丰富的信息,对于治疗方案的制定与实施具有重要意义。
在不同病理下患者年龄以及病变大小比较上,浆液性囊腺瘤患者平均年龄47.26±8.29岁、病变平均直径11.45±3.37cm,其中单侧者23例,双侧者4例,31例病灶中单房者19例(61.29%),多房者12例(38.71%)。囊腔CT值0~22HU,平均CT值8.00±1.17HU。粘液性囊腺瘤13例(24.07%),患者平均年龄41.27±9.95岁、病变平均直径15.32±4.75cm,均为单侧、多房,平均CT值13.62±4.47HU。交界性浆液性囊腺瘤仅2例(3.70%),患者年龄分别为27岁、34岁,平均直径分别为13.2cm、12.7cm,单侧1例,双侧2例,多房2例,单房1例,有壁结节3例。囊腺癌12例(22.22%),患者平均年龄51.47±6.62岁、病变平均直径7.82±2.17cm。12例均为单侧,1例为多房囊性病灶,无壁结节等实性成分,11为囊实性病灶,实性成分超过2/3者6例,实性成分介于1/3~2/3者3例,小于1/3者2例,增强后实性成分大多显著强化(图3),1例为环形强化。3组不同性质卵巢肿瘤患者年龄、病变直径有显著性差异(均P<0.05),提示在年龄方面囊腺癌患者>浆液性囊腺瘤患者>粘液性囊腺瘤患者,平均病变大小方面,粘液性囊腺瘤患者>浆液性囊腺瘤患者>囊腺癌患者。此外,本研究结果还发现,各组病灶部位无显著性差异(P>0.05),内部结构有显著性差异(P<0.05),浆液性囊腺瘤与粘液性囊腺瘤囊腔CT值有显著性差异(P<0.05)。本次研究对卵巢囊腺瘤的影像学特征展开了进一步分析并总结如下:首先,双侧病变多发生于浆液性囊腺瘤(serous cystadenocarcinoma),包膜以及间质均有被浸润的情形且沙粒体较多见。由于在其囊内沙粒体的存在,使得其在影像中可明显表现出密度不一的钙化灶。其次,黏液性囊腺瘤(mucinous cystadenoma)多为多房病变,其体积一般在15cm以上,在其囊内可以呈现出多个细条样间隔,囊壁以及间隔厚壁相一致,一般厚度≤3mm,房大小形态不一并可因相互挤压而出现变形情形,囊内及房壁存在细小的、扁平的、乳状生长[8]。由于粘液性囊腺瘤内容物存在差异,可呈现出钙化影或乳头状突起。在MRI影像中单房的粘液性囊腺瘤多呈现出圆形、椭圆形,而多房的粘液性囊腺瘤T1WI为低信号、T2WI为高信号,囊壁在T1WI、T2WI均为低信号。最后,囊腺癌以实性成分为主,无论是在CT还是MRI中形成的密度影或信号均呈现出不规则特征。在临床及影像诊断工作中,除了良恶性病变的鉴别之外,还应注意与卵巢其他类别肿瘤或肿瘤样病变进行鉴别。单房囊性的囊腺瘤需要与卵巢单纯囊肿、成熟畸胎瘤、内膜样囊肿等疾病鉴别。囊实性囊腺瘤或囊腺癌需要与卵巢转移瘤、纤维瘤、透明细胞瘤、脓肿等鉴别。
目前在卵巢囊腺瘤诊断工作中CT的应用频率相较于MRI而言更高,分析其原因在于MRI单次检测费用明显高于前者且CT诊断准确率同样可以满足临床诊疗工作开展需求。但是,不可否认的是,因卵巢深藏于盆腔内部,CT检查时容易受到盆腔组织的干扰而出现误诊、漏诊情形,MRI对于软组织则具有较好的分辨率,且在检查过程中能够准确揭示出病变组织的位置、是否直接对盆腔组织造成侵犯以及随着淋巴结而转移,有助于判定其良恶性质及来源。所以二者均值得在诊断工作中推广使用,至于选取哪种影像学诊断手段,医务人员可结合患者实际情况、经济承受能力以及自身医疗条件予以针对性选用,力争为卵巢囊腺瘤患者提供更加优质的医疗服务。然而,尽管CT和MRI均能够被直接应用于卵巢囊腺瘤的诊断工作中且准确率较高,尤其是随着分辨率及清晰度的提高,在卵巢囊腺瘤良恶性质判定以及是否存在转移情形的分析中起到良好的辅助作用,其应用价值随之凸显。但是当前面临的一个不可回避的问题在于卵巢囊腺瘤早期缺乏特异性体征,而患者自身前往卫生医疗机构定期体检的意识不强,使得其早期诊断面临着较大的困难。所以如何提高卵巢囊腺瘤患者自我保健意识成为CT影像学诊断顺利开展亟待解决的问题,也将成为今后临床研究的重要方向。
综上所述,在卵巢囊腺瘤诊断中CT及MRI检查均可获得理想的诊断结果。浆液性囊腺瘤以单房多见,囊壁可以钙化,壁结节少见,可双侧发病,粘液性囊腺瘤以多房为主,囊壁少有钙化,可有壁结节,囊腺癌体积略小,以囊实性病变为主,实性成分显著强化。良性病变、交界性病变、恶性病变在发病年龄、病变大小、分隔、壁结节等方面存在差异性,对其分析有助于卵巢囊腺瘤的初步诊断及良恶性鉴别诊断。
[1]Boussouar S, Fournier L S, Le-Frere-Belda M A,etal.Ruptured benign serous ovarian cystadenoma mimicking ovarian malignancy with peritoneal carcinomatosis[J].Diagn Interv Imaging,2016,97(11):1187-1188.
[2]Kato H, Kanematsu M, Furui T,etal. Ovarian mucinous cystadenoma coexisting with benign Brenner tumor: MR imaging findings[J]. Abdom Imaging,2013,38(2):412-416.
[3]谢代军,康安发,段王栋,等.MRI在盆腔囊实性占位病变的诊断价值探讨(附100例)[J].中国CT和MRI杂志,2016,14(7):91-93.
[4]曾鹏程,梁少芬,陶辉,等.MR扩散加权成像对卵巢囊腺瘤与囊腺癌的鉴别诊断价值[J].滨州医学院学报,2016,39(5):381-383.
[5]李江涛,曹金丽,程传生,等.对女性盆腔囊性和囊实性包块的彩色多普勒超声和MSCT诊断的临床研究[J].生物医学工程与临床,2013,17(4):344-348.
[6]梁长松,陈忠,李伟峰.磁共振扩散加权成像在卵巢囊腺癌与囊腺瘤鉴别诊断中的价值[J].中国CT和MRI杂志,2015,13(3):83-86.
[7]Kaijser J, Vandecaveye V, Deroose C M.Imaging techniques for the pre-surgical diagnosis of adnexal tumours[J].Best Pract Res Clin Obstet Gynaecol,2014,28(5):683-695.
[8]Diop A D, Fontarensky M, Montoriol P F,etal. CT imaging of peritoneal carcinomatosis and its mimics[J]. Diagn Interv Imaging,2014;95(9):861-872.
[专业责任编辑: 杨文方]
Diagnostic value and imaging characteristics of CT and MRI of ovarian cystadenoma
WU Guo-liang, WANG Shu-ping, FU Guang-yin, HAN Dong-liang, LI Hua, YANG Yan-lin
(Intervention Therapy Department, Hengshui People’s Hospital of Hebei Province, Hebei Hengshui 053000, China)
Objective To analyze the imaging characteristics of CT and MRI of ovarian cystadenoma. Methods Imaging data of 54 patients confirmed with ovarian cystadenoma by operation and pathology in Henshui People’s Hospital of Hebei Province from October 2012 to May 2016 was analyzed retrospectively. Comparison was performed on average age, lesion size and imaging features among cases with serous cystadenoma, mucinous cystadenoma, borderline cystadenoma and cystadenocarcinoma. Results Pathological results of 54 patients with ovarian cystadenoma were as follows: 27 cases of serous cystadenoma, 13 cases of mucinous cystadenoma, 2 cases of borderline serous cystadenoma, and 12 cases of cystadenocarcinoma. Diagnostic accuracy of CT and MRI was 92.59% (50/54) and 92.31% (12/13), respectively, and the difference between them was not statistically significant (χ2=0.001,P>0.05). Age and lesion diameter were significantly different among patients with serous cystadenoma, mucinous cystadenoma and cystadenocarcinoma (Fvalue was 4.418 and 3.976, respectively, bothP<0.05). Lesion location was not significantly different (Pfisher>0.05), but internal structure had significant difference (Pfisher<0.05). CT imaging of cystic cavity had significant difference between serous cystadenoma and mucinous cystadenoma (t=3.378,P<0.05).Conclusion CT and MRI can both obtain ideal diagnosis results in ovarian cystadenoma. Serous cystadenoma is more common with single cavity and cyst wall can be calcified, wall nodules are rare, and can be bilateral. Mucinous cystadenoma is mainly multilocular, and cyst wall has little calcification, probably with wall nodules. Size of cystadenocarcinoma is smaller and it is mainly cystic solid lesion, and its solid components are significantly enhanced. The analysis is helpful for initial diagnosis of ovarian cystadenoma and differential diagnosis of benign and malignant lesions.
ovarian cystadenoma; computed tomography (CT); magnetic resonance imaging (MRI); imaging characteristics
2017-03-02
吴国良(1980-), 男,主治医师,主要从事医学影像学工作。
付广印,主任医师。
10.3969/j.issn.1673-5293.2017.07.046
R711.7
A
1673-5293(2017)07-0893-04

