高危型HPV联合液基薄层细胞学检查在宫颈癌早期诊断中的价值
祁可娜,孙 铮
(浙江省嘉兴海宁市妇幼保健院,浙江 嘉兴 314400)
高危型HPV联合液基薄层细胞学检查在宫颈癌早期诊断中的价值
祁可娜,孙 铮
(浙江省嘉兴海宁市妇幼保健院,浙江 嘉兴 314400)
目的 探讨高危型HPV联合液基薄层细胞学检查(TCT)在宫颈癌早期诊断中的价值及其与宫颈病变程度的相关性。方法 选取2015年1月至2016年12月期间于海宁市妇幼保健院行TCT和高危型HPV检查的190例患者,对入选患者的检查结果资料进行回顾性分析,以患者的病理检查结果为诊断金标准,比较TCT检查和高危型HPV检查在宫颈癌筛查中的特异度、灵敏度、阴性预测值、阳性预测值等指标。对其中77例进行过高危型HPV病毒载量检测的患者分析其检测结果和宫颈病变程度的相关性。结果 经病理检查发现有125例患者为阴性,65例患者为阳性;经高危型HPV检查则发现169例患者阳性,21例阴性;而TCT检查结果则有174例患者为阴性,16例患者为阳性。HPV检查的灵敏度为93.85%,显著高于TCT检查的灵敏度12.31%,两组数据比较差异具有统计学意义(χ2=11.462,P<0.001);TCT检查的特异度为93.60%,显著高于HPV检查的特异度36.09%(χ2=5.427,P<0.01);TCT检查的阳性预测值为66.66%,而HPV检查的阳性预测值则为36.09%(65/190),两组数据比较差异不具有统计学意义(χ2=3.0473,P>0.05);TCT检查的阴性预测值为67.25%,显著低于HPV的阴性预测值80.95%,两组数据比较差异具有统计学意义(χ2=4.154,P<0.01);TCT和HPV检查的准确度分别为5.91%和 7.45%,两组数据比较差异无统计学意义(χ2=2.137,P>0.05)。宫颈病变程度和患者高危型HPV病毒载量具有正相关关系(r=0.392,P<0.01)。结论 TCT检测宫颈癌具有特异度高的优点,但其灵敏度较低,而高危型HPV检测宫颈癌则特异度较低,灵敏度高,临床上检测宫颈癌应采取二者联合的检测方式。
宫颈癌;高危型人乳头瘤病毒;液基薄层细胞学;早期诊断;病变程度
宫颈癌是目前临床上最为常见的妇科恶性肿瘤之一,其临床发病率有逐年上升的趋势,严重危害着广大女性的身心健康安全[1]。为了改善宫颈癌患者的治疗预后,早期筛查诊断和及时有效的治疗具有非常重要的意义[2]。目前对宫颈癌患者的筛查技术主要有液基薄层脱落细胞学检查(thinPrep cytology test,TCT)和高危型人类乳头瘤病毒(human papillomavirus, HPV)检查以及阴道镜下定位宫颈活组织检查3种[3],为了探讨高危型HPV联合液基薄层细胞学检查在宫颈癌早期诊断中的价值及其与宫颈病变程度的相关性,选取海宁市妇幼保健院2015年1月至2016年12月期间行TCT和高危型HPV检查的190例患者展开相关研究,研究结果现报告如下。
1资料与方法
1.1一般资料
选取2015年1月至2016年12月期间于海宁市妇幼保健院行TCT和高危型HPV检查的190例患者,对入选患者的检查结果资料进行回顾性分析,患者年龄24~78岁,平均年龄为(37.9±8.1)岁。
1.2纳入与排除标准
所有患者均进行过阴道镜下定位宫颈活组织检查,且具备完整的病理检查结果;所有患者均存在完整的宫颈;经本院医学伦理委员会批准后纳入本次研究。排除临床资料缺失或不全的患者;排除未进行过阴道镜下定位宫颈活组织检查的患者;排除只进行过TCT检查或高危型HPV检查的患者。
1.3研究方法
在行TCT和HPV检查前48小时内禁止患者进行性生活和阴道内用药物,并对其阴道进行冲洗,在取样前用棉签擦去其宫颈分泌物。分别使用专用的采样棉签和细胞采集刷进行HPV和TCT取样,在阴道镜下进行定位宫颈活组织检查[4]。采用聚合酶链式反应(polymerase chain reaction,PCR)反向点杂交法进行HPV DNA检测,使用深圳亚能生物技术有限公司出产的HPV基因分型检测试剂盒,当患者HPV-DNA病毒载量不低于103copies/mL时,判定为阳性,否则为阴性[5]。以患者的病理检查结果为诊断金标准,比较TCT检查和高危型HPV检查在宫颈癌筛查中的特异度、阴性预测值、阳性预测值、精密度和灵敏度等指标。对其中77例进行过高危型HPV病毒载量检测的患者分析其检测结果和宫颈病变程度的相关性。
1.4 TCT诊断报告
对患者进行TCT检测后,其描述性诊断(the bethesda system,TBS)描述性诊断报告包括:恶性改变或无上皮内病变中包括炎症和正常;鳞状细胞异常中包括鳞状细胞癌(squamous cell carcinoma,SCC)和鳞状上皮内病变(squamous intraepithelial lesion,SIL)以及不典型鳞状细胞(atypical squamous cell,ASC);其中SIL又包括高度鳞状上皮内病变(high grade squamous intraepithelial lesion,HSIL)和低度鳞状上皮内病变(low grade squamous intraepithelial lesion,LSIL)两种,ASC又包括不能除外高度鳞状上皮内病变(high grade squamous intraepithelial lesion,ASC-H)和不能明确意义两种[6]。
1.5评价标准
病理学检查结果为宫颈上皮内瘤样病变Ⅰ度(cervical intraepithelial neoplasia Ⅰ,CIN Ⅰ)和宫颈炎的患者定义为阴性,将病理学结果为宫颈癌和CIN Ⅱ的患者定义为阳性。灵敏度为值为HPV或TCT检测所得阳性例数与病理学检查所得阳性例数的比值;特异度值为HPV或TCT检测所得阴性例数与病理学检查所得阴性例数的比值;HPV阳性预测值为HPV联合病理学检查均为阳性的例数与HPV检测所得阳性例数的比值;TCT阳性预测值为TCT联合病理学检查均为阳性的例数与TCT检测所得阳性例数的比值;HPV精密度值为HPV联合病理学检查均为阳性的例数与总患者例数的比值。
1.6统计学方法
对采集的190例入选患者临床资料用SPSS 19.0软件进行统计分析,以患者的宫颈病理检查结果为诊断标准,计数资料之间对比采用χ2检验,以是否P<0.05来比较差异是否具有统计学意义。对患者的高危型HPV病毒载量与其宫颈病变程度的相关性采用Spearman秩相关分析,其中P<0.05则表明相关性显著。
2结果
2.1比较190例入选患者的三种检查结果
根据对190例患者的临床资料进行统计分析,结果显示经病理检查发现有125例患者为阴性,65例患者为阳性;经高危型HPV检查则发现169例患者为阳性,21例为阴性;而TCT检查结果则有174例患者为阴性,16例患者为阳性,见表1。
表1 比较190例入选患者的三种检查结果[n(%)]

Table 1 Comparison of three kinds of tests results in 190 cases[n(%)]
2.2比较HPV和TCT两种不同检测方法的诊断价值
根据对190例患者的3种检查结果进行统计分析,结果显示HPV检查的灵敏度93.85%,显著高于TCT检查的灵敏度12.31%,两组数据比较差异具有统计学意义(χ2=11.462,P<0.001);TCT检查的特异度为93.60%,显著高于HPV检查的特异度14.78%(χ2=5.427,P<0.001);TCT检查的阳性预测值为66.66%,而HPV检查的阳性预测值则为36.09%,两组数据比较差异不具有统计学意义(χ2=3.0473,P>0.05);TCT检查的阴性预测值为67.25%,显著低于HPV的阴性预测值80.95%,两组数据比较差异具有统计学意义(χ2=4.154,P<0.01);TCT和HPV检查的准确度分别为5.91%和 7.45%,两组数据比较差异无统计学意义(χ2=2.137,P>0.05),见表2。
2.3比较高危型HPV病毒载量与宫颈病变程度的关系
根据对190例患者中77例检测了HPV-DNA病毒载量的患者资料进行统计分析,结果显示随着宫颈病变程度的增加,患者HPV病毒载量也随之增大,即宫颈病变程度和患者高危型HPV病毒载量具有正相关关系(r=0.392,P<0.01),见表3。
表2 比较两种不同检测方法的诊断价值[n(%)]
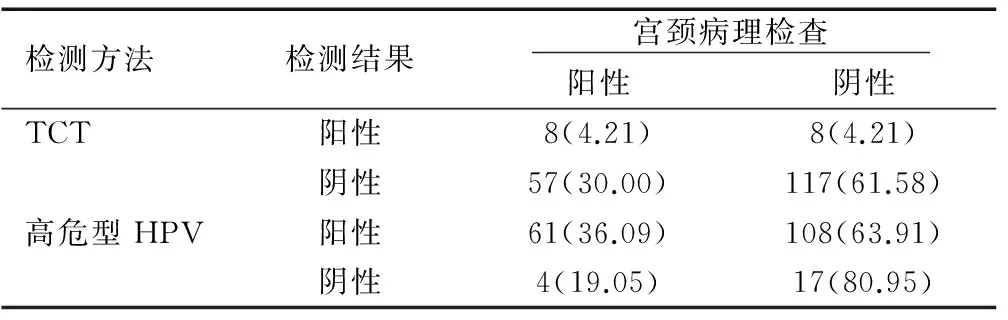
Table 2 Comparison of diagnostic value of two different methods[n(%)]
表3 高危型HPV病毒载量与宫颈病变程度的关系[n(%)]

Table 3 Relationship between high risk HPV virus load and cervical lesion degree[n(%)]
3讨论
3.1宫颈癌患者的临床筛查背景
目前临床上运用最为广泛的宫颈癌筛查手段是宫颈脱落细胞学检查,其中宫颈刮片则是最为常见的一种,随着医疗技术水平的不断发展,细胞学诊断技术也在不断的进步,宫颈刮片也逐渐被液基薄层细胞学技术取代[2]。由于各地医疗水平的差异,不同级别的医院里面检查宫颈细胞学的专业水平也大不一样。据有关资料报道,高危型HPV的持续感染是宫颈癌患者癌前病变的病原学基础,因此美国国立综合癌症网络在2012年公布的《宫颈癌筛查临床实验指南》中明确提出在30~65岁女性中筛查宫颈癌应该联合使用HPV和细胞学检查[7]。但是在临床工作中,许多基层医院医生并未对HPV检测宫颈癌的价值进行充分的了解,而仅仅注重于TCT检测[8]。因此本文选取了190例进行宫颈癌筛查的女性患者参与研究,探讨高危型HPV联合液基薄层细胞学检查在宫颈癌早期诊断中的价值及其与宫颈病变程度的相关性。
3.2 TCT联合HPV检查宫颈癌患者的临床效果分析
临床上TCT检查的基本原理是对细胞有无异型性进行判断,是一种细胞水平上的诊断,由于其受取材和诊断者的主观性影响较大,即使对诊断医生进行严格的学习培训,依然会出现炎症背景杂乱和细胞重叠以及有效细胞数目过少等问题,因此其灵敏度较低,常常出现漏诊的现象[9]。因为性生活活跃的人群也容易感染HPV,有90%的感染者均会在两年内自然消退,因此HPV检测结果显示为阳性的患者未必就是宫颈癌患者,即HPV检测对于宫颈癌筛查而言特异度和准确度较低[10]。在本次研究中,经病理检查发现有125例患者为阴性,65例患者为阳性;经高危型HPV检查则发现190例患者均为阳性;而TCT检查结果则有174例患者为阴性,16例患者为阳性。由此可以计算出HPV检查的灵敏度为100%,显著高于TCT检查的灵敏度12.31%;TCT检查的特异度为93.61%,显著高于HPV检查的特异度0.00%;TCT检查的阳性预测值为50.00%,而HPV检查的阳性预测值则为34.21%;TCT检查的阴性预测值为67.24%,显著高于HPV的阴性预测值0.00%;TCT检查的精密度为65.80%,显著高于HPV检查的精密度34.21%。由此提示了临床上对宫颈癌患者进行筛查应该联合使用TCT和HPV两种检测方式,从而尽可能地避免产生漏诊和误诊的问题。此外,随着宫颈病变程度的增加,患者HPV病毒载量也随之增大,即宫颈病变程度和患者高危型HPV病毒载量具有正相关关系。由此提示了在临床治疗随访中可以将患者的HPV病毒载量作为一种肿瘤标志物,加强对患者病情程度的把握,尽可能地改善患者治疗预后。两种检测方法不能相互替代,联合使用能够大大提升临床上宫颈癌病变的检出率,弥补相互的不足和缺点,使得宫颈癌病变的诊断准确率大大增加,漏诊率也随之减少[11]。联合使用HPV和TCT检测是目前临床上宫颈癌筛查的最佳方案,其意义在于能够有效减少延误就诊和确保适宜治疗,大大改善了宫颈癌患者的临床存活率[12]。
综上所述,TCT检测宫颈癌具有准确度高和特异度高的优点,但其灵敏度较低,而高危型HPV检测宫颈癌则精密度和特异度较低,灵敏度高,临床上检测宫颈癌应采取二者联合的检测方式。
[1]许剑利,徐克惠.高危型HPV检测及TCT检查在宫颈癌筛查中的应用分析[J].实用妇产科杂志,2014,30(12):946-949.
[2]Guo X, Dong Z, Yamada S,etal. Association of Casp3 microRNA target site (1049216) SNP with the risk and progress of cervical squamous cell carcinoma[J]. Int J Gynecol Cancer, 2017,27(2):206-213.
[3]牛庆玲,卢爱妮.高危型人乳头瘤病毒负荷量与早期宫颈癌预后的关系[J].广东医学,2014,35(2):243-245.
[4]Chen Y, Wang H, Lin W,etal. ADAR1 overexpression is associated with cervical cancer progression and angiogenesis[J]. Diagn Pathol, 2017,12(1):12.
[5]方婧,洪颖.高危型人乳头瘤病毒核酸检测试剂盒-Care HPV用于宫颈癌及癌前病变筛查的临床价值[J].中国妇幼健康研究,2016,27(4):457-459.
[6]Al-Kholy A F, Abdullah O A, Abadier M Z,etal. Pre-treatment serum inflammatory cytokines as survival predictors of patients with nasopharyngeal carcinoma receiving chemoradiotherapy[J]. Mol Clin Oncol, 2016,5(6):811-816.
[7]洪威阳,胡敏.HPV、TCT、阴道镜诊断宫颈上皮瘤变及宫颈癌的价值[J].中国妇幼健康研究,2015,26(6):1272-1274.
[8]Ikeguchi M, Kouno Y, Kihara K,etal. Evaluation of prognostic markers for patients with curatively resected thoracic esophageal squamous cell carcinomas[J]. Mol Clin Oncol, 2016,5(6):767-772.
[9]龙华泉,陈世豪,张伟坚.TCT和HR-HPV-DNA检测在宫颈癌筛查中的价值[J].海南医学,2012,23(24):100-102.
[10]Sivars L, Bersani C, Grün N,etal. Human papillomavirus is a favourable prognostic factor in cancer of unknown primary in the head and neck region and in hypopharyngeal cancer[J]. Mol Clin Oncol, 2016,5(6):671-674.
[11]徐萍,方筠,应春妹.高危型HPV DNA检测与细胞学检查用于宫颈疾病诊疗筛查的结果分析[J].检验医学,2016,31(6):516-520.
[12]Grisar K, Schol M, Hauben E,etal. Primary intraosseous squamous cell carcinoma of the mandible arising from an infected odontogenic cyst: a case report and review of the literature[J]. Oncol Lett, 2016,12(6):5327-5331.
[专业责任编辑:安瑞芳]
Value of high risk HPV examination combined with thinprep cytologic test in early diagnosis of cervical cancer
QI Ke-na, SUN Zheng
(1.Haining Maternal and Child Health Care Hospital of Zhejiang, Zhejiang Jiaxing 314400, China;)
Objective To investigate the value of high risk human papilloma virus (HPV) examination combined with thinprep cytologic test (TCT) in early diagnosis of cervical cancer and its correlation with degree of cervical lesions. Methods Altogether 190 patients receiving TCT and high risk HPV examination in Haining Maternal and Child Health Care Hospital from January 2015 to December 2016 were selected, and results of selected patients were analyzed retrospectively. Specificity, negative predictive value, positive predictive value, accuracy and sensitivity of TCT and high risk HPV examination in cervical cancer screening were compared taking pathological examination results as diagnostic gold standard. Results of seventy seven cases examined with high-risk HPV virus load test and its correlation with cervical lesion extent were analyzed. Results By pathological examination, 125 cases were found to be negative and 65 patients were positive. High risk HPV examination found that 169 cases were positive and 21 cases were negative. TCT test revealed that 174 patients were negative and 16 patients were positive. Sensitivity of HPV examination was 93.85%, which was significantly higher than that of TCT (12.31) , and the difference was statistically significant (χ2=11.462,P<0.001). Specificity of TCT test was 93.60%, which was significantly higher than that of HPV examination (36.09%) (χ2=5.427,P<0.01). TCT positive predictive value was 66.66%, and that of HPV examination was 36.09% (65/190). No statistical significant difference was found (χ2=3.0473,P>0.05). TCT negative predictive value was 67.25%, which was significantly lower than that of HPV (80.95%), and the difference between them was significant (χ2=4.154,P<0.01). Accuracy of TCT and HPV was 5.91% and 7.45%, and there was no significant difference between them (χ2=2.137,P>0.05). Cervical lesion degree was positively correlated with high risk HPV viral load (r=0.392,P<0.01). Conclusion TCT detection of cervical cancer has advantages of high specificity, but its sensitivity is low. High risk HPV examination and low specificity but high sensitivity in cervical cancer detection. Two detection methods should be combined in clinical detection of cervical cancer.
cervical cancer; high-risk human papilloma virus (HPV); thinprep cytology test (TCT); early diagnosis; lesion extent
2017-01-13
祁可娜(1978-),女,主治医师,主要从事妇科宫颈疾病及计划生育工作。
孙 铮,副主任医师。
10.3969/j.issn.1673-5293.2017.07.044
R711.7
A
1673-5293(2017)07-0887-03

