布氏杆菌脊柱炎与脊柱结核的MRI表现差异对比
卓永永
(江苏省盐城市盐城盐阜骨科医院,江苏 盐城 224002)
布氏杆菌脊柱炎与脊柱结核的MRI表现差异对比
卓永永
(江苏省盐城市盐城盐阜骨科医院,江苏 盐城 224002)
目的 探索及分析脊柱结核、布氏杆菌脊柱炎的MRI表现差异,旨在为临床诊断提供有效参考。方法 收集本科室2014年1月至2017年3月间接收的脊柱结核患者40例与布氏杆菌脊柱炎患者40例,对患者的临床资料进行回顾性分析,旨在观察两组患者的MRI表现。结果 两种疾病的病变椎体分布状况对比差异不显著(P>0.05)。布氏杆菌脊柱炎患者的椎体塌陷畸形、椎间盘狭窄及破坏、钙化或死骨、后凸畸形等比例与脊柱结核患者相比显著更低,椎体增生硬化、椎旁脓肿等比例显著更高(P<0.05)。结论 脊柱结核、布氏杆菌脊柱炎患者的MRI表现明显有异,临床应结合患者的病史与实验室检查进行鉴别诊断。
脊柱结核;布氏杆菌脊柱炎;MRI;表现
0 引言
布氏杆菌病常对患者的脊柱造成侵犯而导致脊柱炎,其临床症状、影像学表现和脊柱结核患者比较类似,故易出现误诊[1],从而明显增大了临床诊断的难度。因此,针对脊柱结核、布氏杆菌脊柱炎患者的影像学表现区别进行分析具有非常重要的意义。我们取本科室接收的脊柱结核患者40例与布氏杆菌脊柱炎患者40例,对其临床资料进行回顾性分析,旨在为临床诊断提供有效参考,现总结如下:
1 对象和方法
1.1 对象
收集本科室2014年1月至2017年3月间接收的脊柱结核患者40例与布氏杆菌脊柱炎患者40例,均经临床或手术病理检查明确诊断,临床资料均较为完善。本组40例脊柱结核患者中,包括男性患者29例,女性患者11例;其中年龄最低的有20岁,年龄最高的有57岁,平均年龄(36.61±8.76)岁;其中31例患者产生午后乏力、低热及盗汗等结核中毒表现,临床症状包括腰背及胸背部疼痛,呈单侧或双侧下肢疼痛,14例患者产生脊柱后凸畸形及运动障碍,2例患者产生截瘫,2例患者产生失禁。本组40例布氏杆菌脊柱炎患者中,包括男性患者28例,女性患者12例;其中年龄最低的有20岁,年龄最高的有59岁,平均年龄(37.06±9.24)。患者的临床症状主要包括间断性的多汗、发热、颈腰痛、乏力及脊柱运动受限等表现。
1.2 方法
仪器选用西门子公司1.5T核磁共振机,体位选择头先进仰卧体位,将上臂放置在身体两侧。参数设置:矢状面T1WI(TE12ms,TR500ms)、T2WI(TE98 ms,TR4000 ms)、脂肪抑制T2WI(TE100 ms,TR4000 ms),层距设置为0.4mm,层厚设置为4.0 mm,FOV为300mm×300mm,矩阵设置为384×288,激励两次。横断面T2WI(TE88ms,TR4000 ms),层距设置为0.4 mm,层厚设置为4.0mm,FOV位230mm×230mm,矩阵设置为320×240,激励两次;冠状面T2WI(TE98 ms,TR4000 ms),层距设置为0.4 mm,层厚设置为4.0 mm,FOV位300 mm×300 mm,矩阵设置为384×288,激励两次,少数患者酌情行增强扫描,取T1WI序列,以钆影葡胺0.1mmol/kg经静注用药,静注后迅速行横断面、矢状面、冠状面扫描。扫描完毕后安排两位具有丰富经验的影像学诊断医师分析患者的MRI图像,统一记录病变椎体状况,详细记录患者的椎间盘破坏状况、椎体骨质破坏状况、钙化、死骨、脊柱畸形及椎旁脓肿状况。
1.3 统计学分析
纳入本研究内的计量资料、计数资料数据,且置于SPSS20.0统计软件内分析,其中前者经均数±标准差()进行表示,且以t检验方法进行分析;后者经[n(%)]进行表示,且以卡方检验方法进行分析,若(P<0.05)即代表差异存在统计学意义。
2 结果
2.1 病变椎体分布情况
本组40例布氏杆菌脊柱炎患者的受累椎体共84个,包括颈椎3例,胸椎25例,腰椎44例,骶椎12例。本组40例脊柱结核患者的受累椎体共88个,包括颈椎5例,胸椎26例,腰椎40例,骶椎17例。两种疾病的病变椎体分布状况对比差异不显著(P>0.05),如下表1所见:
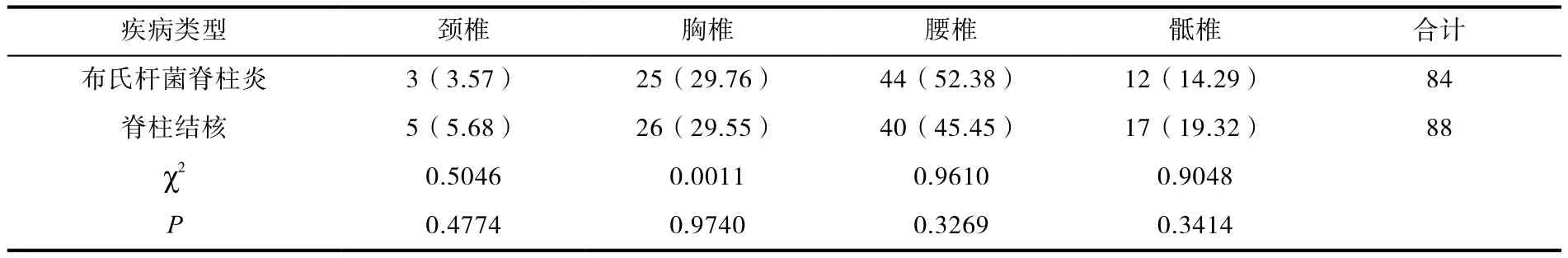
表1 两种疾病患者的病变椎体分布状况分析[n(%)]
2.2 两种疾病患者的病变特点状况对比分析
布氏杆菌脊柱炎患者的椎体塌陷畸形、椎间盘狭窄及破坏、钙化或死骨、后凸畸形等比例与脊柱结核患者相比显著更低,椎体增生硬化、椎旁脓肿等比例与脊柱结核患者相比显著更高(P<0.05),如下表2所见:

表2 两种疾病患者的病变特点状况对比分析[n(%)]
3 讨论
布氏杆菌病又称之为波状热,主要是经各种布氏杆菌导致的变态反应与全身传染性疾病[2],对广大患者的身体生命健康造成了严重的威胁。其常侵犯患者的脊柱造成脊柱炎,近年来该疾病的发病例数逐渐增加。而脊柱结核是临床常见的肺外结核,常引发椎体破坏及多种严重并发症,严重危及了患者的生命安全。脊柱结核、布氏杆菌脊柱炎均属于胞内寄生菌感染引发[3],两种疾病的临床症状与影像学特征非常类似,故具有较高的误诊率,从而明显影响治疗工作的进行。
现今临床上关于布氏杆菌脊柱炎、脊柱结核的MRI诊断依旧没有一个统一的意见。相关研究表明,早期脊柱结核患者经MRI检查的诊断依据包括骨内小脓肿和(或)椎旁脓肿形成与受累椎体终板破坏[4-5]。亦有相关研究表明,布氏杆菌脊柱炎患者没有合并椎旁脓肿[6]。而本研究经回顾性分析发现,两种疾病的病变椎体分布状况对比差异不显著(P>0.05)。布氏杆菌脊柱炎患者的椎体塌陷畸形、椎间盘狭窄及破坏、钙化或死骨、后凸畸形等比例与脊柱结核患者相比显著更低,椎体增生硬化、椎旁脓肿等比例显著更高(P<0.05),提示两种疾病的MRI病变特点明显有异,临床应结合患者的病史与实验室检查进行鉴别诊断,从而为临床诊断提供有效参考。
[1] 苗瑞瑞,邱南海,张文龙,等.布氏杆菌及结核性脊柱炎的鉴别诊断和治疗[J].中国中西医结合外科杂志,2016,22(4):336-339.
[2] 赵鹏飞,高阳,乔鹏飞,等.动态对比增强MRI定量分析在布氏杆菌性脊柱炎、脊柱结核和脊柱转移瘤鉴别诊断中的价值[J].中华放射学杂志,2017,51(3):197-201.
[3] 李晓江.布氏杆菌性脊柱炎与脊椎结核临床影像学表现比较[J].中国保健营养,2016,26(30):383-384.
[4] 徐嬿,杨贤卫,郑芸,等.脊柱结核和非结核性脊柱炎的MRI影像鉴别[J].临床放射学杂志,2015,34(6):960-966.
[5] 程磊,张林.布氏杆菌性脊柱炎的影像学特征及临床表现分析[J].中国保健营养,2016,26(25):47-47.
[6] 李晶,张继军,张建,等.布氏杆菌性脊柱炎与脊椎结核的MRI表现及鉴别诊断[J].新疆医学,2017,47(2):135-139.
Comparison of MRI Findings Between Brucellosis, Spondylitis and Spinal Tuberculosis
ZHUO Yong-yong
(The Orthopedics Hospital of Yanfu, Yancheng,Jiangsu, 224002, China)
Objective To explore and analyze the difference in MRI findings of spinal tuberculosis, brucellosis and spondylitis, so as to provide an effective reference for clinical diagnosis. Methods From January 2014 to March 2017 the Department
40 patients with spinal tuberculosis and brucellosis spondylitis patients in 40 cases, the clinical data of patients were retrospectively analyzed to observe the MRI manifestations of two patients. Results There was no significant difference in the distribution of vertebral bodies in the two diseases (P>0.05). Brucella spondylitis patients with vertebral deformities, intervertebral disc damage, stenosis and calcification or dead bone, such as kyphosis of spinal tuberculosis patients compared with the proportion of significantly lower, vertebral osteosclerosis, paravertebral abscess ratio was significantly higher (P<0.05). Conclusion The MRI findings of spinal tuberculosis, brucellosis and spondylitis are obviously different. Clinical diagnosis should be made according to the patient’s medical history and laboratory examination.
Spinal tuberculosis; Brucellosis; Spondylitis; Mri; Performance
10.19335/j.cnki.2096-1219.2017.07.39

