局部注射锑剂治愈皮肤利什曼病一例
李 倩,赵作涛,余 进,李若瑜,王爱平
局部注射锑剂治愈皮肤利什曼病一例
李 倩,赵作涛,余 进,李若瑜,王爱平
患者男,25岁。因右肩部丘疹、斑块 7个月,渗出伴结痂3个月就诊。发病前曾于尼日利亚工作,有蚊虫叮咬史。按皮肤利什曼病给予局部清创并口服甲硝唑、氟康唑治疗2个月无效。皮损组织病理示:表皮萎缩,真皮浅中层弥漫性组织细胞浸润,部分细胞内外见利杜小体,伴浆细胞及嗜酸粒细胞浸润;过碘酸-雪夫染色(PAS)阳性;聚合酶链反应(PCR)分子测序显示为硕大利什曼原虫(Leishmania major),明确皮肤利什曼病诊断。患者采用伊曲康唑联合特比萘芬口服、外用盐酸特比萘芬治疗1个月无效,随后使用葡萄糖酸锑钠治疗,3个月后皮损痊愈。
皮肤利什曼病;抗真菌药物;锑剂
[J Pract Dermatol, 2017, 10(3):186-188]
临床资料
患者,男,25岁。因右肩部丘疹、斑块7个月,渗出伴结痂3个月,于2016年1月就诊。7个月前,患者右肩部出现2个黄豆大小的红色丘疹,伴瘙痒,反复搔抓后皮损扩大并融合;3个月前皮损出现溃烂、渗出并结黄色的厚痂。曾在当地医院就诊,按照皮肤细菌感染给予左氧氟沙星系统治疗无效;之后又考虑皮肤利什曼病,给予局部清创并口服甲硝唑400 mg每日3次、氟康唑200 mg每日1次,治疗2个月无效。患者自发病以来,无发热、关节疼及黏膜损害,二便、饮食、精神尚可。患者既往体健。因工作原因,在2014年4月—12月及2015年4月—12月先后两次前往尼日利亚工作,期间有被蚊虫叮咬史,叮咬的具体部位不详。否认工作的同伴中有类似疾病发生。体格检查:一般情况良好,右颈前可触及直径1 cm大小增大淋巴结,质韧,活动度好,有轻压痛,余浅表淋巴结未触及增大。心、肺、腹、脊柱及神经系统检查未见明显异常。皮肤科情况:右肩部可见20 cm×20 cm大小红色浸润性斑块,形状不规则,境界清楚,边缘卫星状分布红色小结节,表面可见厚的黄色结痂,有大量的稀薄黄色液体渗出,无触痛(图1a);未见口腔等黏膜损害。实验室检查:血、尿、粪常规正常,丙氨酸转氨酶84 U/L(正常值<40 U/L)、天冬氨酸转氨酶45 U/L(<40 U/L),余生化、抗核抗体、免疫球蛋白、C3、C4均正常;感染筛查、结核菌素实验、结核感染T淋巴细胞斑点试验、β-1, 3-D葡聚糖检测(G试验)和半乳甘露聚糖试验(GM试验)均阴性;血清杜氏利什曼原虫IgG抗体阴性。皮损边缘处组织病理示:表皮萎缩,真皮浅中层弥漫性组织细胞浸润,部分细胞内和外见利杜小体(图2a),伴浆细胞及嗜酸粒细胞浸润;过碘酸-雪夫染色(PAS)可见大量利杜小体(图2b)。皮损组织行聚合酶链反应(PCR)分子测序显示为硕大利什曼原虫(Leishmania major);皮损组织真菌培养阴性。最终诊断:皮肤利什曼病。治疗:确诊后给予伊曲康唑200 mg、特比萘芬250 mg,每日2次口服,外用盐酸特比萘芬乳膏及复方多粘菌素B软膏。经过4周的治疗,患者的皮损改善不明显,遂更换治疗方案,于北京友谊医院热带病研究所行葡萄糖酸锑钠局部注射治疗,每疗程的总剂量为100~120 mg/kg,分6 d局部多点注射,连续2个疗程。3个月后患者皮损获得痊愈,仅遗留增生性瘢痕(图1b)。患者治疗期间无明显不良反应发生,随访半年皮损无复发。
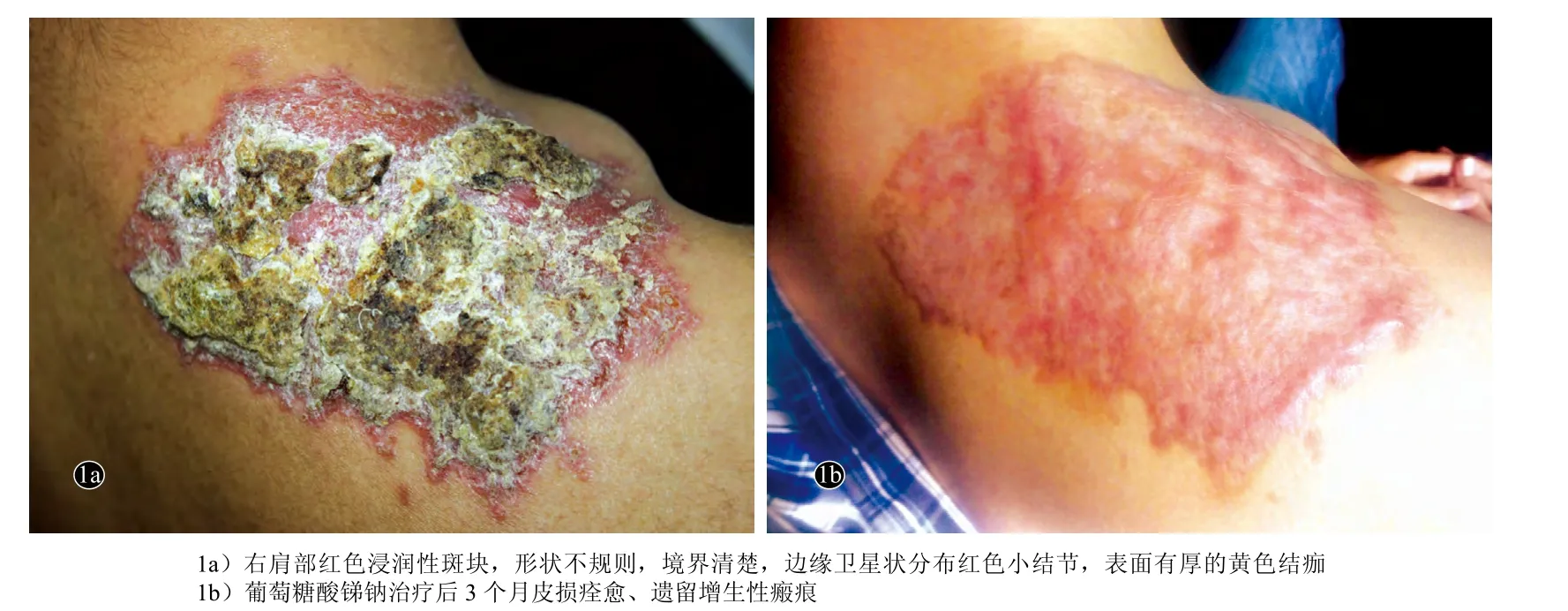
图1 皮肤利什曼病患者治疗前后临床表现
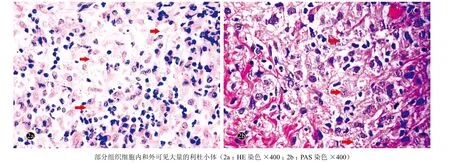
图2 皮肤利什曼病患者皮损组织病理
讨论
利什曼病(leishmaniasis)是由利什曼原虫(Leishmaniamajor)引起的一组具有不同临床表现的人畜共患寄生虫病,由有传染性的雌性白蛉叮咬传播,主要为白蛉属(phlebotomusspp)或罗蛉属(lutzomyisspp)[1]。可分为3个临床类型,内脏型,最严重;黏膜型,可以导致广泛的黏膜破坏;皮肤型,主要累及身体暴露部位,引起溃疡和瘢痕。皮肤利什曼病中超过90%的患者发生在阿富汗、伊朗、沙特阿拉伯、叙利亚、巴西和秘鲁,也可见于地中海盆地、撒哈拉大沙漠以南非洲、中亚及印度,我国新疆克拉玛依、内蒙也有流行[2]。皮肤型不侵犯内脏,典型皮损为位于面部、四肢等暴露部位的丘疹、结节,逐渐增大成为具有紫红色隆起边缘的溃疡[3]。皮损常单独存在,也可多个呈卫星状或沿淋巴管分布[2]。诊断主要依靠临床表现,疫区接触史,蚊虫叮咬史,同时结合实验室检查,包括直接镜检,局部组织病理,组织培养和一些间接检测的方法如Montenegro皮肤试验,血清抗体检测与DNA检测。本例来自尼日利亚,有蚊虫叮咬史,右肩部出现皮损,无黏膜和内脏病变。皮损组织病理在细胞内外见到大量利杜小体,组织PCR分子测序确认种为硕大利什曼原虫,血杜氏利什曼原虫抗体阴性,可确诊为皮肤利什曼病。
皮肤利什曼病通常具有自限性,少数可演变成慢性或播散型,但愈合后会遗留瘢痕及色素改变,从美观的角度来看需要积极治疗[2]。治疗的方法取决于感染的类型及严重程度,首选葡甲胺锑或葡萄糖酸锑钠治疗。虽然锑剂作为一线治疗药物已经有70年的历史了,但是五价锑剂在原虫体内代谢的具体过程尚未研究清楚。早期研究证实锑剂可抑制糖酵解和脂肪酸氧化,近期研究显示锑剂还能通过影响DNA裂解和磷脂酰丝氨酸在外膜上的表达导致细胞凋亡。此外,体外实验证实三价锑剂可抑制谷胱甘酰亚精胺还原酶和谷胱甘肽合成酶。将分离的无鞭毛体和前鞭毛体暴露于三价锑剂中可引起原虫胞内的锥虫胱甘肽和谷胱甘肽的迅速外流。因此,锑剂有可能是通过丢失胞内的硫醇与二硫化物的聚积来影响细胞的氧化还原电位起到杀伤作用。在动物感染模型中,五价锑剂主要依赖宿主因素包括T淋巴细胞亚群和细胞因子发挥作用。还有研究发现葡萄糖酸锑钠是酪氨酸磷酸酶蛋白的有效抑制剂,会导致细胞色素过度应答[4]。根据临床类型可有不同的给药方式,如皮损内注射、肌内注射或静脉给药;但锑剂不良反应较多,且利什曼原虫的耐药率也逐年增加。而利什曼原虫在人体与白蛉中分别为无鞭毛体与前鞭毛体的形态,不同种对不同药物的耐药情况也不尽相同,因此耐药机制尚未研究清楚。基于耐药的情况,近来也出现了多种新型抗利什曼药物,如米替福新、巴龙霉素、利福霉素(局部注射)等[5]。此外,由于利什曼原虫和其他锥虫科生物的羊毛固醇通过脱甲基化变为麦角固醇,这些麦角固醇与真菌主要的醇类相同,故作用于此位点的抗真菌药物也越来越多地被用于治疗本病[6]。我科曾报道过使用特比萘芬成功治疗皮肤利什曼病的病例[2,7]。有研究表明,目前两性霉素B、伊曲康唑、氟康唑和特比萘芬对利什曼病治疗有效。两性霉素B 对锑制剂治疗无效或者不能耐受以及黏膜型利什曼病患者为首选药物;唑类抗真菌药物抗利什曼原虫的作用呈剂量依赖性;特比萘芬对皮肤利什曼病具有一定的疗效,但需要大样本治疗病例来证实其详细机制[6]。由于锑剂药物只在极少数特定学术单位供应且常引起肝肾毒性,耐药的现象也越来越多,因此,尽管本例患者曾应用氟康唑治疗2个月无效,最初还是采用伊曲康唑联合特比萘芬的治疗方案。但遗憾的是治疗1个月后皮损仍无明显的改善。于是转院改用局部注射葡萄糖酸锑钠治疗获得痊愈。虽然目前抗真菌药物越来越多地被应用于治疗利什曼病,而且相比于锑剂,其用药方便、依从性好、疗效高、不良反应小等,但仍然存在抗真菌药物治疗无效的患者。对于这类患者,锑剂的治疗显得尤为重要。为什么抗真菌药物会出现疗效不一致的情况,且不同虫种对抗真菌药物的敏感性各有差异,甚至是同一虫种的不同形态(无鞭毛体和前鞭毛体)也有区别,具体机制还有待进一步研究。总的来说,目前锑剂仍是利什曼病的一线治疗药物,有着不可替代的地位。
[1] 贺联印, 许炽熛. 热带医学 [M]. 2版. 北京: 人民卫生出版社, 2004:591-596,608-620.
[2] 王爱平, 赵作涛, 涂平, 等. 特比萘芬口服联合5%咪喹莫特乳膏外用治愈皮肤利什曼病一例 [J]. 实用皮肤病学杂志, 2013, 6(2):118-119.
[3] Goto H, Lindoso JA. Current diagnosis and treatment of cutaneous and mucocutaneous leishmaniasis [J]. Expert Rev Anti Infect Ther, 2010, 8(4): 419.
[4] Ashutosh, Sundar S, Goyal N. Molecular mechanisms of antimony resistance in Leishmania [J]. J Med Microbiol, 2007, 56(Pt 2):143-53.
[5] Al-Sudany NK, Ali YJ. Intralesional 8.33% Rifamycin infiltration; New treatment for cutaneous leishmaniasis [J]. J Dermatol & Dermatologic Surgery, 2015, 20(1):39-45.
[6] 曲卉, 李若瑜, 余进, 等. 抗真菌药物在皮肤黏膜利什曼病治疗中的应用 [J]. 实用皮肤病学杂志. 2015(2):115-8.
[7] 高露娟, 余进, 矢口贵志, 等. 特比萘芬成功治愈误诊为曲霉感染的皮肤利什曼病一例 [J]. 中华皮肤科杂志, 2011, 44(11):811-813.
A case of cutaneous leishmaniasis successfully treated with local injection of antimony preparations
LI Qian,ZHAO Zuo-tao,YU Jin,et al
Department of Dermatology and Venerology, the First Hospital, Peking University, Beijing 100034, China
The patient was a 25-year-old male who presented with papules and plaques on right shoulder for 7 months, with exudation and crusts for 3 months. The patient had once worked in Nigeria and suffered from mosquito bites. He was considered as“cutaneous leishmaniasis” and treated with metronidazole and fluconazole which didn’t produce any therapeutic effects. The skin biopsy showed epidermal atrophy, many histocytes diffused in dermis with a lot of Leishman-Donovani bodys in and around them, the result of PAS was positive, and the result of PCR confirmed the pathogen was Leishmania major. After the failure of oral itraconazole and terbinafine for 1 month, glucantime therapy was given, 3 months later, the patient’s lesions healed with hypertrophic scar.
Cutaneous leishmaniasis;Antifungal drugs;Glucantime
R531.603
A
1674-1293(2017)03-0186-03
2016-10-17
2017-04-26)
(本文编辑 祝贺)
10.11786/sypfbxzz.1674-1293.20170318
100034 北京,北京大学第一医院皮肤性病科(李倩,赵作涛,余进,李若瑜,王爱平)
李倩,在读博士研究生,研究方向:医学真菌学,E-mail: liqian_14@163.com
王爱平,E-mail: wangap516@163.com

