2016年美国感染病学会曲霉病诊断处理实践指南
唐晓丹, 李光辉
综述与编译
2016年美国感染病学会曲霉病诊断处理实践指南
唐晓丹1, 李光辉2
编者按:曲霉是引起免疫缺陷人群致命感染的重要病原真菌。时隔8年,美国感染病学会(IDSA)就曲霉病临床关注的热点问题,包括联合治疗、用于诊断的非培养生物标志物等,总结和评价现有不同类型曲霉病治疗的循证依据,于近期发布了新版曲霉病诊治指南,刊登在 Clinical Infectious Diseases 杂志上。现将主要内容简述如下。
曲霉病; 诊断; 治疗
曲霉是导致免疫缺陷人群发生致命感染的重要病原真菌。高危人群包括长期粒细胞缺乏患者、异体造血干细胞移植(HSCT)受者、实体器官移植(SOT)受者、遗传性或获得性免疫缺陷、使用皮质激素等。本文是美国感染病学会(IDSA)2016年新发布的曲霉病治疗指南,用以更新2008年版曲霉病治疗指南。自从上一版指南发表后,临床研究评价了新的及已有的治疗,涉及曲霉感染的联合治疗,应用非培养方法的生物标志物诊断感染中的数据也得到了扩充。本指南旨在总结近年来治疗不同类型曲霉病的循证依据。指南回顾了3种主要类型的曲霉病,即侵袭性曲霉病(IA)、慢性(和腐生型)曲霉病及过敏性曲霉病。鉴于IA的临床重要性,本文着重讲述不同类型IA的诊断、治疗和预防,包括侵袭性肺曲霉病(IPA)、曲霉鼻窦炎、播散型曲霉病和几种累及单脏器的IA。
以下是2016年处理曲霉病的推荐意见。由于指南涉及儿童患者,儿童感染疾病学会(PIDS)对指南进行了审阅和批注。指南采用GRADE分级评价推荐程度(强或弱)和证据质量(非常低、低、中、高)。需要指出在处理个体患者时,指南不能取代医师的临床判断。
1 感染的流行病学和危险因素
住院的HSCT受者应该被安置于受保护的环境以减少霉菌的暴露(强推荐;证据质量低)。对其他严重免疫功能低下、易发生IA的高危患者亦应给予相应防护措施,如接受急性白血病诱导/再诱导化疗方案治疗的患者(强推荐;证据质量低)。如医院无法提供防护病房的条件,推荐患者住单间病房,且病房应远离施工场地,亦不可将绿色植物或鲜花带入病房(强推荐;证据质量低)。推荐在门诊曲霉感染高危人群中采取合理警示以减少霉菌暴露机会,包括避免修剪花园、播种施肥、避免近距离接触施工或翻修场所(强推荐;证据质量低)。白血病和移植中心应该定期监测侵袭性霉菌感染病例。一旦发现感染率超过基线水平或在非易感人群中发生侵袭性霉菌感染,应迅速评估医院霉菌的来源(强推荐;证据质量低)。
2 曲霉病的诊断
在临床实验室推广使用分子生物学检测方法以前, 推荐送检足量的组织和体液标本,同时进行组织病理/细胞学检查和微生物培养。如出现不典型生长的分离菌或考虑存在耐药性时,应采用分子生物学方法进行菌种鉴定(强推荐;证据质量高)。
关于临床应用PCR法检测血液对诊断IA的价值,仍有争议。建议临床医师根据患者个体情况谨慎使用PCR 法检测辅助诊断,临床医师需要熟悉特定检测的方法学和检测特点,并结合其他诊断试验的结果及临床情况解读化验结果(强推荐;证据质量中等)。
对于特定的成人和儿童(血液系统恶性肿瘤、HSCT)患者,推荐检测血清和支气管肺泡灌洗液(BALF)中的半乳甘露聚糖(GM),作为诊断 IA的精确标志物(强推荐;证据质量高)。不推荐接受抗真菌药治疗或预防的患者常规筛查血液GM,但可对其支气管镜标本进行GM检测(强推荐;证据质量高)。不推荐对SOT或慢性肉芽肿性疾病(CGD)患者筛查 GM试验(强推荐;证据质量高)。推荐对高危(血液系统恶性肿瘤、HSCT)患者进行血清(1,3)-β-D-葡聚糖检测,以辅助诊断 IA,但该试验并非曲霉特异性指标(强推荐;证据质量中等)。
当临床怀疑为IPA时,无论X线胸片结果如何,推荐作胸部 CT 扫描(强推荐;证据质量高),不推荐常规使用对比剂(强推荐;证据质量中等)。只有当结节或肿块靠近大血管时,推荐使用对比剂(强推荐;证据质量中等)。建议在至少治疗 2周后随访胸部 CT 扫描,以评估 IPA 对治疗的反应;如果患者临床病情恶化,提示可提早进行 CT 评估(弱推荐;证据质量低)。当结节靠近大血管时,可能需要更频繁地监测(弱推荐;证据质量低)。
推荐对怀疑IPA的病例进行支气管镜及BALF检查(强推荐;证据质量中等)。有低氧血症、出血、血小板输注难治性血小板减少症(platelet transfusion-refractory thrombocytopenia)等合并症者不宜行BALF检查。对于外周结节病灶患者BALF回收量低,应考虑行经皮或经支气管镜肺活检。推荐标准化 BALF 采集过程,并将 BALF标本常规送检真菌培养和细胞学检查,同时送检非培养检测方法(如 GM)(强推荐;证据质量中等)。
3 IA的预防和治疗用药
3.1 两性霉素B
当无法应用伏立康唑时,两性霉素 B 去氧胆酸盐及其含脂制剂是曲霉病初始治疗及补救治疗的适宜选择。然而,两性霉素B去氧胆酸盐应在没有其他可选药物的情况下使用。两性霉素B含脂制剂,可在患者使用吡咯类药物有禁忌证或不能耐受的情况下应用(强推荐;证据质量中等)。长期粒细胞缺乏患者[接受诱导/再诱导化疗的急性白血病患者,预处理后HSCT受者或正接受移植物抗宿主病(GVHD)治疗的患者]及肺移植受者可考虑预防性应用两性霉素 B 雾化吸入(弱推荐;证据质量低)。
3.2 棘白菌素类
棘白菌素类是IA补救治疗的有效药物(单用或联合用药),但不推荐其单药初始治疗(强推荐;证据质量中等)。
3.3 三唑类
可作为多数患者治疗和预防 IA的首选(强推荐;证据质量高)。IA患者接受三唑类药物为基础的治疗,长期吡咯类预防或同时接受其他与吡咯类药物有相互作用的药物时,一旦药物达到稳态浓度后需要进行治疗药物浓度监测(TDM)。中等量伊曲康唑、伏立康唑、泊沙康唑混悬剂的数据提示,TDM对于强化治疗效果,评价亚治疗浓度所致治疗失败以及降低毒性方面具有价值(强推荐;证据质量中等)。对于泊沙康唑的缓释制剂和注射剂,以及艾沙康唑的TDM是否有用或必要尚须作进一步研究。临床医师应当获得吡咯类抗真菌药(伊曲康唑、伏立康唑、泊沙康唑、艾沙康唑)以及环孢菌素、他克莫司和西罗莫司(以及其他CYP3A4的底物如酪氨酸蛋白激酶抑制剂)的血药谷浓度,以优化疗效并避免两组药物的潜在毒性作用(强推荐;证据质量中等)。
3.4 联合治疗
一些临床前研究提示多烯类或吡咯类与棘白菌素联合用药可发挥相加或协同作用。然而不同的试验设计以及临床前结果与体外药敏之间的矛盾,导致以上解释尚不能确认(弱推荐;证据质量低)。
3.5药敏试验
不建议对初始感染阶段分离的菌株常规进行药敏试验,药敏试验应当用于疑似吡咯类耐药菌株、抗真菌药治疗无效或用于流行病学研究(强推荐;证据质量中等)。
4 各种IA的治疗方案
4.1 IPA
推荐伏立康唑为首选治疗(强推荐;证据质量高)。对于高度怀疑 IPA 的患者,有必要在进行诊断性评估的同时,尽早开始抗真菌治疗(强推荐;证据质量高)。替代治疗包括两性霉素 B 脂质体(强推荐;证据质量中等)、艾沙康唑(强推荐;证据质量中等)或其他两性霉素 B含脂制剂(弱推荐;证据质量低)。对于确诊为 IPA 的患者,可考虑联合伏立康唑和棘白菌素类(弱推荐;证据质量中等)。不建议以棘白菌素类作为首选治疗(强推荐;证据质量中等)。当吡咯类和多烯类抗真菌药有禁忌时,可采用棘白菌素类(米卡芬净或卡泊芬净)(弱推荐;证据质量中等)。建议IPA 的疗程至少6~12 周,治疗时间很大程度上取决于患者免疫抑制程度及持续时间、感染部位和病情改善的证据(强推荐;证据质量低)。对于成功治疗 IPA 但仍需维持免疫抑制的患者,应当进行二级预防以防止复发(强推荐;证据质量中等)。
4.2 儿童曲霉病
曲霉病患儿治疗同成人;但用药剂量有所不同,且一些抗真菌药物的儿童剂量尚不清楚(强推荐;证据质量高)。
4.3 气道曲霉病
气管-支气管曲霉病(tracheobronchial aspergillosis,TBA)处于真菌定植状态时,无须进行抗真菌治疗,除非患者有症状或免疫功能低下。治疗包括支气管镜下去除黏液堵塞。若免疫功能低下患者无法除外IA时,推荐使用具有抗霉活性的三唑类药物(强推荐;证据质量中等)。支气管中心性肉芽肿病的治疗同过敏性支气管肺曲霉病(ABPA)(强推荐;证据质量低)。侵袭性TBA可采用具有抗霉活性的三唑类药物或静脉给予两性霉素 B含脂制剂治疗(强推荐;证据质量中等)。在可行情况下,尽量减轻或纠正免疫低下状态,并对特定病例进行支气管镜下气道病灶处理(强推荐;证据质量低)。对于肺移植受者发生的TBA,推荐全身性抗真菌治疗(包括定植状态在内的气管-支气管曲霉病)。另外,对于 TBA 合并支气管吻合口缺血或缺血再灌注损伤者,推荐两性霉素B雾化吸入作为辅助治疗(强推荐;证据质量中等)。抗真菌治疗至少持续 3 个月,或直到TBA痊愈。
4.4 肺外曲霉病的处理
4.4.1 中枢神经系统曲霉病 伏立康唑为中枢神经系统曲霉病的首选治疗(强推荐;证据质量中等)。不能耐受伏立康唑或用后无效的患者,可采用两性霉素 B 含脂制剂(强推荐;证据质量中等)。
4.4.2 曲霉眼内炎 推荐伏立康唑口服或静脉给药,同时加用局部玻璃体内注射伏立康唑或两性霉素 B 去氧胆酸盐(强推荐;证据质量弱)。
4.4.3 曲霉鼻窦炎 治疗侵袭性曲霉性鼻窦炎时,推荐手术治疗联合全身药物治疗(可采用伏立康唑或两性霉素 B 含脂制剂)。治疗鼻窦曲霉球时,可仅采用手术治疗,可能需要行鼻窦扩大造口术,以促进引流及预防复发(强推荐;证据质量中等)。
4.4.4 曲霉心内膜炎、心包炎及心肌炎 对于曲霉心内膜炎患者,推荐早期手术干预并联合抗真菌治疗,以防止发生栓塞和瓣膜功能失代偿(强推荐;证据质量中等)。初始治疗推荐伏立康唑或两性霉素B含脂制剂(强推荐;证据质量低)。在手术置换感染受累瓣膜后,应考虑进行终生抗真菌治疗(强推荐;证据质量低)。
4.4.5 曲霉骨髓炎和化脓性关节炎 对于曲霉骨髓炎和关节炎患者,在可行情况下,建议手术干预联合伏立康唑治疗(强推荐;证据质量中等)。
4.4.6 皮肤曲霉病 由于皮肤病变可能提示为播散性感染,故推荐应用伏立康唑治疗,同时评估曲霉感染的原发病灶(强推荐;证据质量低)。对于烧伤或大面积软组织创伤部位的曲霉病,建议进行手术清创联合抗真菌治疗(强推荐;证据质量中等)。
4.4.7 曲霉腹膜炎 对于曲霉腹膜炎患者,建议立即拔除腹膜透析导管,同时进行伏立康唑全身抗真菌治疗(强推荐;证据质量低)。
4.4.8 食管、胃肠道及肝脏曲霉病 对于食管、胃肠道和肝曲霉病患者,建议伏立康唑治疗并请外科会诊,以预防出血、穿孔、梗阻或梗死等并发症(弱推荐;证据质量低)。对于肝曲霉病患者,建议采用伏立康唑或两性霉素 B 含脂制剂作为初始治疗。对于肝外、肝周胆道梗阻或局部感染复发者,应考虑手术干预(弱推荐;证据质量低)。
4.4.9 肾曲霉病 对于肾曲霉病患者,建议药物治疗联合泌尿系统局部处理。一侧或双侧输尿管梗阻时,在可能情况下应当进行减压处理,并用两性霉素 B 去氧胆酸盐局部灌洗。肾实质感染最好使用伏立康唑治疗(弱推荐;证据质量低)。
4.4.10 曲霉耳部感染 对于非侵袭性曲霉外耳道炎患者,应先彻底清洗外耳道,继以局部使用抗真菌药或硼酸(强推荐;证据质量中等)。建议在治疗耳部 IA 时延长伏立康唑全身用药时间,一般可联合手术治疗(强推荐;证据质量低)。
4.4.11 曲霉角膜炎 对于曲霉性角膜炎患者,推荐使用 5% 那他霉素眼用混悬液或伏立康唑局部应用(强推荐;证据质量中等)。
4.4.12 曲霉支气管炎 对于非移植患者的曲霉支气管炎,可根据呼吸道分泌物(一般为痰液)检出曲霉进行诊断,采用 PCR 法结合 GM试验检测呼吸道分泌物比单纯培养法的敏感度高(弱推荐;证据质量低)。建议在口服伊曲康唑或伏立康唑治疗时,进行TDM(弱推荐;证据质量低)。
4.5 辅助检测和免疫调节
在可行的情况下,建议在抗曲霉治疗过程中减少免疫抑制剂用量或停药(强推荐;证据质量低)。对于确诊或疑似 IA 患者,出现中性粒细胞减少时可考虑给予细胞集落刺激因子(弱推荐;证据质量低)。目前尚缺乏足够的证据比较粒细胞集落刺激因子与粒-巨噬细胞集落刺激因子在这种情况下的作用。若中性粒细胞减少症的 IA 患者经标准治疗后无效或复发,且预计粒细胞减少状态可能持续 1周以上者,可考虑粒细胞输注(弱推荐;证据质量低)。对于CGD患者,推荐使用重组γ-干扰素作为预防用药(强推荐;证据质量高)。但其作为辅助治疗对IA的益处尚未得到确认。对于病灶易于清除的局部病变患者,应当考虑手术治疗曲霉病(如侵袭性真菌性鼻窦炎或局部皮肤病变)(强推荐;证据质量低)。手术治疗其他IA如感染性心内膜炎、骨髓炎或局灶性中枢系统病变似乎也是合理的。其他的手术指征并不十分明确,需要考虑患者的免疫状态、合并症、确认是否单个病灶以及手术风险。
4.6 化疗或移植
IA并非进行化疗或 HSCT 的绝对禁忌证(强推荐;证据质量中等)。诊断为曲霉病后,在决定何时进行辅助化疗或 HSCT 时,应当综合考虑感染科、血液科/肿瘤科专家的意见。必须仔细权衡抗肿瘤治疗期间曲霉病进展的风险和因恶性肿瘤死亡的风险(强推荐;证据质量低)。
4.7 难治性或进展性曲霉病的补救治疗
推荐根据患者病情进展速度、严重程度、感染范围及合并症情况,进行个体化治疗,同时需排除新发病原体感染(强推荐;证据质量低)。补救治疗策略一般包括:①更换抗真菌药物类别;②在可能的情况下减轻或纠正免疫抑制状态;③对特定病例选择手术切除坏死病灶。在补救治疗时,可在目前方案中增加其他抗真菌药,或联合使用与初始方案不同类别的抗真菌药(弱推荐;证据质量中等)。对于当前经某种抗真菌药治疗出现不良反应者,推荐更换为其他类别的抗真菌药,或使用无不良反应相加效应的其他药物(强推荐;证据质量低)。补救治疗可选药物有两性霉素 B 含脂制剂、米卡芬净、卡泊芬净、泊沙康唑或伊曲康唑。使用三唑类药物进行补救治疗时,应当综合考虑先前抗真菌治疗的影响、宿主因素、药动学及可能耐药性等多因素(强推荐;证据质量中等)。
4.8 生物标志物评估治疗反应
对于GM水平高于基线的特定亚组人群(血液系统恶性肿瘤患者、HSCT受者),进行连续血清GM水平检测可用于监测病情进展、治疗反应,并预测结局(强推荐;证据质量中等)。关于是否能使用(1,3)-β-D-葡聚糖预测 IA 患者结局,尚未得到广泛研究证实(弱推荐;证据质量低)。
5 IA的预防
对于长期中性粒细胞缺乏的IA高危人群,推荐的预防用药有泊沙康唑(强推荐;证据质量高)、伏立康唑(强推荐;证据质量中等)和/或米卡芬净(弱推荐;证据质量低)。预防用卡泊芬净也可能有效(弱推荐;证据质量低)。预防用伊曲康唑有效,但可能因药物吸收和耐受性问题而受到限制(强推荐;证据质量中等)。三唑类药物不应与其他已知可能具有毒性的药物(如长春花碱)共用(强推荐;证据质量中等)。
罹患GVHD的HSCT受者发生 IA 的风险高,推荐采用泊沙康唑预防(强推荐;证据质量高)。采用其他具有抗霉活性的吡咯类药物进行预防也有效。伏立康唑常用于IA高风险人群的预防,但并不能提高生存率(强推荐;证据质量中等)。伊曲康唑作为预防用药受限于其吸收和耐受性问题(强推荐;证据质量高)。
对于慢性免疫抑制的 GVHD 患者,推荐在整个免疫抑制期间进行抗真菌预防(泼尼松 >1 mg·kg-1·d-1,疗程> 2周,和/或其他抗GVHD治疗,例如去除淋巴细胞药物、抑制肿瘤坏死因子α治疗复发性GVHD)(强推荐;证据质量高)。
对于肺移植受者,推荐手术后抗真菌预防用药为全身用三唑类如伏立康唑或伊曲康唑,或两性霉素 B 吸入制剂,疗程 3~4 个月(强推荐;证据质量中等)。对于肺移植受者,若肺移植手术前后存在霉菌定植、移植肺存在霉菌感染、鼻窦真菌感染以及单肺移植受者,建议全身应用伏立康唑或伊曲康唑,而非两性霉素 B 吸入制剂(弱推荐;证据质量低)。对于肺移植受者接受胸腺细胞免疫球蛋白、阿仑珠单抗或大剂量皮质激素进行免疫抑制强化治疗者,推荐重新开始抗真菌预防用药(强推荐;证据质量中等)。
对于非肺脏SOT受者,根据医疗机构感染的流行病学及个体危险因素评估,制定预防策略(强推荐;证据质量低)。目前尚缺乏前瞻性研究以确认非肺脏SOT中是否需要进行常规抗曲霉预防用药。已识别不同脏器移植的个别危险因素:心脏移植[移植前定植,再次手术,巨细胞病毒(CMV)感染,肾衰竭,机构感染暴发];肝脏(暴发性肝衰竭,再次手术,再移植或肾衰竭),其他包括医疗机构霉菌感染暴发,或长期或大剂量应用激素。在这些患者中,预防用药的最佳疗程未确定。
6 暴发曲霉感染的处理
对于暴发曲霉感染者,建议综合考虑感染进展速度、严重程度及当地流行病学情况,进行个体化治疗。原则上,推荐使用支气管镜和/或 CT引导下肺外周病灶活检,积极迅速确诊。接受三唑类抗曲霉治疗的患者如可进行TDM,需记录血药浓度。抗真菌治疗应从经验性用药转为具有抗曲霉活性的抗真菌药物。此外,如有可能应将免疫抑制剂减量;从患者获取培养的曲霉株进行药敏试验(弱推荐;证据质量中等)。
7 抗曲霉经验治疗和抢先治疗
对于长期中性粒细胞减少的高危患者,经广谱抗菌药物治疗仍发热,推荐进行经验性抗真菌治疗。可选用的抗真菌药物有两性霉素 B 含脂制剂(强推荐;证据质量高)、棘白菌素类(卡泊芬净或米卡芬净)(强推荐;证据质量高)或伏立康唑(强推荐;证据质量中等)。对于预计短期中性粒细胞减少者(持续时间<10 d),不建议进行经验性抗真菌治疗,除非存在疑似侵袭性真菌感染的证据(强推荐;证据质量中等)。检测血清或BALF 中的真菌标志物如 GM 或(1,3)-β-D-葡聚糖,对于无症状或发热的高危患者,有助于减少不必要的抗真菌治疗(强推荐;证据质量中等)。对于高度怀疑 IPA 的患者,有必要在进行诊断性评估的同时尽早开始抗真菌治疗(强推荐;证据质量中等)。对于疑似或确诊的突破性 IPA 患者,有关预防应用吡咯类药物或经验治疗的效果尚无临床试验数据证实,建议改用其他类别的抗真菌药物进行治疗(弱推荐;证据质量低)。
对于未进行抗霉菌预防的肺移植受者,在术后 6 个月内或接受免疫抑制强化治疗避免排异反应的 3个月内,若出现呼吸道曲霉无症状定植,建议抢先抗霉菌治疗(弱推荐;证据质量中等)。肺移植6个月以后,以及近期无免疫抑制强化治疗时,对曲霉气道定植可谨慎停用抗真菌治疗(弱推荐;证据质量低)。
8 慢性和腐生性曲霉病的诊断和治疗
8.1 慢性空洞性肺曲霉病
诊断慢性空洞型肺曲霉病(CCPA)要求满足以下条件:①持续3个月慢性肺部症状、慢性肺病或进展性影像学异常,如空洞、胸膜增厚、空洞周围浸润,有时出现真菌球;②曲霉 IgG 抗体升高或其他微生物学证据;③无或轻微免疫功能低下,通常合并一种或多种肺部基础疾病。其中,曲霉 IgG 抗体检测是最灵敏的微生物学试验(强推荐;证据质量中等)。PCR 法检测痰液中曲霉比培养法更灵敏(弱推荐;证据质量中等)。CCPA患者若无肺部症状、体重减轻或明显乏力、肺功能无重大损伤或渐进性减弱,可不进行抗真菌治疗,但需每 3~6 个月随访一次(弱推荐;证据质量低)。
CCPA患者,若具有全身症状或肺部症状者、肺功能进行性减弱或影像学检查病变进展者,应当至少进行 6 个月的抗真菌治疗(强推荐;证据质量低)。口服给药首选伊曲康唑或伏立康唑(强推荐;证据质量高);治疗后出现不良反应或临床治疗失败者,可选用泊沙康唑(强推荐;证据质量中等)。治疗咯血可采用以下方法,口服氨甲环酸(弱推荐;证据质量低)、支气管动脉栓塞(强推荐;证据质量中等)或抗真菌药物治疗以预防复发(强推荐;证据质量低)。采用上述方法治疗失败者,需进行手术切除(弱推荐;证据质量中等)。对于治疗失败者、三唑类耐药者和/或出现不良反应者,静脉给予米卡芬净(弱推荐;证据质量低)、卡泊芬净(弱推荐;证据质量低)或两性霉素 B(弱推荐;证据质量低)有一定效果,疗程可能需要延长。对于病灶局限、药物治疗无效(包括全部唑类耐药的烟曲霉感染或在支气管动脉栓塞后仍持续性咯血)者,可选用手术治疗(强推荐;证据质量中等)。这些患者的手术治疗效果逊于单个曲霉球。术前需要仔细评估风险。对于疾病进展的患者,需要长期甚至终生抗真菌治疗(弱推荐;证据质量低),并且持续监测药物毒性和耐药性。
8.2 肺曲霉球
无症状单个曲霉球患者,以及空洞大小在既往 6~24 个月无进展者,应当继续随访(强推荐;证据质量中等)。有症状者特别是严重咯血者,合并单个曲霉球时,应当在无禁忌证的情况下手术切除(强推荐;证据质量中等)。不常规要求围手术期/术后进行抗真菌治疗,但如果术中曲霉球破裂风险中等(和曲霉球部位及空洞形状相关),建议采用伏立康唑(或其他抗霉唑类)或棘白菌素类预防发生曲霉脓胸(弱推荐;证据质量低)。
9 曲霉过敏综合征
9.1 过敏性支气管肺曲霉病
针对曲霉的 IgE 和总 IgE 水平升高,可作为诊断和筛查过敏性支气管肺曲霉病的依据(强推荐;证据质量高)。对伴有支气管扩张症或黏液阻塞的有症状的哮喘患者,除了口服或吸入糖皮质激素治疗,建议口服伊曲康唑,并进行TDM(弱推荐;证据质量低)。对于肺囊性纤维化过敏症状频发和 / 或第一秒用力呼气容积(FEV1)呈进行性下降的患者,建议在TDM下口服伊曲康唑治疗,以尽量减少糖皮质激素剂量。如果血药浓度达不到治疗水平,需考虑使用其他抗霉吡咯类药物(弱推荐;证据质量低)。
9.2 过敏性曲霉鼻窦炎
若患者存在鼻息肉伴嗜酸粒细胞黏蛋白增多且黏液中可见菌丝,同时血清抗曲霉 IgE抗体阳性或皮肤点刺试验阳性者,可考虑诊断为过敏性曲霉鼻窦炎(强推荐;证据质量中等)。对于过敏性曲霉鼻窦炎患者,推荐进行息肉切除和鼻窦冲洗,以控制症状并导致缓解,但易于复发(强推荐;证据质量中等)。推荐鼻腔局部应用类固醇药物,以减轻症状及推迟复发,特别是手术后给药(强推荐;证据质量中等)。对于难治性感染和/或迅速复发者,建议口服三唑类抗真菌药物,但该方法仅部分有效(弱推荐;证据质量低)。
最后,总结各种类型曲霉病的治疗,见表1。
The interpretation of practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America
TANG Xiaodan, LI Guanghui. (Department of Respiration, Huadong Hospital Aff i liated to Fudan University, Shanghai 200040, China)

表1 曲霉病治疗的推荐总结
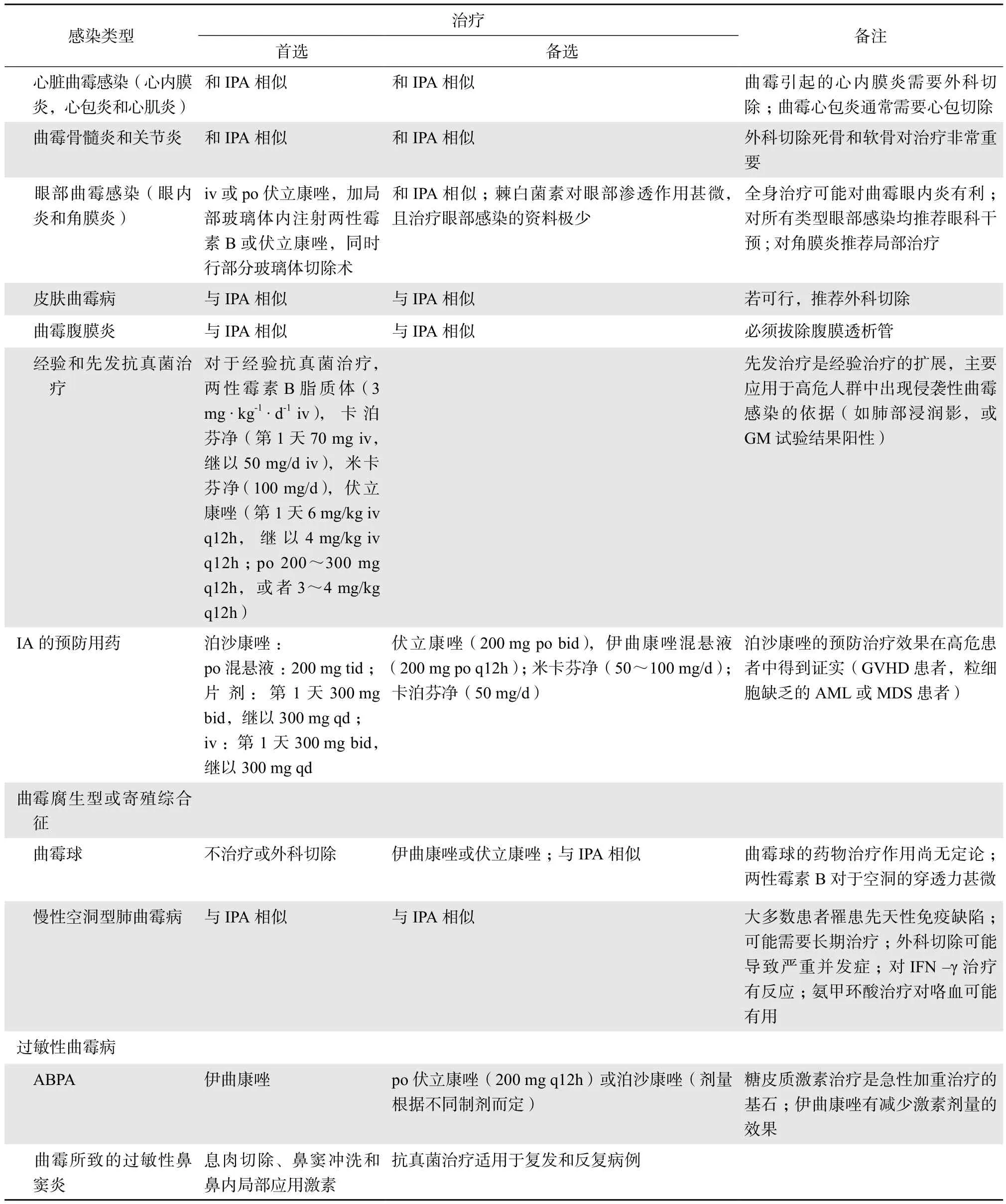
表1(续)
R519.8
C
1009-7708 ( 2017 ) 04-0456-07
10.16718/j.1009-7708.2017.04.021
2017-03-23
2017-04-05
1. 复旦大学附属华东医院呼吸科,上海 200040;2. 复旦大学附属华山医院抗生素研究所。
唐晓丹(1981—),女,博士,主治医师,主要从事感染性疾病诊断治疗。
李光辉,E-mail:liguanghui@fudan.edu.cn。

