2015年安徽医科大学第一附属医院临床分离菌耐药性监测
王 健, 沈继录, 徐元宏, 王中新, 黄 颖
2015年安徽医科大学第一附属医院临床分离菌耐药性监测
王 健, 沈继录, 徐元宏, 王中新, 黄 颖
目的 了解安徽医科大学第一附属医院2015年临床分离菌的分布和耐药情况。方法 采用纸片扩散法和自动化仪器进行抗菌药物敏感性试验。结果 2015年该院临床分离菌共5 524株,其中革兰阴性细菌3 882株,革兰阳性细菌1 642株,分别占临床分离菌70.3 %和29.7 %。葡萄球菌属中耐甲氧西林金黄色葡萄球菌(MRSA)和耐甲氧西林凝固酶阴性葡萄球菌(MRCNS)的检出率分别为57.6 %和83.0 %。葡萄球菌属中未发现对万古霉素和利奈唑胺不敏感株。肠球菌属中粪肠球菌和屎肠球菌的检出率分别为46.1 %和46.8 %,并两者均发现万古霉素和利奈唑胺不敏感株。大肠埃希菌、克雷伯菌属和奇异变形杆菌产超广谱β内酰胺酶(ESBL)菌株的检出率分别为62.0 %,32.2 %和18.8 %。肠杆菌科细菌对碳青霉烯类保持较高的敏感性,对厄他培南、亚胺培南和美罗培南的耐药率均低于22 %。结论 该院的细菌耐药性仍对临床的抗菌治疗构成严重威胁,应加强耐药性监测并合理规范抗生素的使用。
细菌耐药性监测; 药敏试验; 多重耐药菌
细菌耐药,尤其是细菌的多重耐药、广泛耐药、和全耐药现象愈加严重,给临床的抗感染治疗带来了严峻的挑战。合理使用抗生素,减少耐药细菌的出现十分重要。现将安徽医科大学第一附属医院2015年临床分离菌的分布以及主要细菌对抗菌药物耐药性的监测结果报道如下。
1 材料与方法
1.1 材料
1.1.1 细菌 收集2015年1月1日-12月31日我院临床分离菌株,剔除同一患者相同部位的同一菌株,共计5 524株。
1.1.2 抗菌药物和培养基 抗菌药物为美国BBL公司和英国OXOID公司产品,药敏试验培养基为Muller-Hinton琼脂。质控菌株为金黄色葡萄球菌(金葡菌)ATCC25923、大肠埃希菌ATCC25922、铜绿假单胞菌ATCC27853。
1.2 方法
1.2.1 药敏试验 采用CLSI 2014版[1]推荐的纸片扩散法或自动化仪器法进行药敏试验并判读结果。
1.2.2 β内酰胺酶检测 采用CLSI[2]推荐的酶抑制剂增强试验测定大肠埃希菌、克雷伯菌属和奇异变形杆菌中的产ESBL菌株。
1.2.3 统计分析 使用WHONET5.6软件对纸片法的抑菌圈直径药敏结果和仪器法最低抑菌浓度(MIC)药敏结果进行数据处理和分析。
2 结果
2.1 细菌分布
2015年共收集临床非重复菌株5 524株,革兰阴性细菌占70.3 %(3 882 / 5 524);革兰阳性细菌占29.7 %(1 642 / 5 524),见表1。革兰阴性细菌中肠杆菌科细菌占64.9 %(2 518 / 3 882),不发酵糖革兰阴性杆菌占34.3 %(1 330 / 3 882)。革兰阳性细菌中金葡菌占24.9 %(409 / 1 642),凝固酶阴性葡萄球菌占37.8 %(620 / 1 642),肠球菌属占23.1 %(380 / 1 642),链球菌属占13.3 %(219 / 1 642)。
分离菌在各类标本中的分布主要来自呼吸道、尿液、各种无菌体液(胸腹水、胆汁、脑脊液等)和血液,分别占34.2 %、27.8 %、27.2 %和10.8 %。呼吸道标本中最常见的分离菌为鲍曼不动杆菌(20.8 %)、肺炎克雷伯菌(17.2 %)和铜绿假单胞菌(14.0 %)等;大肠埃希菌是尿液和各种无菌体液标本中最常见菌,分别占41.7 %和25.0 %;血液中主要分离菌是凝固酶阴性葡萄球菌(37.7 %)和大肠埃希菌(18.7 %)。
2.2 主要革兰阳性细菌对各类抗菌药物的耐药率
2.2.1 葡萄球菌属 金葡菌和凝固酶阴性葡萄球菌中MRSA和MRCNS的检出率分别为57.6 %和83.0 %。MRSA和MRCNS对各类抗菌药物的耐药率均明显高于MSSA和MSCNS。葡菌球菌属中未发现对万古霉素、利奈唑胺耐药的菌株。葡萄球菌对抗菌药物的耐药率见表2。
2.2.2 肠球菌属 380株肠球菌属细菌中粪肠球菌占46.1 %,屎肠球菌占46.8 %。除了四环素外,粪肠球菌对其他各类抗菌药物的耐药率均低于屎肠球菌。粪肠球菌和屎肠球菌对高浓度庆大霉素的耐药率分别为46.0 %和61.6 %;对高浓度链霉素的耐药率分别是32.6 %和46.0 %。检出粪肠球菌和屎肠球菌对利奈唑胺耐药株,耐药率分别为0.3 %和1.1 %;同时也检出少数对万古霉素耐药的菌株,耐药率均为0.6 %。见表3。
2.3 主要革兰阴性细菌对各类抗菌药物的耐药率
2.3.1 肠杆菌科细菌 大肠埃希菌、克雷伯菌属和奇异变形杆菌中产ESBL的检出率分别为62.0 %、32.2 %和18.8 %。产ESBL菌株对大部分抗菌药物的耐药率明显高于非产ESBL株,见表4。对于3种受试的碳青霉烯类抗生素耐药率,除克雷伯菌属和沙雷菌属较高外,其余肠杆菌科细菌的耐药率均较低。肠杆菌属对抗菌药物的耐药率见表5。2.3.2 不发酵糖革兰阴性杆菌 临床该类菌占革兰阴性杆菌的34.3 %,以鲍曼不动杆菌和铜绿假单胞菌最为多见,分别占该类菌的41.0 %(546 / 1 330)和33.9 %(451 / 1 330)。不动杆菌属对于各类抗菌药物的耐药率明显高于铜绿假单胞菌;不动杆菌属除了对四环素类(米诺环素、替加环素)有较高敏感率外,对其他抗菌药物的敏感率均较低。洋葱伯克霍尔德菌对替卡西林-克拉维酸的耐药率(88.0 %)较高,而对其他抗菌药物的耐药率(7.5 %~29.0 %)较低。嗜麦芽窄食单胞菌对CLSI推荐的左氧氟沙星、甲氧苄啶-磺胺甲唑、米诺环素的敏感率较高。见表6。

表1 2015年临床分离菌株的分布Table 1 Distribution of clinical isolates in 2015

表3 肠球菌属对抗菌药物的耐药率和敏感率Table 3 Susceptibility of Enterococcus spp. to antimicrobial agents( %)
3 讨论
2015年本院临床共分离出非重复菌5 524株。从分离菌的分布来看,革兰阳性细菌中前4位分别是凝固酶阴性葡萄球菌、金葡菌、屎肠球菌和粪肠球菌;革兰阴性细菌中前4位分别是大肠埃希菌、肺炎克雷伯菌、鲍曼不动杆菌和铜绿假单胞菌。与2014年CHINET细菌耐药性监测[3]结果基本一致。
本次检测结果显示,与本院2014年MRSA(56.2 %)和MRCNS(84.2 %)的检出率相比[4],2015年本院MRSA(57.6 %)和MRCNS(83.0 %)的检出率基本没变化,而与2014年CHINET的MRSA(44.6 %)的检出率相比却有明显升高[3]。MRSA和MRCNS对氨基糖苷类、β内酰胺类、氟喹诺酮类和大环内酯类等抗菌药物耐药率明显高于MSSA和MSCNS。
未检出对万古霉素和利奈唑胺耐药的葡萄球菌属菌株。肠球菌是医院感染的常见病原菌之一,可引起肺炎、泌尿系感染等。我院监测结果显示肠球菌属中粪肠球菌除四环素外对其他抗菌药物的耐药率低于屎肠球菌。屎肠球菌除对万古霉素和利奈唑胺耐药率较低外,对其他抗菌药物耐药率均较高。粪肠球菌和屎肠球菌对甲氧苄啶-磺胺甲唑的耐药率较本院2014年有明显降低。屎肠球菌和粪肠球菌出现万古霉素和利奈唑胺耐药或中介的少许菌株。
肠杆菌科细菌对碳青霉烯类保持较高的敏感率,其耐药率为1.2 %~21.1 %。产和非产ESBL大肠埃希菌对碳青霉烯类的耐药率为0.6 %~0.9 %;产和非产ESBL克雷伯菌属对碳青霉烯类的耐药率为1.2 %~2.6 %。产ESBL大肠埃希菌和克雷伯菌属对头孢噻肟的耐药率比头孢他啶高,由于CTX-M型酶主要水解头孢噻肟,而水解头孢他啶的能力弱,因此可以判断出我院大肠埃希菌和克雷伯菌属产ESBL主要为CTX-M型酶[5]。肺炎克雷伯菌的耐药机制主要是产金属β内酰胺酶(MBL)和碳青霉烯酶(KPC,GES或OXA型),本院肠杆菌科细菌对碳青霉烯类抗生素有较高敏感率,但沙雷菌属对亚胺培南的耐药率(13.7 %)与本院2014年相比(28.8 %)有明显的降低,与2014年CHINET碳青霉烯类抗生素的耐药率监测水平相比,各类肠杆菌科细菌的耐药率有不同程度的提升。目前多黏菌素类被认为是治疗耐碳青霉烯类肠杆菌科细菌(CRE)所致感染最有效的抗菌药物,但有报道称已发现对多黏菌素类耐药的临床菌株,应引起重视;也有研究显示,多黏菌素类、替加环素、磷霉素和阿米卡星对CRE抗菌活性良好[6],联合用药疗效优于单一用药,联合碳青霉烯类治疗结果显示疗效最好[7-8]。由于CRE菌株的存在,导致ESBL检测结果呈假阴性。但此类菌株90 %以上同时产ESBL,实验室应向临床解释该结果。
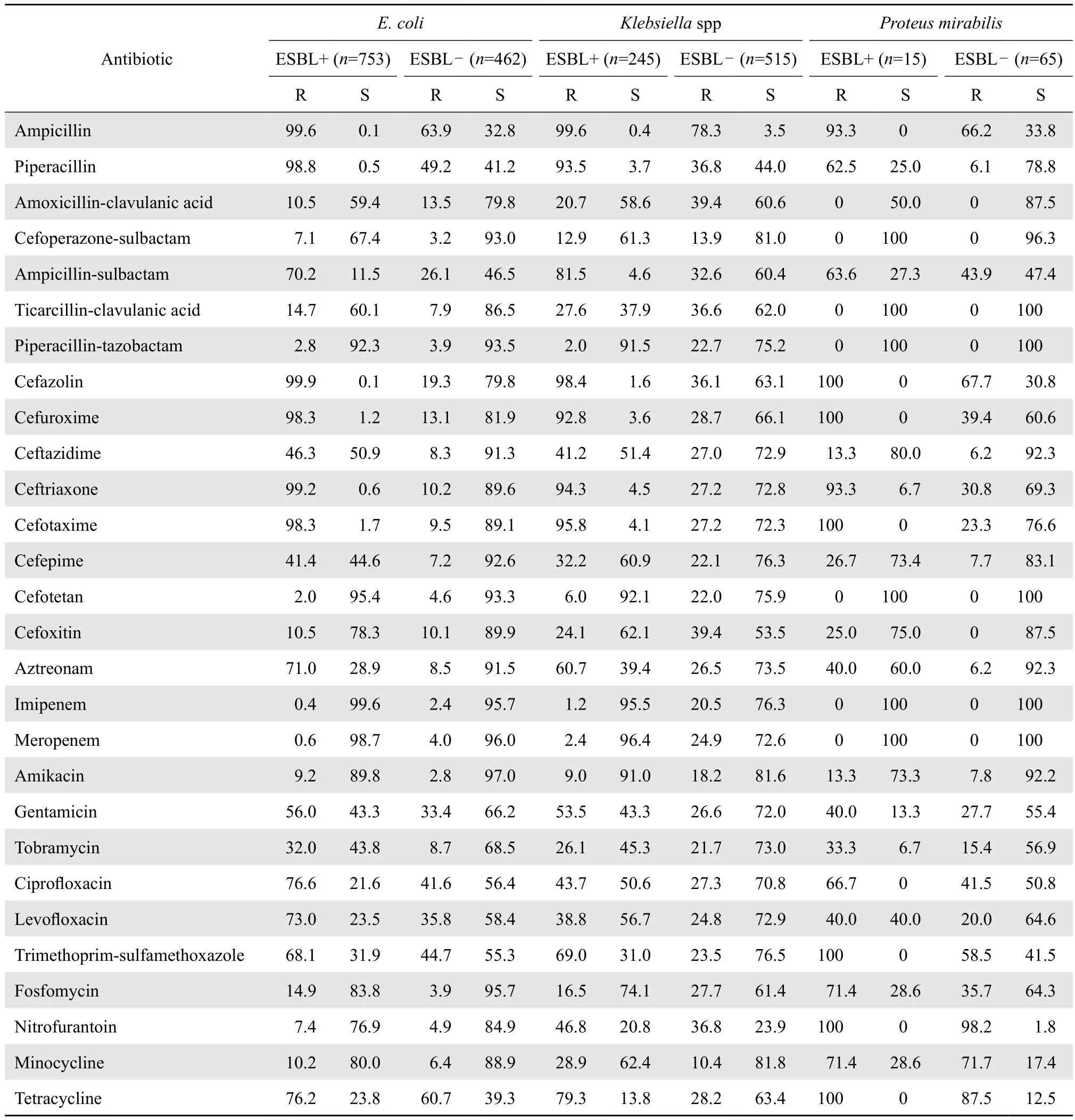
表4 产和非产ESBL大肠埃希菌、克雷伯菌属和奇异变形杆菌对抗菌药物的耐药率和敏感率Table 4 Susceptibility of ESBLs-producing and ESBLs-nonproducing E. coli, Klebsiella and Proteus mirabilis strains to antimicrobial agents( %)
不发酵糖革兰阴性杆菌中,以铜绿假单胞菌和不动杆菌属检出率最高。鲍曼不动杆菌的天然与获得性多重耐药性使其感染治疗的药物选择极其有限,且耐药性不断增强,如由多重耐药性发展为对临床常用抗生素的普遍耐药性。本次监测发现不动杆菌属仅对四环素类(米诺环素、替加环素)有较高敏感率,除了加强用药管理外,还应加强新型抗菌药物的研发。铜绿假单胞菌也是引起医院感染的重要条件致病菌之一,是呼吸机相关肺炎的主要病原菌。铜绿假单胞菌对碳青霉烯类(亚胺培南和美罗培南)、氨基糖苷类和氟喹诺酮类有较高敏感率,但与2014年CHINET检测水平[3]相比这3类抗菌药物的耐药率有所升高,而与我院2014年相比,耐药率变化不大。因此,对于鲍曼不动杆菌和铜绿假单胞菌引起的感染,必须采取严格的防控措施,加强其耐药性检测和耐药机制研究,控制耐药菌株在医院内的暴发和传播。国际上曾推荐替卡西林-克拉维酸用于嗜麦芽窄食单胞菌感染的治疗,但近年来细菌对其耐药率明显增加,2015年本院的耐药率已达41.2 %;左氧氟沙星、莫西沙星的体外抗菌活性优于环丙沙星,然而治疗过程中可产生快速耐药,尤其是单药治疗时,因此一般用于联合治疗嗜麦芽窄食单胞菌感染;而米诺环素体外对嗜麦芽窄食单胞菌具有较好抗菌活性,但临床经验十分有限[9]。
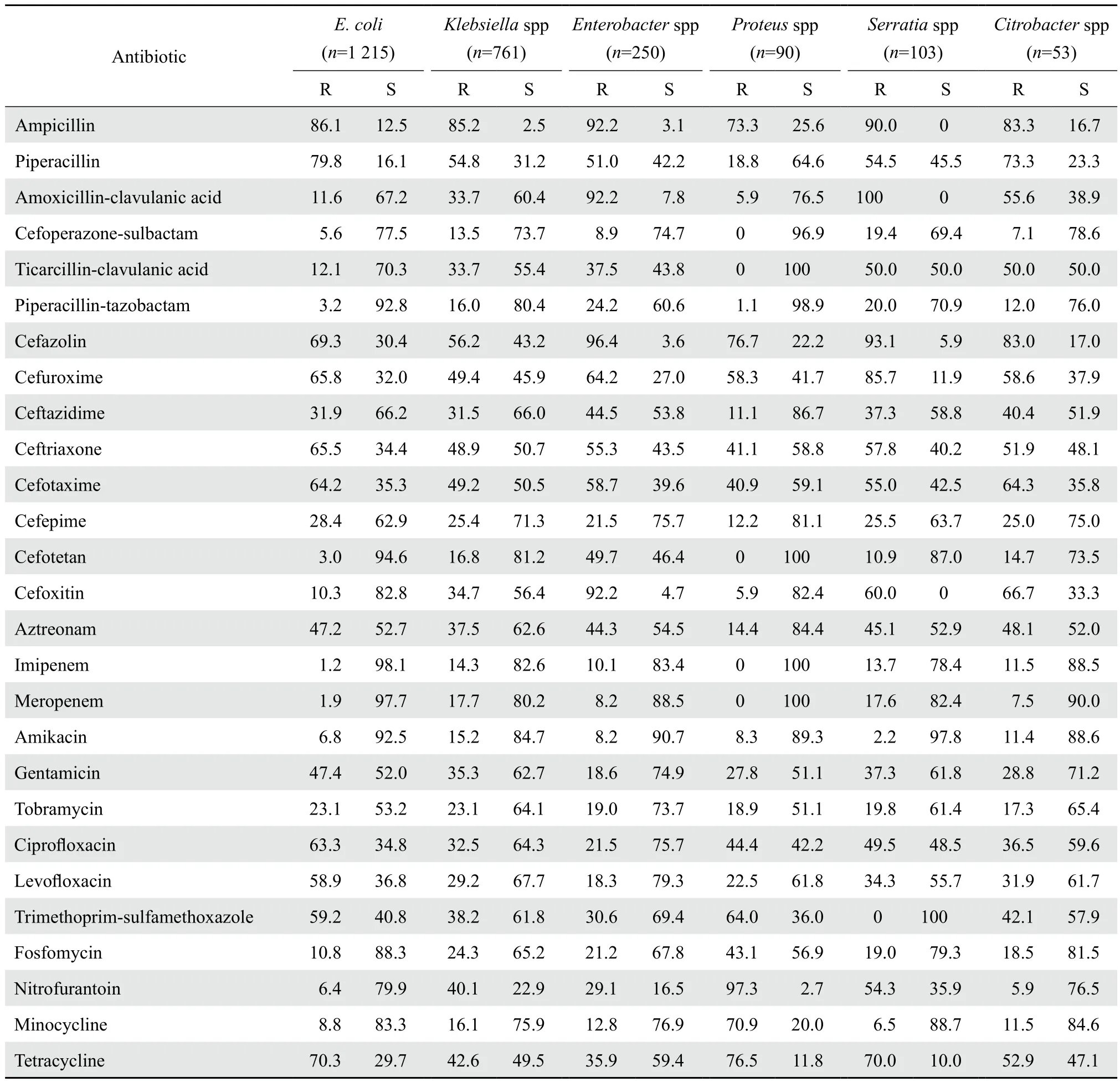
表5 肠杆菌科细菌对抗菌药物的耐药率和敏感率Table 5 Susceptibility of Enterobacteriaceae species to antimicrobial agents( %)
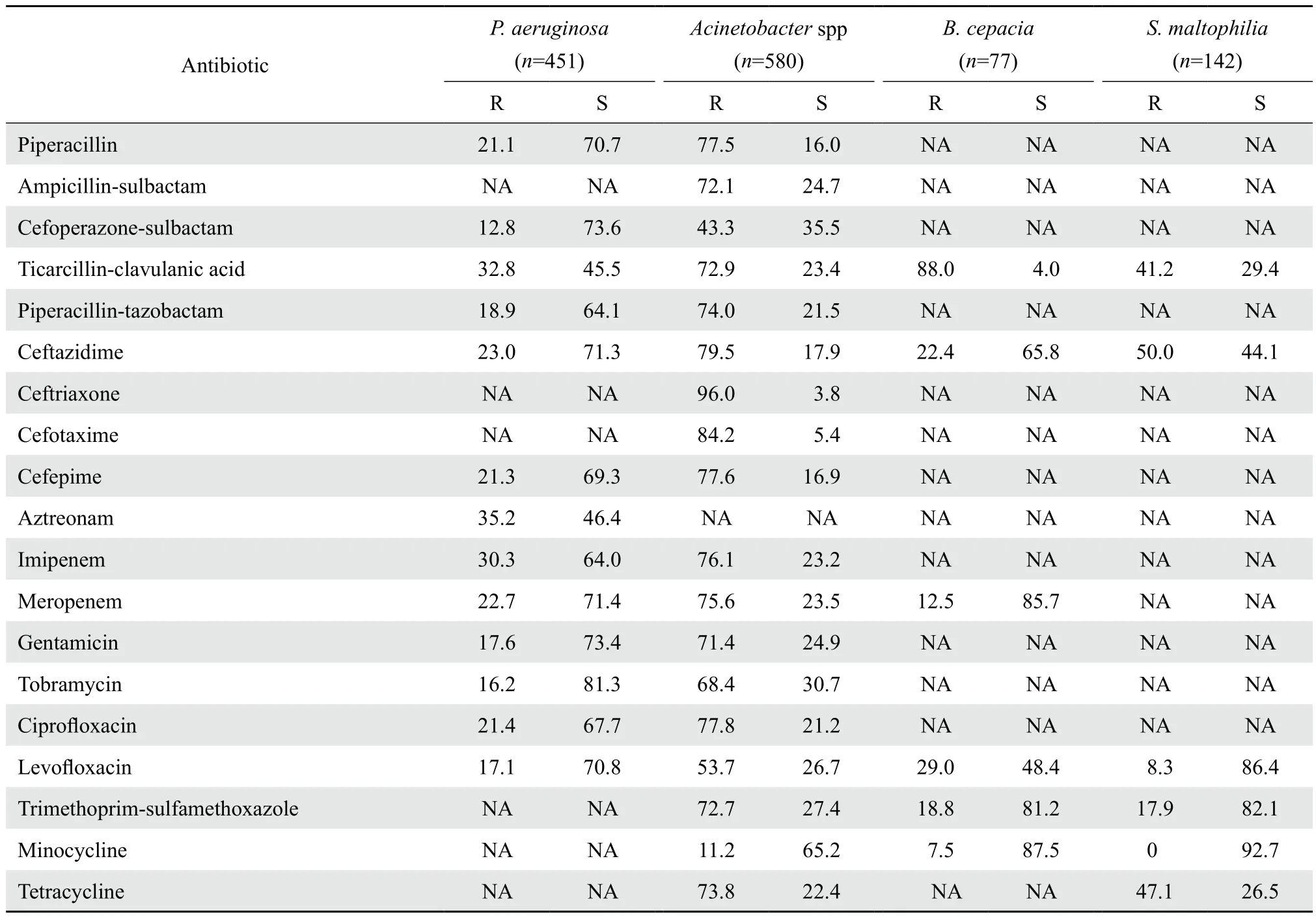
表6 不发酵糖革兰阴性杆菌对抗菌药物的耐药率和敏感率Table 6 Susceptibility of non-fermentative gram-negative bacilli to antimicrobial agents( %)
[1] Clinical and Laboratory Standards Institute.Performance standards for antimicrobial susceptibility testing[S]. 20th informational supplement, 2014, M100-S24.
[2] Clinical and Laboratory Standards Institute. Performance standards for antimicrobial susceptibility testing[S]. 20th informational supplement, 2010, M100-S20.
[3] 胡付品, 朱德妹, 汪复,等. 2014年CHINET中国细菌耐药性监测[J]. 中国感染与化疗杂志, 2015,15(5):401-410.
[4] 潘亚萍, 王中新, 徐元宏,等. 2014年安徽医科大学第一附属医院细菌耐药性监测[J]. 中国感染与化疗杂志, 2016, 16(4):494-501.
[5] LIU W, CHEN L, LI H, et al. Novel CTX-M β-lactamase genotype distribution and spread into multiple species of Enterobactefiaceae in Changsha,Southern China[J]. J Antimicrob Chemother,2009,63(5):895-900.
[6] DAIKOS GL, TSAOUSI S, TZOUVELEKIS LS, et al. Carbapenemase-producing Klebsiella pneumoniae bloodstreaminfections: lowering mortality by antibiotic combination schemes and the role of carbapenems[J]. Antimicrob Agents Chemother, 2014,58(4):2322-2328.
[7] VAN DUIN D, KAYE KS, NEUNER EA, et al. Carbapenemresistant Enterobacteriaceae: a review of treatment and outcomes[J]. Diagn Microbiol Infect Dis,2013,75(2):115-120.
[8] TASCINI C, TAGLIAFERRI E, GIANI T, et al. Synergistic activity of colistin plus rifampin against colistin-resistant KPC-producing Klebsiella pneumoniae.[J]. Antimicrob Agents Chemother,2013,57(8):3990-3993.
[9] 周华, 李光辉, 卓超,等. 中国嗜麦芽窄食单胞菌感染诊治和防控专家共识[J]. 中华医学杂志, 2013, 93(16):1203-1213.
Surveillance of antibiotic resistance in the bacterial strains from the First Aff i liated Hospital of Anhui Medical University during 2015
WANG Jian, SHEN Jilu, XU Yuanhong, WANG Zhongxin, HUANG Ying. (Department of Laboratory Medicine, the First Aff i liated Hospital of Anhui Medical University, Hefei 230022, China)
Objective To investigate the distribution and the antibiotic resistance prof i le of clinical isolates in the First Aff i liate Hospital of Anhui Medical University during 2015. Methods Antimicrobial susceptibility testing was carried out according to a unif i ed protocol using Kirby-Bauer method and automated systems. Results A total of 5 524 nonduplicate clinical isolates were collected during 2015, including gram-negative bacteria (3 882, 70.3 %), gram-positive bacteria (1 642, 29.7 %). The prevalence of methicillin-resistant isolates in Staphylococcus aureus (MRSA) and coagulase-negative Staphylococcus (MRCNS) was 57.6 % and 83.0 %, respectively. All staphylococcal isolates were susceptible to vancomycin and linezolid. E. faecalis and E. faecium accounted for 46.1 % and 46.8 % of enterococcal isolates. Some E. faecalis and E. faecium strains were nonsusceptible to vancomycin or linezolid. The prevalence of extended-spectrum lactamases (ESBLs) positive strains was 62.0 % in E. coli, 32.2 % in Klebsiella and 18.8 % in Proteus mirabilis. Enterobacteriaceae strains were still highly susceptible to carbapenem antibiotics, evidenced by lower resistance rate of Enterobacteriaceae strains to ertapenem, imipenem and meropenem (all<22 %). Conclusions It seems that antibiotic resistance still poses a serious threat to clinical antimicrobial therapy. More attention should be paid to resistance surveillance and rational use of antibiotics.
bacterial resistance; antimicrobial susceptibility testing; multi-drug resistant bacterium
R378
A
1009-7708 ( 2017 ) 04-0421-07
10.16718/j.1009-7708.2017.04.013
2016-11-25
2017-01-21
国家自然科学基金项目(81171618)。
安徽医科大学第一附属医院检验科,合肥 230022。
王健(1993—),男,硕士研究生,主要从事临床微生物耐药机制研究。
沈继录,E-mail:shenjilu@126.com。

