360例耐多药肺结核患者耐药情况分析
刘桑 吕康言 孟皎 岳静 黄治衡 麦馨
·论著·
360例耐多药肺结核患者耐药情况分析
刘桑 吕康言 孟皎 岳静 黄治衡 麦馨
目的 分析耐多药肺结核患者药物敏感性试验(简称“药敏试验”)结果,为指导临床用药提供依据。方法 选择2015年1月至2016年6月在广西壮族自治区龙潭医院360例确诊为耐多药肺结核患者为研究对象,360例耐多药肺结核患者中,初治耐多药患者占17.5%(63/360);复治耐多药患者占82.5%(297/360)。分析两组患者不规则用药情况、痰结核分枝杆菌培养及药敏试验的结果。应用SPSS 21.0软件进行数据整理与分析,分类资料用构成比描述,组间率的比较采用卡方检验,以P<0.05为差异有统计学意义。结果 复治组患者不规律用药率[54.9%(163/297)]高于初治组患者[12.7%(8/63)](χ2=37.09,P=0.000)。初治及复治组患者单药耐药率处于前三位者均是S、Ofx、E,分别为61.9%(39/63)、25.4%(16/63)、14.3%(9/63)和52.2%(155/297)、48.1%(143/297)、23.2%(69/297)。初治组患者耐多药组合处于前三位者为:H+R+S [33.3%(21/63)]、H+R [22.2%(14/63)]、H+R+S+Ofx [14.3%(9/63)];复治组患者耐多药组合处于前三位者为:H+R [25.9%(77/297)]、H+R+S [21.9%(65/297)]、H+R+S+Ofx[14.1%(42/297)]。360例患者中耐多药和广泛耐药的比率分别为94.7%(341/360)、5.3%(19/360)。XDR-TB患者均出现在不规则用药≥2次的复治患者组。 结论 复治、不规律用药增加XDR-TB发生风险。
结核, 抗多种药物性; 广泛耐药结核病; 微生物敏感性试验; 数据说明, 统计
结核病是危害人类健康的慢性传染病,是全球关注的公共卫生和社会问题,耐药结核病是结核病控制工作中的重要挑战。中国的耐多药结核病疫情十分严重。2015年全球估计有48万例新发的耐多药结核病患者和10万耐利福平结核病患者,印度、中国和俄罗斯三个国家占所有这58万病例的45%。2013年耐多药结核病患者队列的治疗成功率为52%[1]。消除传染源、控制耐药结核病流行的重要方法之一就是使用有效的抗结核药物治疗耐药结核病患者。传统的痰分枝杆菌分离培养及药物敏感性试验结果需要等待至少2个月的时间,所以采用新的技术以缩短确诊时间,早日对耐药结核病患者进行有效治疗,显得尤为重要。依据本地区具有代表性的耐药结核病检测资料指导用药具有很大的意义,因此,本研究对广西壮族自治区龙潭医院2015年1月至2016年6月收治的360例耐多药结核病患者进行回顾性分析,总结并研究广西本地患者抗结核药物耐药谱和临床数据特点。
资料和方法
一、研究对象
选取2015年1月至2016年6月广西壮族自治区龙潭医院收治的360例经痰结核分枝杆菌培养及药物敏感性试验证实为耐多药肺结核的患者。初治组63例,占17.5%,复治组297例,占82.5%。其中男304例,占84.44%;女56例,占15.56%;男∶女=5.43∶1。年龄15~80岁,平均年龄(45.33±14.17)岁。
二、菌种鉴定与药敏试验
临床痰液标本采用法国梅里埃公司的3D系统进行分枝杆菌培养,用珠海贝索公司提供的含药罗氏培养基进行分枝杆菌药物敏感性试验(简称“药敏试验”)及菌种鉴定试验。药敏试验采用比例法,检测药物为异烟肼(H)、利福平(R)、乙胺丁醇(E)、链霉素(S)、卡那霉素(Km)、卷曲霉素(Cm)、氧氟沙星(Ofx)、对氨基水杨酸(PAS)。耐药性结果的判定:结核分枝杆菌在不含药对照培养基上生长良好,且在含药培养基上生长的菌落数大于或等于对照培养基上菌落数的1%则判定为耐药。
三、诊断标准
耐多药结核病(multidrug-resistant tuberculosis,MDR-TB):结核病患者的MTB临床分离株经体外药敏试验证实至少同时对异烟肼和利福平耐药。
广泛耐药结核病(extensively drug-resistant tuberculosis,XDR-TB):结核病患者的MTB临床分离株经体外药敏试验证实为耐多药的基础上至少同时对一种氟喹诺酮类和一种二线注射类抗结核药物耐药。
初治患者:诊断标准参考文献[1],有下列情况之一者[2],即可判断为初治:(1)从未因结核病应用过抗结核药物治疗的患者;(2)正进行标准化疗方案规律用药而未满疗程的患者(登记分类以治疗开始时为准);(3)不规则化疗未满1个月的患者。
复治患者:有下列情况之一者[2],即可判断为复治:(1)因结核病不合理或不规律用抗结核药物治疗≥1个月的患者;(2)初治失败和复发的患者。
四、统计学分析
应用SPSS 21.0软件进行数据整理与分析,分类资料用构成比描述,组间率的比较采用卡方检验,以P<0.05为差异有统计学意义。
结 果
一、两组患者一般特征比较
(1)年龄情况:初治组平均年龄(44.37±15.48)岁,复治组平均年龄(45.53±13.90)岁;初治和复治组患者在年龄分布上差异无统计学意义(χ2=5.03,P=0.170)。(2)性别情况:初治和复治组患者在性别分布上差异有统计学意义,复治组患者男性占86.9%,高于初治组患者的73.0%(χ2=7.59,P=0.006)。(3)用药依从性情况:复治患者不规律用药占54.9%,高于初治组患者的12.7%(χ2=37.09,P=0.000)。(4)职业分布情况:初治和复治组患者在患者职业分布上差异无统计学意义(χ2=4.40,P=0.493)。详见表1。
二、两组患者不同耐药种类及耐药组合情况比较
360例耐多药结核病患者中,初治和复治组患者耐多药种类均以耐3种药为主,分别占46.0%、34.3%,但在耐药种类方面,差异无统计学意义(χ2=10.82,P=0.055);360例耐多药结核病患者中,耐多药组合前三者为:H+R、H+R+S、H+R+S+Ofx;初治组患者耐多药组合前三者为: H+R+S、H+R、H+R+S+Ofx;复治患者耐多药组合前三者为:H+R、H+R+S、H+R+S+Ofx,在耐药组合方面,初治与复治患者差异有统计学意义(χ2=46.97,P=0.001)。具体结果见表2。
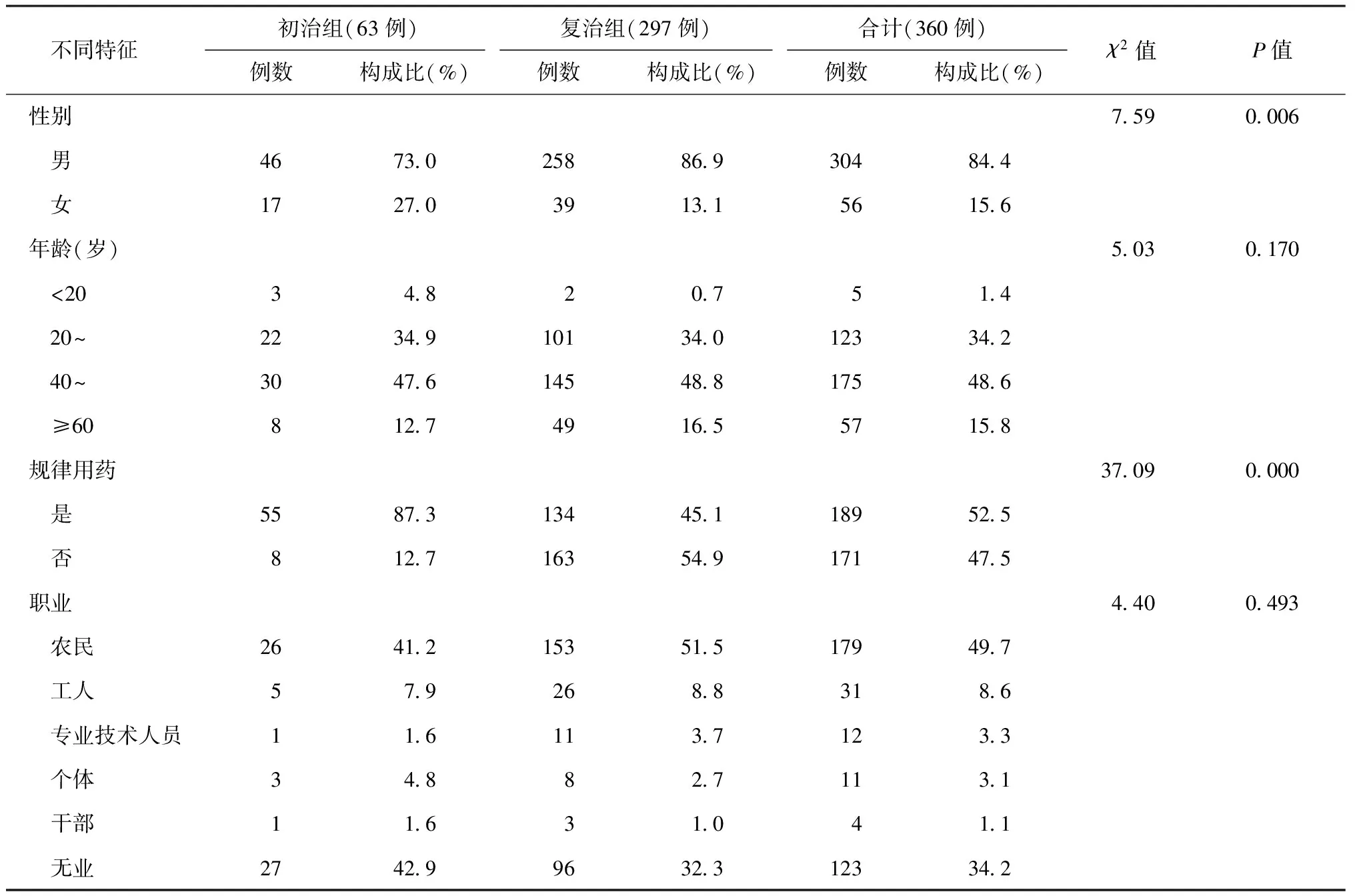
表1 不同特征在两组患者中的分布及比较

表2 初治耐多药和复治耐多药不同耐药情况
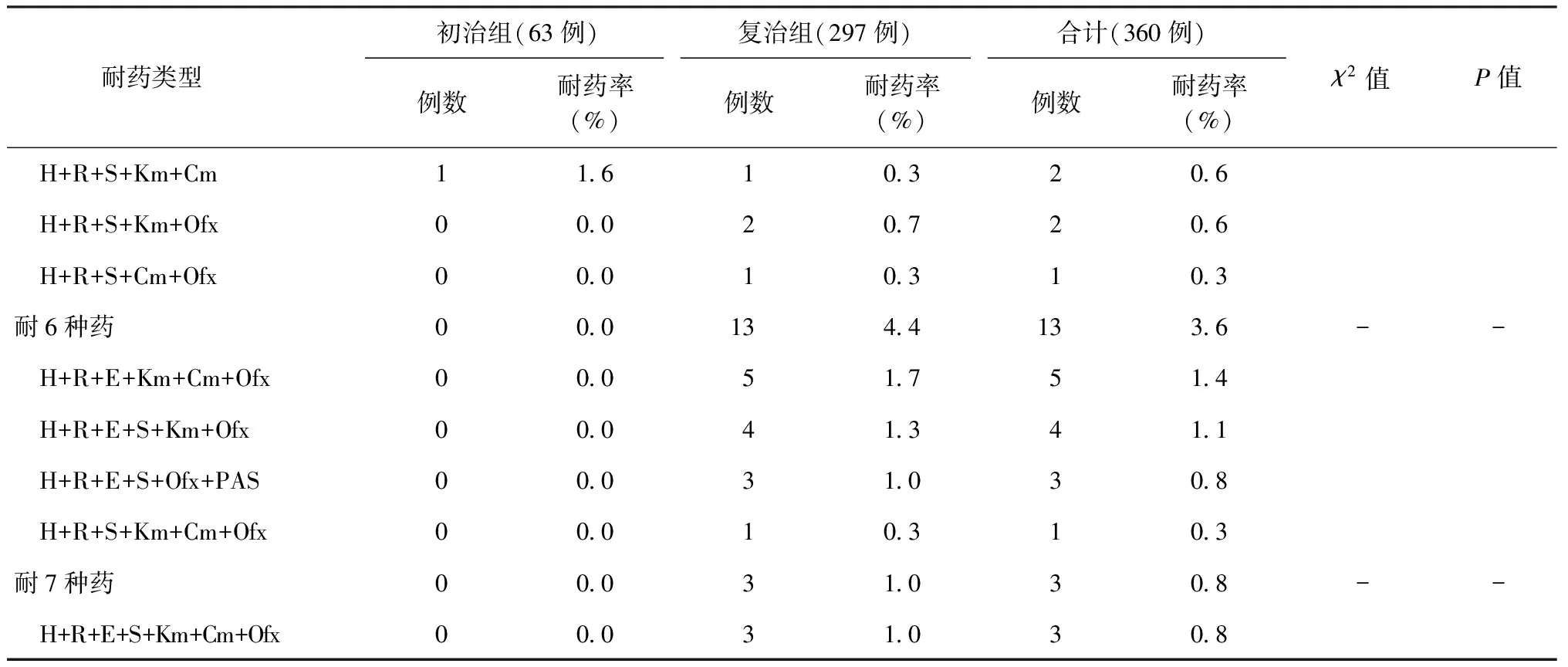
续表2
注 “-”代表无意义
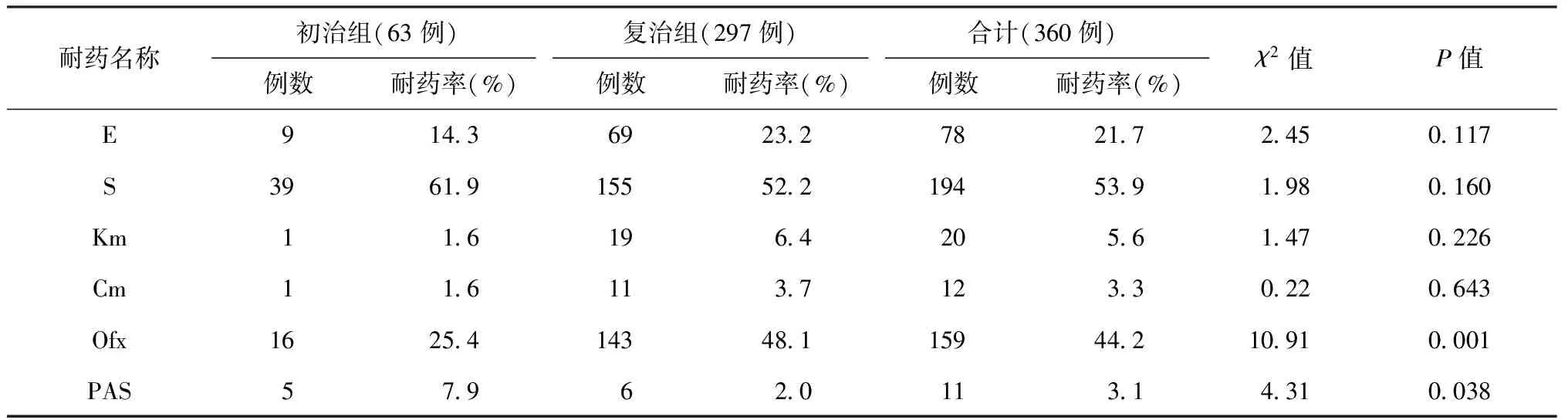
表3 初治和复治组患者对不同药物的耐药情况
三、两组患者对不同药物的耐药情况
360例耐多药结核病患者中,初治及复治组患者单药耐药率位于前三位者均是S、Ofx、E,分别占61.9%、25.4%、14.3%和52.2%、48.1%、23.2%。在是否对E、S、Km、Cm耐药方面,差异均无统计学意义(P值均>0.05);在是否对Ofx耐药方面,复治组患者耐药率高于初治组患者,差异有统计学意义(χ2=10.91,P=0.001)。详见表3。
四、耐多药和广泛耐药患者的耐药因素分析
在360例患者中,MDR-TB和XDR-TB患者分别占94.7%(341/360)、5.3%(19/360)。63例初治组患者均为MDR-TB。依据用药史, MDR-TB患者,在初始耐多药、规则用药首次复治、规则用药≥2次复治、不规则用药首次复治、不规则用药≥2次复治的构成比分别为18.5%(63/341)、10.3%(35/341)、27.8%(95/341)、4.4%(15/341)、39.0%(133/341);XDR-TB患者则分别为0.0%、0.0%、21.1%(4/19)、0.0%、78.9%(15/19)。XDR-TB患者均为复治组中不规则用药≥2次者。
讨 论
我国肺结核患者的耐药情况严重,2010年全国第五次结核病流行病学抽样调查报告显示,不同类型的结核病患病率,西部地区结核病疫情高于中、东部地区[3]。我院作为广西壮族自治区区属的结核病医院,收治大量的耐药结核病患者,具有地区代表性。通过回顾性分析我院的耐药监测情况,为制定合理的抗结核药物治疗方案提供可靠的实验室依据。
一、耐多药患者一般情况分析
本研究中,男性占84.4%,20~59岁年龄组占全部患者例数的82.8%,多以农民及无业患者为主;此结果与国内报道一致,复治患者不规律用药比例高于初治患者[4-5]。中青年男性作为家庭中主要的劳动力,多为经济基础差的人群,患病后劳动能力下降,家庭收入减少,加上患者对疾病的认知理解不足,面对高额的治疗费,患者往往会选择不规则治疗,甚至中断治疗。
本研究中复治患者是初治患者的4.7倍,尤其不规律的多次复治是耐多药产生的主要影响因素,应该作为重点耐药筛查的对象。初治患者在360例患者中所占的比例为17.5%,对于这些初始耐药患者,要增加询问患者有无与耐药患者接触史、有无在耐药流行地区居住史、有无因某些感染性疾病长期使用氟喹诺酮类等药物,对于痰抗酸杆菌涂片阳性的患者开展分子生物学检测筛查。
二、耐药组合及耐药排序分析
360例耐多药肺结核患者的痰标本都进行了8种抗结核药物的药敏试验。一共出现了21种耐药组合形式,可见耐药谱广泛。组合耐药前三位者为:H+R、H+R+S、H+R+S+Ofx,与相关报道存在差异[6]。S与Ofx高耐药率的原因是在基层医疗机构通常作为抗感染药物广泛使用,而在肺结核未诊断明确情况下单药应用,极易造成耐药。在耐多药治疗方案中,S不能使用。在二线注射剂的选择上,Cm是首选药,但是该药价格贵;而我院的Km总的耐药率为5.6%,可选择丁胺卡那霉素作为注射剂。本研究说明,对Ofx耐药在初、复治组患者中的耐药率分别为25.4%、48.1%。氟喹诺酮类药物之间存在交叉耐药,我院未对除Ofx外的氟喹诺酮类药物进行药敏试验,有专家建议氟喹诺酮类药物耐药时,可使用高代氟喹诺酮类药物[7],我国《耐药结核病化学治疗指南(2015)》建议低代氟喹诺酮类药物耐药时,可使用高代氟喹诺酮类药物,但不应将其视为方案中的核心药物[8]。E在初、复治组患者中的耐药率分别为14.3%、23.2%;此药作为初治、复治肺结核的常规用药,使用率高,耐药率也相应增高。并且E的药敏试验结果可靠性差,复治失败的患者如果没有明确的药敏试验证实该药敏感,治疗方案中不建议常规使用,我国《耐药结核病化学治疗指南(2015)》中也不建议作为首选药物。 PAS的总耐药率为3.1%(11/360),该药在本地因长期供货缺乏,使用少,故耐药率低;如能恢复供药,依据我我国《耐药结核病化学治疗指南(2015)》,可在耐多药结核病的推荐治疗方案中使用。
三、广泛耐药肺结核
360例患者中包含了19例广泛耐药肺结核,占5.3%(19/360),回顾性分析这19例患者的用药史,均为≥2次的复治患者,其中不规则用药者占78.9%(15/19)。除了肺部病灶重(累及3个以上肺叶且并发空洞、肺毁损)引起的持续排菌因素,不规则用药的原因有服药依从性差、不服从结核病治疗管理,有2例患者因药物性肝损伤多次中断治疗。复治患者不规范的治疗及管理会导致耐药的种类增加,进而增加治疗的难度。XDR-TB患者治愈率低,从治疗至痰菌转阴的周期长,持续的排菌会增加原发性广泛耐药MTB传播的危险。
综上所述,复治将增加耐药风险,初始耐药的产生反映了耐药传染源的传播未能获得很好的控制。已有专家呼吁,通过立法对结核病传染源进行法制管理,隔离治疗传染源,保护易感者[9]。从源头减少结核病传播对于耐多药肺结核的预防尤为重要。我院已采用分子生物学快速诊断技术对全部痰抗酸杆菌涂片阳性的患者进行对H及R是否耐药的筛查,大大缩短了耐多药肺结核的诊断时间;但除H、R外的一、二线抗结核药物的耐药性检测仍需等待至少2个月的传统药敏试验。在获得药敏试验结果之前,需综合参考患者的既往用药史、与耐药患者的接触史,并与本地区耐药监测数据相结合,为制定合理的化学治疗方案提供依据。本研究的局限性在于尚未开展更多的二线抗结核药物的药敏试验,数据不够全面;今后将进行深入研究,以便为耐药结核病的诊治提供更多更可靠的依据。
[1] World Health Organization.Global tuberculosis controntrol:WHO report 2016.Geneva:World Health Organization,2016.
[2] 中华人民共和国卫生部疾病预防控制局, 中华人民共和国卫生部医政司,中国疾病预防控制中心.中国结核病防治规划实施工作指南(2008年版).北京:中国协和医科大学出版社,2009.
[3] 全国第五次结核病流行病学抽样调查技术指导组,全国第五次结核病流行病学抽样调查办公室. 2010年全国第五次结核病流行病学抽样调查报告.中国防痨杂志,2012,34(8):485-508.
[4] 党丽云,魏香兰,方如塘,等.4721例住院肺结核患者耐药状况及危险因素分析.中国防痨杂志,2014,36(1):49-54.
[5] 高会霞,侯军良,张志,等.346例肺结核患者结核分枝杆菌耐药性调查及耐多药结核病影响因素分析.中国防痨杂志,2015,37(11):1130-1135.
[6] 王隽,王庆枫,杜亚东,等.初复治耐多药患者160例耐药情况分析.中华临床医师杂志,2012,6(3):161-163.
[7] 唐神结.氟喹诺酮类药物在耐药结核病中应用的再评价. 中华结核和呼吸杂志,2014,37(10):727-729.
[8] 中国防痨协会.耐药结核病化学治疗指南(2015).中国防痨杂志,2015,37(5):421-469.
[9] 肖和平.立法管理结核病传染源刻不容缓.中国防痨杂志,2015,37(9):921-922.
(本文编辑:王然 李敬文)
Analysis of the drug-resistant status of 360 patients of multidrug-resistant tuberculosis
LIUSang,LYÜKang-yan,MENGJiao,YUEJing,HUANGZhi-heng,MAIXin.
DepartmentofInternalMedicine4,LongtanHospitalofGuangxiZhuangAutonomousRegion,Liuzhou545005,China
LIUSang,Email:ls7978@163.com
Objective To analyze the results of the drug susceptibility test in patients with multi-drug resistant tuberculosis (referred to as “drug susceptibility test”) so as to provide theoretical foundation for clinical drug use. Methods A total of 360 patients diagnosed with multi-drug resistant tuberculosis between the January of 2015 and the June 2016 in Longtan Hospital of Guangxi Zhuang Autonomous Region was enrolled in this study. Among them, those who received the maiden treatment accounted for 17.5% (63/360) and the re-treatment for 82.5% (297/360). Irregular medication, cultivation ofMycobacteriumtuberculosisand results of drug susceptibility tests of the two groups were studied. The data were processed and analyzed by the software SPSS 21.0. The categorical data was described as a composition ratio. The comparison of the intergroup rates was performed through the Chi-square test. It was supposed that the difference was statistically significant asPis greater than 0.05. Results The rate of irregular medication of the re-treatment group (54.9% (163/297)) was higher than that of the other (12.7% (8/63)) (χ2=37.09,P=0.000). The three highest single-drug resistance rate in the two groups went to S, Ofx and E which measured respectively 61.9% (39/63), 25.4% (16/63), 14.3% (9/63) and 52.2% (155/297), 48.1% (143/297), 23.2% (69/297). The top three multi-drug resistance combinations were H+R+S (33.3% (21/63)), H+R (22.2% (14/63)) and H+R+S+Ofx (14.3% (9/63)) in the maiden treatment group, and H+R (25.9% (77/297)), H+R+S (21.9% (65/297))) and H+R+S+Ofx (14.1% (42/297)) in the re-treatment group. Rates of multidrug resistance and extensive drug resistance were 94.7% (341/360) and 5.3% (19/360) respectively as a whole. XDR-TB patients were found in those who were subjected to irregular medication for two or more times in the re-treatment group. Conclusion Retreatment and irregular medication will increase the incidence of XDR-TB.
Tuberculosis, multidrug-resistant; Extensively drug-resistant tuberculosis; Microbial sensitivity tests; Data interpretation, statistical
10.3969/j.issn.1000-6621.2017.08.017
545005 柳州,广西壮族自治区龙潭医院内四科
刘桑,Email:ls7978@163.com
2017-02-03)

