两种不同术式治疗腰骶段结核的对比研究
臧全金,贺西京,李浩鹏,杨平林,张 廷
(西安交通大学第二附属医院骨二科,西安 710004;*通讯作者,E-mail:xijing_h@vip.tom.com)
两种不同术式治疗腰骶段结核的对比研究
臧全金,贺西京*,李浩鹏,杨平林,张 廷
(西安交通大学第二附属医院骨二科,西安 710004;*通讯作者,E-mail:xijing_h@vip.tom.com)
目的 比较一期侧前路病灶清除植骨融合双钉棒固定术与一期后路病灶清除植骨椎弓根螺钉固定术治疗腰骶段结核的术式优缺点及临床疗效。 方法 回顾性分析2004-01~2015-06西安交通大学第二附属医院56例腰骶段结核的治疗,其中一期侧前路病灶清除植骨融合双钉棒固定组(A组)29例,一期后路病灶清除植骨融合椎弓根螺钉固定组(B组)27例。记录两组患者手术时间,出血量,住院时间,术前、术后及末次随访VAS疼痛评分(visual analogue scale,VAS),血沉,腰骶段前凸角度,脊髓功能ASIA分级,植骨融合时间,比较同组间术前术后以及不同时间点两组间差异;记录并发症。 结果 两组手术时间、出血量、住院时间及植骨融合时间比较差异无统计学意义(P>0.05);两组术后1周及末次随访血沉、VAS评分均较术前降低,差异有统计学意义(P<0.05);前凸角度较术前增加,差异有统计学意义(P<0.05);美国脊柱损伤协会(American Spinal Injury Associaion,ASIA)神经功能分级末次随访与术前分级比较,差异有统计学意义(P<0.01)。两组间上述指标比较差异无统计学意义。两组患者均无严重并发症出现。 结论 一期侧前路病灶清除植骨融合双钉棒固定术与一期后路病灶清除植骨椎弓根螺钉固定术治疗腰骶段结核均能达到满意疗效;但两种手术方案各有利弊,具体病例的手术方案选择需根据病情及术者经验决定。
腰骶部; 脊柱结核; 手术入路; 对比研究
腰骶段结核是指腰4至骶1节段的结核,仅占脊柱结核的2%-3%[1],药物治疗是最主要的治疗手段,但当合并巨大脓肿,严重后凸,神经功能进行性恶化以及保守治疗无效时,需要手术治疗。因腰骶段前方解剖复杂,治疗难度大,手术方案尚存在争议[2]。本课题组设计了一期侧前路病灶清除植骨双钉棒固定治疗腰骶段结核的手术方法,取得了良好的手术效果;本研究将其与同期一期后路病灶清除植骨融合内固定术做一回顾性对比研究。
1 材料与方法
1.1 患者资料
1.1.1 一般资料 回顾性分析2004-01~2015-06西安交通大学第二附属医院骨科共手术治疗腰骶段结核89例,获得完整随访81例。其中一期侧前路病灶清除植骨融合双钉棒固定术(简称侧前路双钉棒组,A组)29例,男17例,女12例;年龄21-73岁,平均(45.2±15.8)岁;病程3-32个月,平均(9.6±7.7)个月;一期后路病灶清除植骨融合内固定术(简称后路组,B组)27例,男15例,女12例;年龄17-69岁,平均(43.8±16.7)岁;病程4-30个月,平均(8.9±8.6)个月。两组患者临床症状相似,部分患者合并有高血压、糖尿病等合并症,见表1。
表1 两组患者临床症状比较 (例)
Table 1 Comparison of clinical symptoms between two groups (cases)

症状 侧前路双钉棒组后路组结核中毒症状1918腰骶部疼痛2927下肢抽痛麻木65大小便习惯改变44髂窝脓肿40合并高血压、糖尿病1110
1.1.2 术前相关临床指标 美国脊髓损伤协会(ASIA)分级:侧前路双钉棒组中D级19例,E级10例;后路组中D级18例,E级9例。术前视觉模糊评分(visual analogy scale,VAS)评分侧前路双钉棒组5-9分,平均(7.3±2.1)分,后路组5-9分,平均(7.0±2.9)分;侧前路双钉棒组术前血沉21-103 mm/h,平均(53.2±20.1)mm/h,后路组血沉24-98 mm/h,平均(51.8±17.9)mm/h。
1.2 影像学检查
术前均行X线片、CT、MRI检查,显示椎间隙变窄,伴有不同程度椎体破坏、死骨形成、椎管内占位及椎旁、椎前脓肿。在侧位X线片测量腰骶段前凸角度:骶1椎体后缘与受累节段上一个正常椎体后缘之间的夹角[2]。侧前路双钉棒组患者常规行腰骶段血管CTA检查排除血管畸形及病变。
1.3 术前准备
口服利福平、异烟肼、吡嗪酰胺、乙胺丁醇2-4周,卧床休息;白蛋白、血浆及其他静脉营养药物支持治疗,并纠正贫血。待一般情况好转,结核中毒症状减轻,血沉<40 mm/h,血红蛋白含量>100 g/L时手术治疗。对神经症状进行性加重的病例,可在血沉<60 mm/h时手术治疗。侧前路双钉棒组(A组)患者术前一日清洁灌肠。
1.4 手术方法
一期侧前路病灶清除植骨融合双钉棒固定术组患者全麻,仰卧位,将脓肿较多、椎体破坏或椎管内压迫较重一侧抬高50°-60°,倒八字切口,逐层切开腹部肌肉打开腹腔。湿纱布保护下将腹膜内脏器向对侧斜上方牵拉,显露腹主动脉、下腔静脉及髂总动静脉,分离结扎节段血管,橡皮片保护血管。C型臂定位病变间隙,有稀薄脓液者穿刺吸出。自病变部位侧前方切开前纵韧带,刮除坏死椎间盘、肉芽组织、死骨及硬化骨,清除椎管内压迫脊髓的病变组织。撑开病变间隙,恢复腰骶椎曲度后,测量间隙长度及宽度。反复冲洗伤口;更换手套及器械,自同一切口皮下分离显露髂结节处髂骨,取适度长度髂骨/或咬成颗粒状植入钛笼中;将钛笼或髂骨植入撑开的椎体间隙中。选择直径6.0 mm椎弓根螺钉植入到骶1椎体及腰4或腰5椎体中,上下方椎体各2枚,螺钉长度及方向根据椎体骨质情况决定。选择合适长度钛棒,预弯呈腰骶段前方弧度,在髂总动静脉深面连接固定(见图1)。冲洗伤口,异烟肼1.0 g及链霉素0.75 g和成糊状注射于病灶局部。放置负压引流管,逐层缝合。
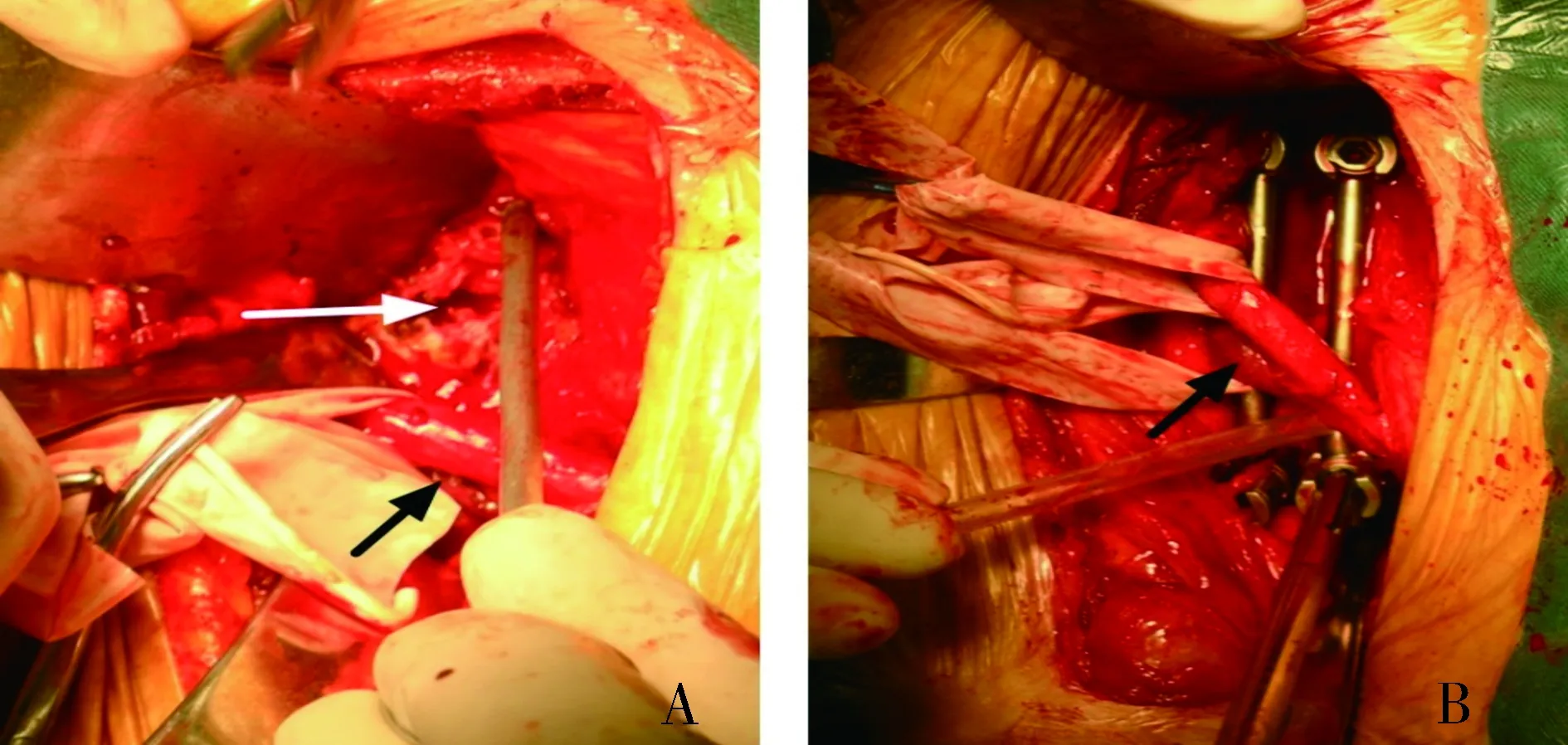
A.分离髂总动静脉(黑色箭头),显露病变椎体及椎间隙(白色箭头);B.橡皮条保护的血管为髂总动静脉(黑色箭头),上下方椎体侧前方椎弓根螺钉固定,钛棒位于髂血管深面图1 侧前路腹膜后腰骶段结核清创双钉棒内固定术Figure 1 The procedure of one-stage anterior debridement,bone fusion combined with dual screw-rod construct fixation
一期后路病灶清除植骨融合内固定术组患者全麻,俯卧位,后正中切口,显露双侧关节突关节,选择病变较重一侧咬除椎板、关节突关节及部分横突,显露硬膜囊及神经根,沿椎体侧方向前钝性剥离,显露前方病变。刮匙自侧后方进入刮除脓肿、坏死椎间盘、肉芽组织、死骨及硬化骨;神经剥离子适度牵拉硬膜囊,将椎管内病变组织彻底刮除。测量椎体间隙,选择合适长度钛笼植骨或取髂骨植骨。根据病变部位及严重程度行椎弓根螺钉固定,钛棒预弯成合适角度,加压固定,恢复腰骶段生理曲度。将异烟肼、链霉素置入前方病变中;放置负压引流管,逐层缝合。
1.5 术后处理
术中刮除组织送病理检查。广谱抗生素治疗5-7 d;引流小于30 ml/d时拔除引流管。卧床休息4周,卧床期间指导下肢功能锻炼,并预防静脉血栓等治疗及护理;术后4周在支具辅助下逐渐下地负重活动。持续抗痨治疗,四联药物治疗至术后3月,3月后改为异烟肼、利福平、乙胺丁醇或吡嗪酰胺,服用药物至术后1年。每月复查肝肾功及血沉。
1.6 观察指标
记录手术时间,出血量,住院时间,术前、术后及末次随访时VAS评分、血沉、腰骶椎前凸角度、ASIA分级。术后1周、3个月、6个月、9个月、12个月,以后每半年拍摄X线片,随访观察植骨融合情况,如骨性融合可疑,行重建CT检查。侧前路双钉棒组(A组)患者每半年复查一次腰骶段椎体前方血管CTA。
1.7 统计学处理
2 结果
2.1 一般情况
手术均顺利完成,术后病理均证实为结核;末次随访时腰骶部疼痛均消失,食欲变好,体质量增加。两组性别、年龄、病程及住院时间、随访时间比较差异均无统计学意义(P>0.05,见表2)。两组植骨融合时间比较差异无统计学意义(P>0.05)。
表2 两组患者一般情况比较
Table 2 Comparison of clinical data between two groups
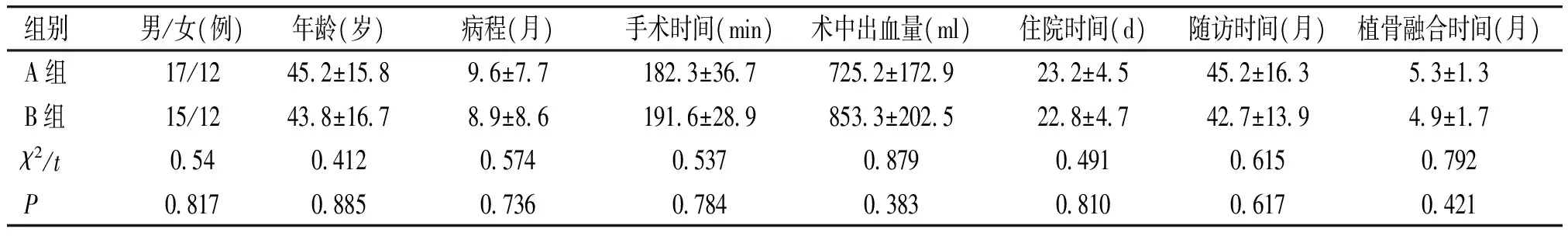
组别男/女(例)年龄(岁)病程(月)手术时间(min)术中出血量(ml)住院时间(d)随访时间(月)植骨融合时间(月)A组17/12452±15896±771823±3677252±1729232±45452±16353±13B组15/12438±16789±861916±2898533±2025228±47427±13949±17χ2/t0540412057405370879049106150792P08170885073607840383081006170421
2.2 临床指标结果
VAS评分、血沉、腰骶段前凸角度等指标结果见表3。各指标在手术前、术后1周、末次随访两组间比较,差异无统计学意义(P>0.05)。同一组内,术后1周、末次随访的VAS评分、血沉、腰骶段前凸角度等指标与术前比较差异具有统计学意义(P<0.05);各指标术后1周与末次随访比较差异无统计学意义(P>0.05,见表3)。ASIA分级结果见表4,所有患者末次随访时ASIA分级均为E级,与术前比较差异具有统计学意义(P<0.01)。
2.3 并发症
切口均一期愈合,术中无输尿管、神经损伤;术后无窦道形成及结核复发,无内固定物松动、断裂、脱出或假关节形成。两组中均无大血管损伤、血管梗死及痉挛,无下肢血管缺血性改变;男性患者无逆行性射精、阳痿。一期侧前路病灶清除植骨融合双钉棒固定术组中1例术中分离时损伤腹膜,予以缝合,术后无腹痛、肠梗阻等并发症;3例患者术后腹胀,经禁饮食,肛管排气等措施后症状消失;一期后路病灶清除植骨融合内固定术组中1例患者取髂骨处出现血肿、渗液,经伤口换药后治愈。
表3 术前术后VAS、ESR及后凸角度变化情况
Table 3 Changes of VAS,ESR and kyphosis angle before and after operation
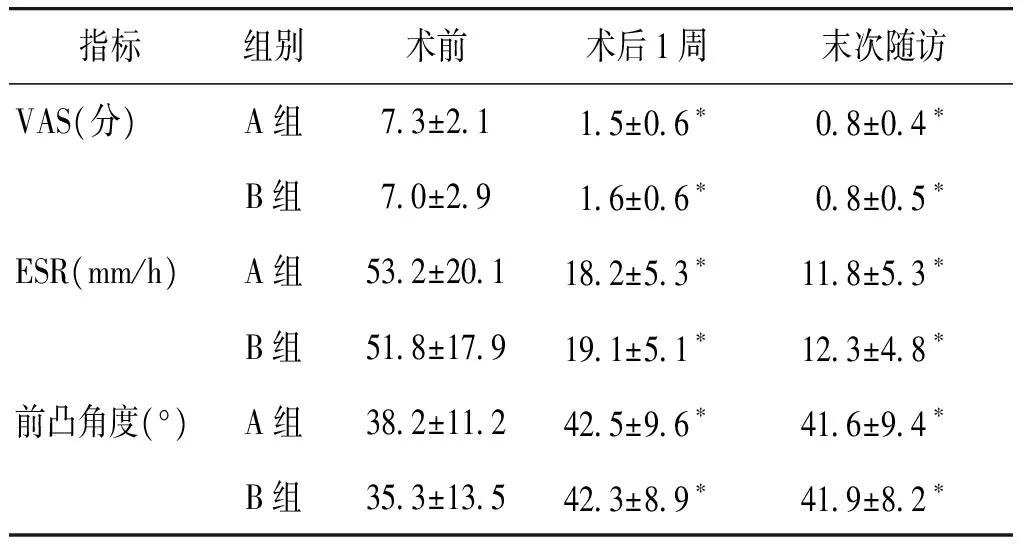
指标组别术前术后1周末次随访VAS(分)A组73±2115±06∗08±04∗B组70±2916±06∗08±05∗ESR(mm/h)A组532±201182±53∗118±53∗B组518±179191±51∗123±48∗前凸角度(°)A组382±112425±96∗416±94∗B组353±135423±89∗419±82∗
与术前比较,*P<0.05
表4 术前及末次随访美国脊柱损伤协会神经功能分级变化 (例)
Table 4 Changes of neurological function according to the American Spine Injury Association before surgery and at the last follow up (cases)
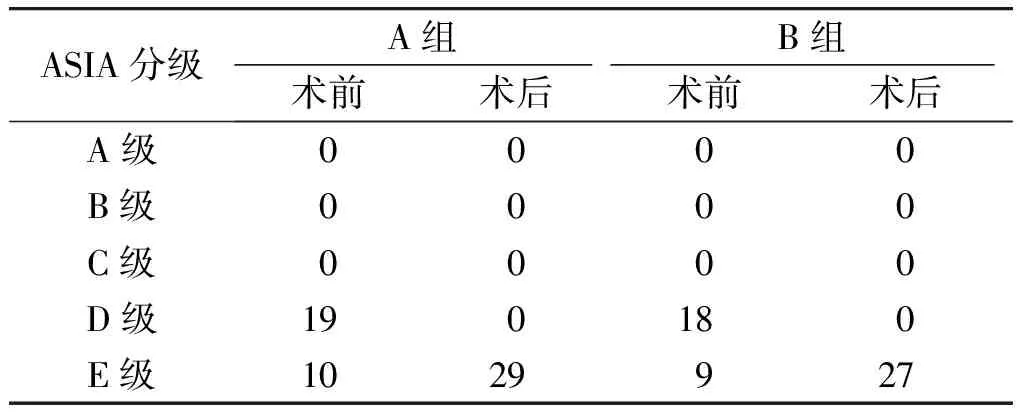
ASIA分级A组B组术前术后术前术后A级0000B级0000C级0000D级190180E级1029927
A组和B组术前、术后分级比较Z分别为5.270、5.148,P均<0.001
2.4 典型病例介绍
一期侧前路病灶清除植骨融合双钉棒固定术组中,47岁男性患者,腰骶段结核病史8月,入院时腰骶部疼痛,双下肢肌力4级,小腿前外侧感觉减退,ASIA分级D级。影像学显示腰4/5椎体破坏,椎间隙狭窄。行侧前路结核病灶清除钛笼植骨双钉棒固定术。术后3周腰骶部疼痛消失,双下肢肌力恢复正常,ASIA分级E级;术后5月植骨融合。术后1年复查髂血管CTA显示血管通畅,无血管梗阻及闭塞(见图2)。
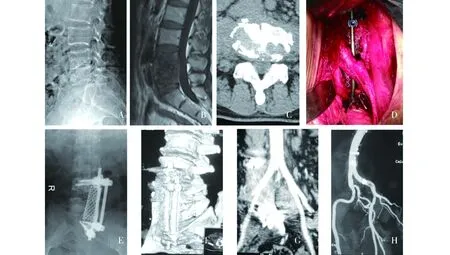
患者,男性,47岁;A-C:术前腰椎侧位X线片、MRI T1加权像,腰5椎体CT平扫显示腰4/5椎体破坏,椎间隙变窄;D.术中行侧前路病灶清除钛笼植入双钉棒内固定术,钛棒位于髂总动静脉深面;E.术后1周X线片显示内固定物位置满意;F-H.术后1年骨及腰骶段血管重建CT显示骨融合良好,未见复发;髂总动静脉通畅图2 腰4/5椎体结核接受一期侧前路病灶清除植骨融合双钉棒固定手术前后影像资料Figure 2 The imaging data of a patient with lumbar 4/5 vertebral tuberculosis treated with one-stage anterior debridement,bone fusion combined with dual screw-rod construct fixation
一期后路病灶清除植骨融合内固定术组中,61岁男性患者,腰骶段结合病史14个月,入院时腰骶部疼痛,双下肢肌力4级,小腿前外侧感觉减退,大小便稍有异常,ASIA分级D级。影像学显示腰4/5椎间隙变窄,腰5椎体破坏明显,椎管内占位。行一期后路病灶清除钛笼植骨椎弓根螺钉内固定术。术后5周腰骶部疼痛消失,双下肢肌力恢复正常,ASIA分级E级。术后6月植骨融合(见图3)。
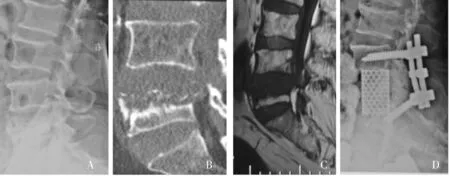
患者,男,61岁;A-C.术前侧位X线,矢状位重建CT,矢状位MR TI加权像显示腰5椎体破坏,病变进入椎管。D.术后侧位X线片显示钛笼及椎弓根螺钉位置良好图3 腰5椎体结核接受一期后路病灶清除植骨融合内固定手术前后影像资料Figure 3 Imaging data of a patient with lumbar 5 vertebral tuberculosis treated with one-stage posterior debridement and bone fusion with pedicle screws
3 讨论
3.1 腰骶段结核特点
脊柱结核的主要治疗仍是药物治疗,但因腰骶段血流速度慢,药物到达此处浓度低,治疗效果相对较差;在保守治疗无效或脓肿较大、死骨、窦道形成、椎体稳定性下降及椎管内压迫时,需手术治疗。因前方解剖结构复杂,处于腹主动脉、下腔静脉与髂总动静脉分叉、骶中动静脉深面,手术操作难度大,目前手术方案存在争议[2]。
侧前方入路病灶清除植骨内固定术是应用较多的术式,常用Z-plate钢板固定。但当椎体破坏较重,剩余骨质高度少于1/3时,螺钉与终板距离小,易切割终板脱出;结核病灶清除术后椎体剩余骨质厚度及位置均不确定,而Z-plate形态固定,存在部分钉孔无法置钉可能;这两种情况下固定能力减低,出现松动、脱出的可能性增大。而为了增加稳定性需要跨椎体节段固定时必须将钢板塑形,塑形后的钉孔对应的骨质有可能无法植入恰当螺钉;且塑形后钢板的力学特性发生改变。近年来也有其他作者尝试应用新型内植物行前路固定,周忠杰等[4]通过髂骨植骨单枚皮质骨螺钉治疗18例腰5/骶1结核,夏曦等[5]通过重建钛版固定治疗30例腰骶段结核,Luo等[6]报道1例拱形钢板治疗腰骶段结核,均取得了良好的效果。为了改善侧前路手术固定的缺点,本研究组设计了一期侧前路病灶清除植骨融合双钉棒固定术[7]。
3.2 侧前路入路双钉棒固定及后入路术式的优缺点
侧前方入路视野开阔,操作空间大,直视下去除病灶;不易损伤脊髓及神经根;不破坏正常后柱结构,对脊柱稳定性影响小;通过植骨内固定矫正畸形,恢复脊柱稳定性;一次性完成病灶清除及内固定等优点[8]。本研究使用多轴椎弓根螺钉固定,可以根据清创后骨质条件选择恰当的螺钉及进钉方向,选择合适长度钛棒连接,不受钢板长度及螺钉孔方向的限制。本研究所用椎弓根螺钉直径为6.0 mm,上下椎体各2枚,固定强度大;撑开矫形后植入钛笼或髂骨,恢复脊柱生理曲度,效果满意。本研究中侧前路双钉棒组(A组)患者术前后凸角度为38.2°±11.2°,术后后凸角度为42.5°±9.6°,较术前改善。杨斌辉等[9]通过前路腹膜外途径Ⅰ期病灶清除、植骨融合、单钉棒内固定治疗18例腰骶段结核,无血管损伤,固定可靠,植骨融合满意;但单钉棒控制旋转能力相对较差。本手术方案也存在一定的弊端:①操作均在血管周围,需要解剖,操作相对复杂,有损伤大血管的风险;②钉棒置于髂血管下方,持续刺激血管,有导致血管壁增厚及梗阻的可能。本组术后随访过程中未见血管损伤表现,考虑因与血管接触部位为钛棒光滑,钉棒与椎体较近,血管所受牵拉较少的原因。杨寅等[10]报道同种方法治疗腰骶段结核8例,其中2例在术中分离时出现血管损伤,但术后未发现血管梗阻;提示术中分离时应该重视血管损伤的可能性;但本手术方案为新型手术方案,目前随访时间尚短,需要更长时间的随访;③ 骶1椎体被破坏,剩余骨质高度少于1/3时无法使用椎弓根螺钉固定。
近年来较多研究[11-13]采用一期后入路手术治疗腰骶段结核。后入路解剖及椎弓根螺钉技术为脊柱外科医生所熟悉,操作相对简单;通过切除后方骨质建立通道能够清除前方病灶并植骨;合并后柱病变时可以同时处理;椎弓根螺钉能够三柱固定,有效矫正后凸;减少了对腹腔脏器的干扰,手术创伤小,矫形能力强,固定可靠。Pang等[12]报道一期后路清创植骨融合治疗18例腰骶段结核,随访16-36个月,有效地减轻了疼痛,恢复神经功能,临床效果满意。Zeng等[13]报道一期后路治疗19例腰骶段结核,效果良好。但存在以下缺点:①清除远处及椎前脓肿难度大,无法有效清除腰大肌、髂窝脓肿;而病灶清除不彻底是结核复发的重要原因。许建中等[14]分析24例脊柱结核再手术的原因,其中9例是因器械难以到达,未彻底清除病灶,导致结核复发;本研究中合并髂窝脓肿患者均位于侧前路双钉棒组(A组),通过侧前路手术彻底清除;②仅破坏前中柱的病例,采用后入路手术破坏了后方正常结构,植骨融合难度增加;③椎旁肌肉的剥离过多引起肌肉失神经化萎缩;④清除病灶时需绕行脊髓周围,视野小而深,损伤脊髓可能性大;⑤植入钛笼或髂骨操作难度较大,精确度低;且如果发生内植物移动,调整难度大;⑥病灶与前方血管粘连时,非直视下分离难度及血管损伤可能性大。
也有研究采用侧前路与后路联合的方式治疗腰骶段结核,王华锋等[15]采用一期后路椎弓根螺钉固定联合前路经腹膜后病灶清除治疗12例腰骶段脊柱结核,显著矫正脊柱畸形,疗效满意,认为前后路手术可以减少单纯手术的弊端;但联合手术时间长,创伤大,出血相对更多;在复杂病例的治疗中不失为一种治疗方法。
3.3 侧前路与后路手术临床效果对比
虽然手术入路不同,但统计分析发现两组手术时间及手术出血量、住院时间无统计学差异。侧前路手术出血量低于后路,分析是因为侧前方入路仅需切除病灶,而后入路需要将后方椎旁肌肉剥离,椎板及关节突关节等正常骨性结构破坏,因此出血量相对较多。两组间手术时间无明显差异,可能因为侧前方入路需要解剖分离前方血管,后入路手术需要后方组织结构分离,两者时间相当。两组病例术后神经功能恢复及VAS评分均较术前有明显改善;两组患者末次随访神经功能恢复及VAS评分比较均无统计学差异,且均无结核复发及窦道形成,说明无论是侧前方入路还是后方入路,只要术中彻底清除病灶及脊髓减压,结合规范的抗痨治疗,均能达到良好的治疗效果。畸形矫正方面,两组术后前凸角度均较术前有恢复;末次随访前凸角度均有一定程度的丢失,但后路组(B组)丢失角度小于侧前路双钉棒组(A组),说明后入路椎弓根螺钉固定矫形能力及维持矫形能力较侧前方固定能力强,考虑与椎弓根螺钉三柱固定相关。Ma等[16]在比较74例前路固定与83例后路固定的效果后认为后路固定矫形及维持矫形的能力较前路固定更好。
综上,一期侧前方入路病灶清除植骨融合双钉棒固定术及一期后入路病灶清除植骨融合内固定术均能有效地清除病灶,达到植骨融合,矫正脊柱后凸畸形;侧前方入路双钉棒固定手术时间略短于后入路,但手术需解剖腰骶段血管,难度大,且钉棒位于髂血管下方,存在血管损伤的风险,需更长时间的随访观察;矫形维持能力稍弱于后入路;在骶骨破坏较多时难以应用。后入路手术相对简单,但在前方椎体破坏较多,或合并较大腰大肌脓肿、髂窝脓肿时无法有效清除病灶,手术时间相对较长,且破坏了椎体后方的正常骨质。而针对具体病例时,应具体分析病变及预固定骨质条件,结合术者的临床经验选择恰当的手术方案。
[1] Rajasekaran S,Shanmugasundaram TK,Prabhakar R,etal.Tuberculous lesions of the lumbosacral region.A 15-year follow-up of patients treated by ambulant chemotherapy[J].Spine (Phila Pa 1976),1998,23(10):1163-1167.
[2] 高延征,余正红,高坤,等.腰骶结核不同手术方式的选择及疗效分析[J].中华骨科杂志,2014,34(2): 143-148.
[3] Rajasekaran S.The natural history of post-tubercular kyphosis in children.Radiological signs which predict late increase in deformity[J].J Bone Joint Surg Br,2001,83(7):954-962.
[4] 周忠杰,李涛,宋跃明,等.旁正中腹膜后入路病灶清除植骨融合内固定治疗腰5骶1结核[J].中华骨科杂志,2016,36(11):691-698.
[5] 夏曦,唐绍锋,曹志武,等.一期前路病灶清除植骨重建钛板内固定术治疗腰骶段脊柱结核[J].中华解剖与临床杂志,2016,21(3):231-235.
[6] Luo F,Zhang ZH,Sun D,etal.One-stage anterior approach with arch plate to treat lumbosacral tuberculosis[J].Orthop Surg,2015,7(4):354-358.
[7] Zhang T,He X,Li H,etal.Treatment of lumbosacral spinal tuberculosis by one-stage anterior debridement and fusion combined with dual screw-rod anterior instrumentation underneath the iliac vessel[J].BMC Musculoskelet Disord,2016,17(1):1-10.
[8] Li JH,Zhang ZH,Shi T,etal.Surgical treatment of lumbosacral tuberculosis by one-stage debridement and anterior instrumentation with allograft through an extraperitoneal anterior approach[J].J Orthop Surg Res,2015,10(1):62.
[9] 杨斌辉,欧阳振,赵金龙,等.前路Ⅰ期病灶清除加植骨融合内固定治疗腰骶段结核[J].中国骨伤,2013,26(7):546-548.
[10] 杨寅,张延平,贺西京,等.一期侧前路双钉棒系统固定治疗腰骶段脊柱结核[J].中华骨科杂志,2016,36(4):208-214.
[11] 张宏其,林旻中,李劲松,等.一期后路病灶清除植骨融合内固定矫形治疗成人腰骶段结核[J].中国脊柱脊髓杂志,2013,23(6):493-498.
[12] Pang X,Wu P,Shen X,etal.One-stage posterior transforaminal lumbar debridement,360° interbody fusion,and posterior instrumentation in treating lumbosacral spinal tuberculosis[J].Arch Orthop Trauma Surg,2013,133(8):1033-1039.
[13] Zeng H,Wang X,Pang X,etal.Posterior only versus combined posterior and anterior approaches in surgical management of lumbosacral tuberculosis with paraspinal abscess in adults[J].Eur J Trauma Emerg Surg,2014,40(5):607-616.
[14] 许建中,蒋电明,王爱民,等.脊柱结核再次手术原因分析及治疗方案选择[J].中华骨科杂志,2008,28(12):969-973.
[15] 王华锋,杨昌盛,郑召民,等.一期后路椎弓根螺钉固定联合前路经腹膜后病灶清除治疗腰骶段脊柱结核[J].中国脊柱脊髓杂志,2016,26(9):813-819.
[16] Ma YZ,Cui X,Li HW,etal.Outcomes of anterior and posterior instrumentation under different surgical procedures for treating thoracic and lumbar spinal tuberculosis in adults[J].Int Orthop,2012,36(2):299-305.
Comparative study of two different surgical procedures for lumbosacral tuberculosis
ZANG Quanjin,HE Xijing*,LI Haopeng,YANG Pinglin,ZHANG Ting
(SecondDepartmentofOrthopaedics,SecondAffiliatedHospital,Xi’anJiaotongUniversity,Xi’an710004,China;*Correspondingauthor,E-mail:xijing_h@vip.tom.com)
ObjectiveTo compare advantages and disadvantages,clinical efficacy of one-stage anterior debridement,bone fusion combined with dual screw-rod construct fixation versus one-stage posterior debridement and bone fusion with pedicle screws in treatment of lumbosacral spinal tuberculosis.MethodsClinical data of 56 patients suffering from lumbosacral tuberculosis from January 2004 to June 2015 were reviewed retrospectively.Among 56 patients,29 patients were treated with one-stage anterior debridement,bone fusion combined with dual screw-rod construct fixation(group A),and 27 patients were treated with one-stage posterior debridement,bone fusion with pedicle screws(group B).The operation time,bleeding volume,hospitalization time,preoperative,postoperative and last follow-up VAS scores,erythrocyte sedimentation rate(ESR),lumbosacral lordosis angle,ASIA grade,bone graft fusion time were recorded and compared between the two groups.The complications were recorded.ResultsThere was no significant difference between the two groups in operation time,bleeding volume,hospitalization time and bone graft fusion time(P>0.05).The ESR,VAS scores were decreased and the lordosis angle was increased in the two groups at one week and the last follow-up after operation(P<0.05).The ASIA grades at the last follow-up were significantly improved in the two groups after operation(P<0.01),and all patients achieved grade E.There was no significant difference in ESR,VAS scores and the lordosis angle between the two groups.There were no serious complications in both groups.ConclusionThe one-stage anterior debridement,bone fusion combined with dual screw-rod construct fixation and one-stage posterior debridement,bone fusion with pedicle screws can achieve satisfactory clinical outcome,but the two surgical programs have their own advantages and disadvantages,so the surgery decision should be based on the disease and the experience of the surgeons for specific cases.
lumbosacral segment; spinal tuberculosis; surgical approach; comparative study
国家自然科学基金资助项目(81571209);陕西省自然科学基金资助项目(2016JM8054)
臧全金,男,1982-04生,在读博士,主治医师,E-mail:zangquanjin@qq.com
2017-03-06
R529.2
A
1007-6611(2017)06-0605-07
10.13753/j.issn.1007-6611.2017.06.021

