阿司匹林抵抗的危险因素分析和临床干预
马启荣, 王 雁, 董 永
阿司匹林抵抗的危险因素分析和临床干预
马启荣, 王 雁, 董 永
目的 探讨脑梗死患者阿司匹林抵抗的危险因素,研究阿司匹林抵抗者抗血小板药物调整后阿司匹林抵抗的发生情况及预后。方法 选取269例新发脑梗死患者,口服阿司匹林100 mg/d,经血栓弹力图筛选出阿司匹林抵抗者90例,分析其危险因素,并将其随机分为3组:A组口服阿司匹林200 mg/d;B组口服阿司匹林100 mg/d+氯吡格雷75 mg/d;C组口服阿司匹林100 mg/d。1 m后复测血栓弹力图,比较血小板抑制率的变化。随访12 m观察血管事件和死亡的发生情况。结果 阿司匹林抵抗的发生率为33.5%。单因素分析显示,阿司匹林抵抗组(AR)与阿司匹林敏感组(AS)年龄比较差异有统计学意义(P=0.029);Logistic回归分析显示,年龄是脑梗死患者阿司匹林抵抗的危险因素(OR=1.026,95%CI1.002 1.049,P=0.030)。A组和B组患者AA诱导的血小板抑制率明显升高(P<0.05),且B组患者血小板抑制率升高更明显;C组患者AA诱导的血小板抑制率较前无明显改变(P>0.05)。随访12 m后3组患者总体缺血性事件发生率比较差异有统计学意义(P=0.002),C组总体缺血性事件发生率明显高于A组和B组;3组患者出血性事件发生率比较差异无统计学意义(P>0.05)。结论 年龄是脑梗死患者阿司匹林抵抗的危险因素;阿司匹林加量或联合氯吡格雷治疗可以有效改善阿司匹林抵抗现象,并可减少或避免缺血性事件发生。
脑梗死; 阿司匹林; 氯吡格雷; 阿司匹林抵抗
阿司匹林作为一种抗血小板药物,依然是卒中初级和二级防治的基石[1]。然而,一些长期接受阿司匹林治疗的患者仍然经历缺血性事件,这些患者可能对阿司匹林有一定的抵抗,称为阿司匹林抵抗[2]。如何对阿司匹林抵抗患者调整抗血小板治疗方案、降低缺血性卒中的复发率及其他血管事件的发生率,已经成为亟待解决的问题。本研究通过血栓弹力图早期发现阿司匹林抵抗患者,分析其危险因素,同时进行抗血小板药物及剂量的调整,就其临床效果进行探讨。
1 对象与方法
1.1 研究对象 选取2015年1月-2016年2月在青岛大学附属医院神经内科住院确诊的首发脑梗死患者,脑梗死的诊断均符合《中国缺血性脑卒中诊治指南2014》[3],全部病例均经CT和(或)MRI证实。排除标准:服用其他抗血小板药物如双嘧达莫等;有肝肾功能异常、活动性消化性溃疡、过敏体质、胃肠道反应严重者;血小板计数>450×109/L或<100×109/L;不愿意参与研究者。符合上述标准的患者共有269例,其中男性180例(66.91%),女性89例(33.09%),平均(64.30±11.75)岁。
1.2 研究方法
1.2.1 资料采集及分组干预 详细采集患者病史资料,包括年龄、性别、高血压、糖尿病、冠心病、吸烟、饮酒等病史。入院后给予阿司匹林口服100 mg/d,根据血栓弹力图检测结果筛选出阿司匹林抵抗者90例,随机分为3组,每组30例,A组服用阿司匹林200 mg/d;B组服用阿司匹林100 mg/d+氯吡格雷75 mg/d;C组服用阿司匹林100 mg/d。1 m后重复检测血栓弹力图。出院后继续按上述方案服用抗血小板药物。
1.2.2 血小板抑制率检测及判定 所有患者服用阿司匹林100 mg/d>7 d,晨起采取肘静脉血6 ml,分别置于枸橼酸盐和肝素试管中,2 h内检测花生四烯酸(AA)途径诱导的血小板抑制率(AA%),AA%<50%为阿司匹林抵抗[4]。
1.2.3 随访 采用电话、门诊、家访等方式进行随访,自出院当天开始计算,至患者缺血性卒中复发、死亡、失访或者最后一次随访时间为终点,共计随访12 m。
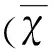
2 结 果
2.1 单因素分析结果 269例住院新发脑梗死患者,经血栓弹力图检测筛选出阿司匹林抵抗者90例,占33.5%;阿司匹林敏感者179例,占66.5%。单因素分析结果显示,AR组与AS组年龄比较差异有统计学意义(P<0.05),AR组年龄高于AS组(见表1)。
2.2 多因素分析结果 将单因素分析结果中的年龄(P<0.05)纳入Logistic回归分析,年龄是脑梗死患者阿司匹林抵抗的危险因素(见表2)。
2.3 阿司匹林抵抗患者分组后血小板抑制率的变化 阿司匹林抵抗者随机分为3组,3组患者年龄、性别、高血压、糖尿病、冠心病、吸烟、饮酒、合并用药、血脂及血糖常规检查指标比较差异无统计学意义(P>0.05),3组具有可比性(见表3)。A组和B组患者AA诱导的血小板抑制率较前升高(P<0.05),且B组患者升高趋势更加明显(P=0.004)(见表4)。
2.4 抗血小板药物调整后仍然抵抗患者的影响因素分析 60例阿司匹林抵抗患者(A组和B组),经阿司匹林加量(A组)和阿司匹林联合氯吡格雷(B组)治疗后有38例变为阿司匹林敏感者,占63.33%;22例仍然阿司匹林抵抗,占36.67%。单因素分析结果显示两组患者年龄、性别、高血压、糖尿病、冠心病、吸烟、饮酒、合并用药、血脂及血糖常规检查指标比较差异无统计学意义(P>0.05)。
2.5 随访终点事件比较 随访12 m,共计90例患者,无失访、死亡事件发生。3组患者总体缺血性事件发生率比较差异有统计学意义(P=0.002),A组和B组缺血性事件发生率比较差异无统计学意义,而C组缺血性事件发生率明显高于A组和B组(P<0.05);3组患者出血性事件发生率比较差异无统计学意义(P>0.05)(见表5)。

表1 AR的单因素分析结果
注:TG:甘油三酯;TC:总胆固醇;LDL:低密度脂蛋白;HDL:高密度脂蛋白;FBG:空腹血糖

表2 AR的多因素分析结果
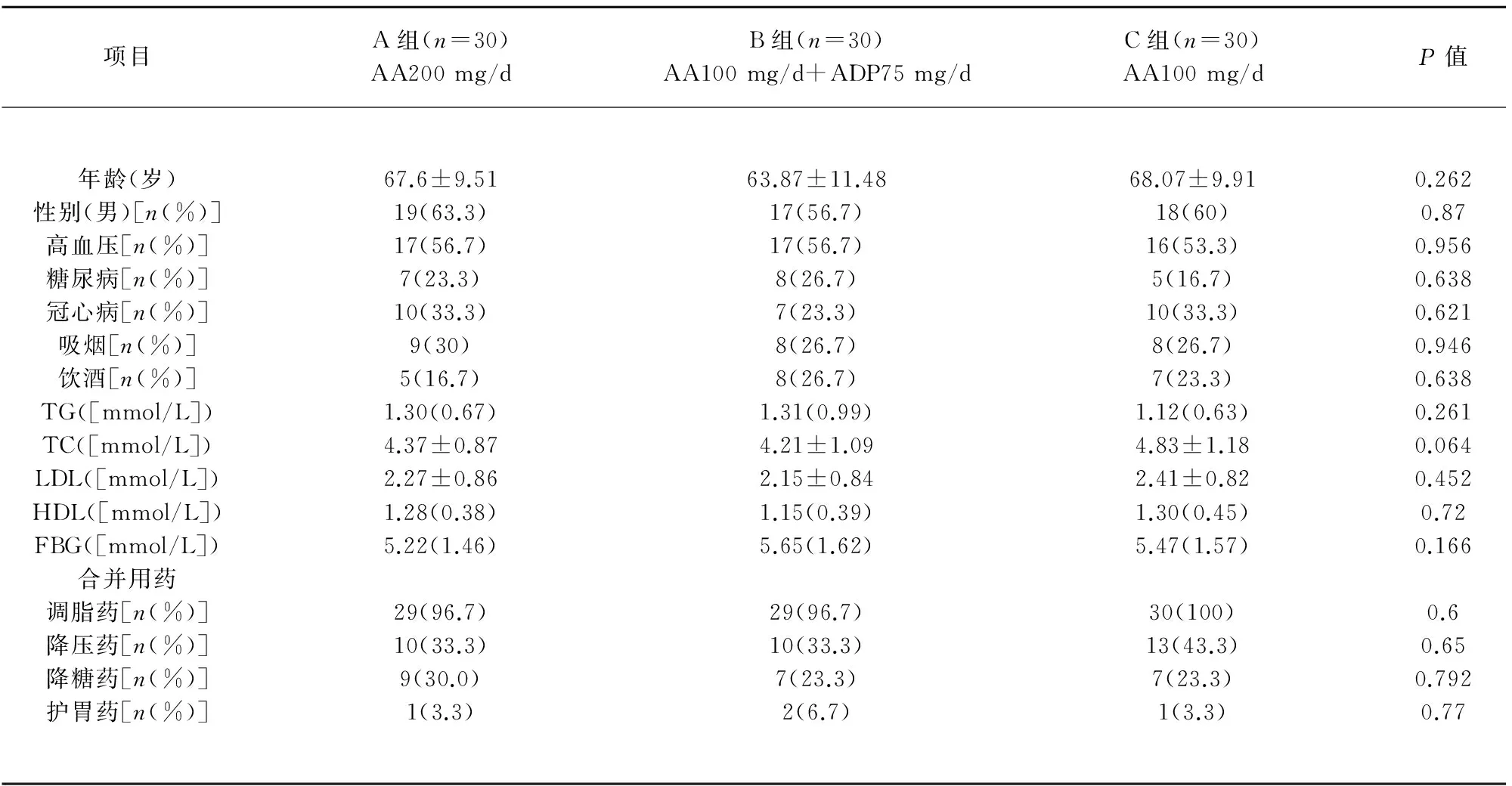
表3 临床基本特征比较
注:TG:甘油三酯;TC:总胆固醇;LDL:低密度脂蛋白;HDL:高密度脂蛋白;FBG:空腹血糖

表4 3组患者换药或继续用药后血小板抑制率的比较
每组治疗前后比较#P<0.001,*P<0.001,△P=0.303;3组治疗后两两比较:A和B组比较P=0.004;A和C组比较P=0.000;B和C组比较P=0.000

表5 3组患者随访期间终点事件比较例(%)
C组与A组比较#P=0.037;C组与B组比较*P=0.001
3 讨 论
当前,阿司匹林抵抗已受到广泛关注,并成为一个重要的临床问题[2]。国外研究报道阿司匹林抵抗可以增加卒中严重程度和梗死体积,且与复发脑梗死密切相关,并可增加其他重要血管事件的风险[5,6]。因此,早期发现阿司匹林抵抗患者,分析其影响因素,同时进行积极有效的临床干预,对提高患者生活质量具有重要意义。
Ozben等[7]研究显示卒中患者阿司匹林抵抗的发生率为33.3%,Stolarek等[8]研究显示心肌梗死患者阿司匹林抵抗的发生率为6.2%。目前阿司匹林抵抗的发生率尚无统一性。本研究结果AR为33.5%,单因素分析结果显示AR组年龄高于AS组,差异有统计学意义;多因素分析结果显示年龄是脑梗死患者AR的危险因素。有的研究报道[9]年龄是阿司匹林抵抗的危险因素,而亦有的研究[10]显示高龄患者对阿司匹林更敏感。本研究结果显示年龄是阿司匹林抵抗的危险因素,与前者一致,且更进一步证实年龄越高,越容易发生阿司匹林抵抗。国外诸多研究显示阿司匹林抵抗的危险因素还包括高血压[11]、糖尿病[9]、高尿酸[12]、高空腹血糖水平[13]等,而本研究未发现上述任何与阿司匹林抵抗有关的危险因素。
目前循证指南关于卒中阿司匹林抵抗患者的管理策略提供很少或没有建议[14]。Duzenli等[15]研究糖尿病合并冠心病的阿司匹林抵抗者,发现阿司匹林加量至300 mg/d或阿司匹林100 mg/d+氯吡格雷75 mg/d可以有效抑制血小板聚集。Gengo等[16]研究显示100例对81 mg阿司匹林抵抗的患者,阿司匹林加量至162 mg/d或者更高(243~406 mg/d)时,79例变为阿司匹林敏感者。这些报道较多研究心血管方面阿司匹林抵抗的治疗,且多引用较高剂量的阿司匹林,尚未研究阿司匹林200 mg/d以及联合氯吡格雷治疗对脑血管病方面AR的影响。我们提供的这样的一个研究,以脑梗死为研究对象,将阿司匹林抵抗者随机分为3组,进行调整抗血小板药物或继续用药,结果显示治疗后3组患者血小板抑制率比较差异有统计学意义,且A组(阿司匹林200 mg/d)与B组(阿司匹林100 mg/d+氯吡格雷75 mg/d)治疗后较治疗前阿司匹林抵抗明显改善,同时进行3组治疗后血小板抑制率的两两比较,A组(阿司匹林200 mg/d)和B组(阿司匹林100 mg/d+氯吡格雷75 mg/d)较C组(阿司匹林100 mg/d)血小板抑制率明显升高,上述说明某些患者服用低剂量阿司匹林并不能充分抑制血小板聚集,而阿司匹林加量或者联合氯吡格雷治疗可以有效改善阿司匹林抵抗现象。本研究还发现,对于阿司匹林抵抗者虽积极进行抗血小板药物的调整,仍然有阿司匹林抵抗者,单因素分析未发现相关危险因素,考虑此类患者为真正意义的阿司匹林抵抗。
本研究继续前瞻性随访观察12 m,结果显示:3组患者总体缺血性事件发生率比较差异有统计学意义,A组和B组比较差异无统计学意义,C组缺血性事件发生率明显高于A组和B组,说明阿司匹林加量或者联合氯吡格雷抗血小板治疗可减少或避免缺血性事件发生。氯吡格雷增强阿司匹林抗血小板作用的机制如下:Kulik等[17]研究显示阿司匹林残存的花生四烯酸诱导的活性并不是通过环氧化酶-1和环氧化酶-2独立途径,而是通过ADP依赖途径产生的,联合阿司匹林和氯吡咯雷治疗可以获得通过拮抗血小板膜糖蛋白ADP受体直接抗血小板作用以外的抗血小板效果,可能会降低冠心病患者的阿司匹林抵抗现象;王学忠等[18]报道氯吡格雷可增强阿司匹林对胶原诱导的血小板聚集的抑制作用,为内源性纤维溶解的发生争取时间,尤其是降低血小板的聚集,从而有效地改善阿司匹林抵抗。
阿司匹林抵抗因其不良后果,在脑梗死患者中已经成为热点问题。临床工作中,应及早发现阿司匹林抵抗,分析其危险因素,积极进行临床干预,以降低患者再发缺血性事件的风险。本研究结果显示年龄是阿司匹林抵抗的危险因素;阿司匹林加量或联合氯吡格雷治疗可改善阿司匹林抵抗,并降低再发缺血事件的风险,且联合治疗或许是更有效方案。
[1]El-Mitwalli A,Azzam H,Abu-Hegazy M,et al.Clinical and biochemical aspirin resistance in patients with recurrent cerebral ischemia[J].Clinical Neurology and Neurosurgery,2013,115(7):944-947.
[2]Cai G,Zhou W,Lu Y,et al.Aspirin resistance and other aspirin-related concerns[J].Neurological Sciences,2016,37(2):181-189.
[3]中华医学会神经病学分会,中华医学会神经病学分会脑血管病学组.中国急性缺血性脑卒中诊治指南2014[J].中华神经科杂志,2015,48(4):246-257.
[4]相春霞,陈云霞,陈景红,等.血栓弹力图在缺血性脑卒中抗血小板治疗中的应用[J].标记免疫分析与临床,2016,23(2):158-160.
[5]Oh MS,Yu KH,Lee JH,et al.Aspirin resistance is associated with increased stroke severity and infarct volume[J].Neurology,2016,86(19):1808-1817.
[6]Yu L H,Wang DX,Li YH,et al.Recurrence of cerebral infarction associated aspirin resistance or Chinese medical constitutions:a correlation atudy[J].Chinese Journal of Integrated Traditional and Western Medicine,2015,35(10):1205-1209.
[7]Ozben S,Ozben B,Tanrikulu AM,et al.Aspirin resistance in patients with acute ischemic stroke[J].Journal of Neurology,2011,258(11):1979-1986.
[8]Stolarek W,Kasprzak M,Obonska K,et al.Acetylsalicylic acid resistance risk factors in patients with myocardial infarction[J].Pharmacological Reports,2015,67(5):952-958.
[9]Zhang C,Cui T,Zhao S,et al.The incidence of aspirin resistance and relevant influencing factors in patients on maintenance hemodialysis[J].Zhonghua Neike Zazhi,2014,53(3):178-183.
[10]冯雪茹,刘梅林,刘 芳,等.老年患者阿司匹林反应性及其影响因素分析[J].中华心血管病杂志,2011,39(10):925-928.
[11]Akturk IF,Caglar FN,Erturk M,et al.Hypertension as a risk factor for aspirin and clopidogrel resistance in patients with stable coronary artery disease[J].Clinical and Applied Thrombosis/Hemostasis,2014,20(7):749-754.
[12]Yildiz BS,Ozkan E,Esin F,et al.Does high serum uric acid level cause aspirin resistance[J].Blood Coagulation & Fibrinolysis,2016,27(4):412-418.
[13]Liu XF,Cao J,Fan L,et al.Prevalence of and risk factors for aspirin resistance in elderly patients with coronary artery disease[J].J Geriatr Cardiol,2013,10(1):21-27.
[14]Castilla-Guerra L,del Carmen Fernandez-Moreno M,Navas-Alcantara MS,et al.Switching from aspirin to clopidogrel in patients with aspirin resistance after an ischemic stroke.Is it a good solution[J].European Journal of Internal Medicine,2014,25(3):e40-e41.
[15]Duzenli MA,Ozdemir K,Aygul N,et al.Comparison of increased aspirin dose versus combined aspirin plus clopidogrel therapy in patients with diabetes mellitus and coronary heart disease and impaired antiplatelet response to low-dose aspirin[J].The American Journal of Cardiology,2008,102(4):396-400.
[16]Gengo F,Westphal ES,Rainka MM,et al.Platelet response to increased aspirin dose in patients with persistent platelet aggregation while treated with aspirin 81 mg[J].Journal of Clinical Pharmacology,2016,56(4):414-421.
[17]Kulik A,Le May MR,Voisine P,et al.Aspirin plus clopidogrel versus Aspirin alone after coronary artery bypass grafting clinical perspective[J].Circulation,2010,122(25):2680-2687.
[18]王学忠,龚晓璇,朱甜甜,等.联合氯吡格雷和阿司匹林抗血小板治疗对非体外循环冠状动脉旁路移植术后患者阿司匹林抵抗的影响[J].中国医学科学院学报,2013,35(5):495-502.
The risk factors and clinical intervention of Aspirin resistance
MAQirong,WANGYan,DONGYong.
(TheAffiliatedHospitalOfQingdaoUniversity,Qingdao266000,China)
Objective To investigate the risk factors of aspirin resistance in cerebral infarction,and to study the incidence and prognosis of aspirin resistance after adjustment of antiplatelet drugs.Methods A total of 269 cases of cerebral infarction patients,oral aspirin 100 mg/d.Of the 269 patients,a subgroup of subjects with aspirin resistance were selected on the basis of the results of thrombelastogram.Analysis of the risk factors,and aspirin resistance were randomized equally in three groups:Group A oral aspirin 200 mg/d,Group B oral aspirin 100 mg/d+clopidogrel 75 mg/d,Group C oral aspirin 100 mg/d,platelet aggregation tests were repeated after at least one month,then compared the rate of platelet inhibition.Followed up for 12 months to observe the occurrence of vascular events and death.Results The occurrence rate of aspirin resistance was 33.5%.Univariate analysis showed that aspirin resistance group (AR) and aspirin sensitive group (AS) was statistically significant age difference (P=0.029).Logistic regression analysis showed that age was the risk factor of aspirin resistance in patients with cerebral infarction (OR=1.026,95%CI1.002~1.049,P=0.030).In group A and group B,platelet inhibition rate of AA was significantly higher (P<0.05),and platelet inhibition rate of B group was more obvious.The inhibition rate of AA induced platelet inhibition in group C was no significant change (P>0.05).After 12 months of follow-up,the difference of the overall ischemic events in three groups was statistically significant (P=0.002),and the overall rate of ischemic events in group C was significantly higher than the other two groups;there was no significant difference in the incidence of hemorrhagic events between the three groups (P>0.05).Conclusion Age is a risk factor for aspirin resistance;increased aspirin dose or aspirin plus clopidogrel can effectively improve aspirin resistance,and can reduce or avoid the occurrence of ischemic events.
Cerebral infarction; Aspirin; Clopidogrel; Aspirin resistance
1003-2754(2017)06-0535-04
2017-02-27;
2017-05-28
(青岛大学附属医院神经内科,山东 青岛 266000)
王 雁,E-mail:drwangyanqd@126.com
R743.3
A

