临床药师在静脉药物配置中心抗肿瘤药物合理应用中的作用
王春晖+吴薇+吕迁洲


摘 要 目的:对我院抗肿瘤药物静脉配置不合理医嘱情况进行调查分析,探讨临床药师促进合理应用抗肿瘤药物的作用。方法:提取我院静脉药物配置中心(PIVAS)经临床药师审核并建议修改的不合理抗肿瘤药物注射剂用药医嘱分类并统计,分析不合理用药原因,并就干预、改善不合理用药的对策进行总结。结果:发现不合理医嘱139组,占全部医嘱的0.36%,主要不合理为载体种类和载体量、给药剂量、顺序、时间和途径、配伍禁忌,以载体种类和载体量不合理最为常见。结论:我院临床药师通过多种对策,干预、改善抗肿瘤药物的不合理应用,为医师临床治疗决策提供帮助,协助医师合理设计化疗方案,提高药物治疗效果,规避不良反应的发生。
关键词 临床药师 抗肿瘤药物 不合理医嘱 合理用药 给药顺序
中图分类号:R979.1; R969.3 文献标识码:C 文章编号:1006-1533(2017)07-0065-07
Role of clinical pharmacists participating in rational use of antitumor drugs at PIVAS
WANG Chunhui*, WU Wei, LV Qianzhou**
(Department of Pharmacy, Zhongshan Hospital affiliated to Fudan University, Shanghai 200032, China)
ABSTRACT Objective: To investigate and analyze the irrational medical orders of antitumor medication at pharmacy intravenous admixture services (PIVAS) and explore the effect of clinical pharmacists on promoting rational use of antitumor drugs. Methods: The irrational medical orders of antitumor drugs for injection at PIVAS, which were checked and suggested to be modified by clinical pharmacists, were classified and counted and their reasons were analyzed. Meanwhile, the countermeasures for intervening and improving the irrational drug use were also summarized. Results: One hundred and thirty-nine sets of irrational medical orders (accounting for 0.36% of the total) were found and divided into seven fields such as solvent type and amount, drug dosage, administration sequence, time and route and incompatibility, in which the solvent type and amount were the most common. Conclusion: The irrational antitumor medications can be intervened and improved by clinical pharmacists through a variety of countermeasures so as to provide a help for the prescription of physicians, assist them to rationally design chemotherapy regimens, improve the clinical efficacy and avoid the occurrence of adverse drug reactions.
KEY WORDS clinical pharmacist; antitumor drug; irrational medical order; rational drug use; administration sequence
目前我國恶性肿瘤发病率呈快速上升趋势,抗肿瘤药物使用率也随之增加。传统的细胞毒性药物安全范围窄、作用机制和药代动力学复杂,临床用法、用量各异,联合用药普遍,严重不良反应多。近年来,尽管分子靶向药物的诞生,为临床综合治疗肿瘤提供了新的选择,但其不良反应依然不可忽视。因此建立静脉药物配置中心(pharmacy intravenous admixture service,PIVAS)来集中管理、审核、配置抗肿瘤药物医嘱对有效干预抗肿瘤药物的不合理使用、防范潜在的用药错误具有重要临床意义。
1 资料来源与方法
提取我院PIVAS 2014年1月—2015年12月抗肿瘤药物的用药医嘱及审核记录。依据药品说明书、《中华人民共和国药典临床用药须知(2010年版)》、《新编药物学》(第17版)、《临床静脉用药调配与使用指南》、《临床静脉用药调配方法与配伍禁忌速查手册》以及相关文献,对不合理用药医嘱进行分类统计,分析原因,并就干预、改善不合理用药的对策进行总结。
2 结果与分析
2.1 抗肿瘤药物不合理医嘱概况
临床药师共审核抗肿瘤药物用药医嘱38 760组,发现不合理医嘱139组,占全部医嘱的0.36%(表1)。
2.2 载体种类不合理
此类不合理医嘱最为普遍,主要由于临床医师往往更注重治疗药物的选择,而忽视其理化性质、药代动力学特点及药物与载体的配伍相容性。
如果载体选择不当,药物与载体混合后会发生相互作用,出现变色、浑浊、结晶、沉淀、络合、降解等现象而失活,影响疗效,严重时甚至导致药物不良事件的发生。如奥沙利铂可与Cl-发生取代反应和水合反应,生成类似顺铂的二氨二氯铂及水化后的杂质并沉淀,也不宜和碱性溶液混合,因此只能使用5% GS溶解。又如充足的Cl-可抑制顺铂可逆的置换作用,减少其水解,提高其稳定性,并降低肾毒性,故通常选用NS/GNS溶解。
同种药物的不同剂型,同样需要根据其特点选择不同的载体。如紫杉醇可以选择NS、GS、GNS溶解,而紫杉醇脂质体只能选用GS(NS或其它含电解质的载体会引起脂质体聚集,最终导致脂质体结构被破坏)。白蛋白结合型紫杉醇只能选用NS(酸性或碱性溶液易使蛋白质凝固变性而失效)。
不同的给药途径需要选择相应的载体,如阿糖胞苷鞘内给药时应选择NS溶解(GS导致神经节细胞凋亡、神经纤维脱髓鞘、神经传导速度减慢等改变)。
为了增加药物溶解度或减少其对血管的刺激,有时需要先使用一种载体进行初溶,再用另一种载体稀释,如左旋门冬酰胺酶用NS直接溶解,有时因盐析而呈白浊(水溶液的稳定pH范围为6.0~8.5),故应先使用注射用水进行初溶。
2.3 载体量不合理
此类不合理医嘱也较常见,部分药物说明书中对抗肿瘤药物的载体用量有明确的规定,通过对配置后终浓度或滴注时间长短的要求来限制载体用量大小。抗肿瘤药物的有效血药浓度和与肿瘤细胞接触的时间是影响化疗效果的重要因素。
2.3.1 配置后终浓度的要求
载体量过大,使得药物浓度低于有效血药浓度而无法充分发挥疗效,同时增加肿瘤细胞耐药可能性;载体量过小,则药物浓度过高[1],滴注过程中刺激静脉血管,引起血管疼痛或因溶解不够充分,药物微粒导致静脉血栓而引发静脉炎。如依托泊苷若载体量不足,血药峰浓度过高,滴注时易引起疼痛、皮肤潮红、骨髓抑制等不良反应,且超过规定浓度可能会发生沉淀[1]。
2.3.2 滴注时间的要求
1)滴注时间不宜过长 一些抗肿瘤药物则因稳定性较差,易发生理化性质的变化,因而限制其载体量不宜过大,以免滴注时间过长而影响药物疗效。如①吡柔比星的稳定性较差,室温仅能保存6 h;②环磷酰胺水溶液仅能稳定2~3 h,其载体量以250 ml为宜。
另一些抗肿瘤药物若滴注时间过长,将增强其细胞毒性。如吉西他滨半衰期短(42~94 min),体内清除率大,需短时滴注,延长滴注时间和增加用药频率可加重骨髓抑制和高敏反应等。
2)滴注时间不宜过短 抗肿瘤药物,尤其是周期特异性药物,保持有效血药浓度足够长的时间比提高峰浓度更能促进疗效,减轻不良反应。如①依托泊苷快速滴注时可发生体位性低血压、喉痉挛等过敏反应,而且有效血药浓度持续时间长短影响其抗肿瘤作用;②奥沙利铂若载体量过小,快速滴注完毕(<2 h),可能出现急性喉痉挛,延长滴注时间,可降低急性毒性[1];③高三尖杉酯碱静脉滴注过快时可产生各种心脏毒性,宜缓慢静脉滴注(≥3 h);④伊立替康静脉滴注1 h左右,其活性代谢物SN-38才达到最大浓度,从而最大程度地抑制肿瘤细胞;⑤氟尿嘧啶呈时间依赖性,在缓慢滴注(6~8 h)时,其分解代谢比快速滴注时明显减慢,滴速越慢,疗效越好,毒性反应越轻;⑥顺铂、奈达铂主要由肾脏排泄,使用时须确保患者充足的入液量以减少对肾小管的毒性损伤[1]。
因此应根据药物理化性质和药代动力学特点来选择适宜的载体量,在保持有效血药浓度的基础上控制药物滴注时间,既能保证药物的稳定性和疗效,又能减少因载体量选择不当引起的不良反应。
2.4 给药剂量不合理
通常临床医师根据患者体表面积或体重,参照药品说明书或治疗指南的推荐剂量范围来给予患者抗肿瘤药物,有效的化疗方案必须要有合理的给药剂量才能达到预期的疗效。剂量过低未能达到所需的血药浓度,不能有效杀灭肿瘤细胞,甚至可能誘导肿瘤细胞产生耐药性;剂量过高则易引起药物蓄积,加重细胞毒性和不良反应,导致患者难以耐受。如5% GS 250 ml+奥沙利铂500 mg,远超130 mg/m2的常规剂量,若用于临床,将造成严重的血液学或神经系统毒性,甚至造成患者死亡。
抗肿瘤药物的药理作用特点也是确定药物剂量时应引起重视的关注点。一些药物因给药剂量的不同而产生不同的治疗效果,如甲氨蝶呤,急性淋巴细胞白血病维持治疗、淋巴肉瘤、乳腺癌、膀胱癌使用小或中剂量方案,而骨肉瘤使用大剂量方案[1]。又如阿糖胞苷,治疗难治性或复发性急性白血病使用中或大剂量方案;原始细胞增多或转化型原始细胞增多的骨髓增生异常综合征使用小剂量方案[2]。大剂量使用阿糖胞苷可能对消化和神经系统造成严重的不良反应,并影响治疗效果,应根据患者病症选择合适的剂量。
一些药物(如紫杉醇、多西他赛、利妥昔单抗、多柔比星脂质体)易导致过敏反应,需先给予小剂量(通常为单瓶剂量+100 ml载体)进行过敏试验,在滴注过程中注意观察患者体征。若无不良反应,再将剩余药物剂量溶于适宜体积的载体中继续给药,以免因出现严重不良反应,中断滴注而造成药物浪费。
药物经济性也是考量给药剂量的一个重要因素,如NS 100 ml+吉西他滨0.2 g×6支,临床药师建议医师改为NS 100 ml+吉西他滨1 g×1支+0.2 g×1支,我院吉西他滨同一厂家有1 g和0.2 g两种规格,在使用同样剂量的情况下,应优先选择总价较低的方案,减轻患者的经济负担,也能提高配置的效率。
2.5 给药顺序不合理
为提高抗肿瘤治疗效果,临床上多采用两种或以上药物联合的化疗方案,在联合用药的过程中应注意药物之间相互作用、抗肿瘤药物作用的周期特异性和细胞毒性的变化,正确地安排给药顺序可以促进抗肿瘤药物的合理应用,提高疗效的同时,减少或避免毒性,消除或延迟耐药性[8]。
化疗方案的给药顺序应遵循以下3个原则[9]:①相互作用原则 抗肿瘤药物之间发生相互作用包括药动学(主要影响代谢和排泄)和药效学(主要为疗效的协同和增敏作用)两方面,应注意给药的先后顺序;②细胞增殖动力学原则 生长较慢的实体瘤处于增殖期的细胞较少,G0期细胞较多,先用周期非特异性药物杀灭一部分肿瘤细胞,使其进入增殖期再用周期特异性药物;而生长较快的肿瘤应先用周期特异性药物大量杀灭处于增殖期的细胞,减少肿瘤负荷,然后用周期非特异性药物杀灭残存的肿瘤细胞;③刺激性原则 刺激性抗肿瘤药物宜选择中心静脉给药或经外周静脉置管(PICC)给药,使用非顺序依赖性化疗药物,应根据药物的局部刺激性大小和浓度高低安排给药顺序,刺激性大者先用,刺激性类似者则按照“先浓后稀”的原则,因为化疗开始时静脉的结构稳定性好,药液渗出机率小,对周围组织的不良刺激也小[10]。
临床医师对于序贯给药的顺序影响治疗效果和不良反应的关注相对不足,因此临床药师在审核抗肿瘤药物之间以及抗肿瘤药物与辅助药物给药顺序时应给予更多的关注。
2.6 给药时间不合理
2.6.1 给药时间间隔不合理
细胞周期非特异性药物的药物峰浓度是决定疗效的关键因素,常采用短时间内一次性给药的方式;而细胞周期特异性药物达到一定剂量后,疗效不再提高,缩短给药间隔时间,延长作用时间,可以让更多肿瘤细胞进入细胞周期中对药物敏感的时相,提高疗效[3]。
地西他滨是细胞周期特异性药物,半衰期为30 min,体内清除速度较快,每日需分3次缓慢静脉滴注(≥3 h)以保证有效血药浓度,并延长作用时间。因此建议临床把原医嘱NS 500 ml+地西他滨50 mg×0.8支(qd)改为NS 500 ml+地西他滨50 mg×0.4支(q8h)。
2.6.2 给药时辰不合理
同等剂量的抗肿瘤药物在不同时间点给药存在着治疗效果和不良反应差异。肿瘤时辰化疗是指根据机体昼夜节律、肿瘤组织细胞增殖动力学、抗肿瘤药物特点,选择最佳给药时机,起到减毒增效的作用。
顺铂在16: 00时的血浆蛋白结合率最高,之后逐渐降低,且肾脏对铂类的排泄在下午至傍晚达峰值,故16: 00~20: 00给药时,高蛋白结合率能使药物较长时间维持在较高的浓度,此时患者耐受性更好,毒性更低[4]。氟尿嘧啶是时间依赖性药物,连续静脉滴注时抗肿瘤活性和耐受性均优于静脉推注,凌晨4: 00时,其代谢酶活性较高,可耐受较高剂量而细胞毒性较低。22: 00起经输液泵连续静脉滴注给药维持12 h或24 h,且控制高峰滴速在凌晨3: 00~5: 00(给予氟尿嘧啶药物总量的75%),联合顺铂在16: 00给药,相比常规化疗(在正常上班时间给予同样剂量的药物),近期疗效显著提高,且不良反应减少(尤其是Ⅲ~Ⅳ度白细胞下降)[5-7]。因此临床建议把DCF方案原医嘱:多西他赛(D1 9: 00给药)+顺铂(D1~3 10: 00给药)+氟尿嘧啶(D1 14: 00起静脉微泵96 h)改为多西他赛(D1 9: 00给药)+顺铂(D1~3 16: 00给药)+氟尿嘧啶(D1 22: 00起静脉微泵96 h,且控制高峰滴速在凌晨3: 00~5: 00)。
临床药师根据时辰化疗的特点,可以建议医师选择适宜的时间点给药,既能在等剂量给药时减少不良反应,又能适当增加耐受剂量,提高治疗效果。
2.7 给药途径不合理
临床一般根据肿瘤所在部位、所选化疗方案,并结合抗肿瘤药物的性质来确定具体的给药途径,最常见的给药途径如静脉滴注、静脉注射和肌内注射,也可以针对性地选择特殊的给药途径腹腔灌注、胸腔灌注、膀胱灌注、鞘内注射、动脉注射、肿瘤内注射等,不仅对肿瘤组织产生靶向作用,提高肿瘤局部的药物浓度,降低全身性毒性反应,而且能控制药物释放的速度和程度,缩短到达肿瘤组织的时间,延长药物与肿瘤的作用时间,最大限度发挥对肿瘤的治疗作用,达到最佳治疗效果。对于长春碱类等强刺激性药物应溶于少量载体快速静脉推注,以减轻对静脉壁的刺激和周围神经引起的血管损伤。临床不合理的给药途径多因医师输入错误所致,如阿糖胞苷可通过静脉滴注、静脉注射、皮下注射和鞘内注射等途径给药,医师错开为肌肉注射,经过临床药师提醒予以及時纠正。
2.8 配伍禁忌
本类不合理医嘱总体而言相对较少,主要为抗肿瘤药物与抗肿瘤辅助药物在同一袋输液中配伍。抗肿瘤药物属于高警示药品,且稳定性大多较差、价格昂贵。为免影响其治疗效果,抗肿瘤药物注射剂一般主张单独使用,不宜与其他抗肿瘤药物或辅助药物在同一袋输液中配伍。
3 讨论
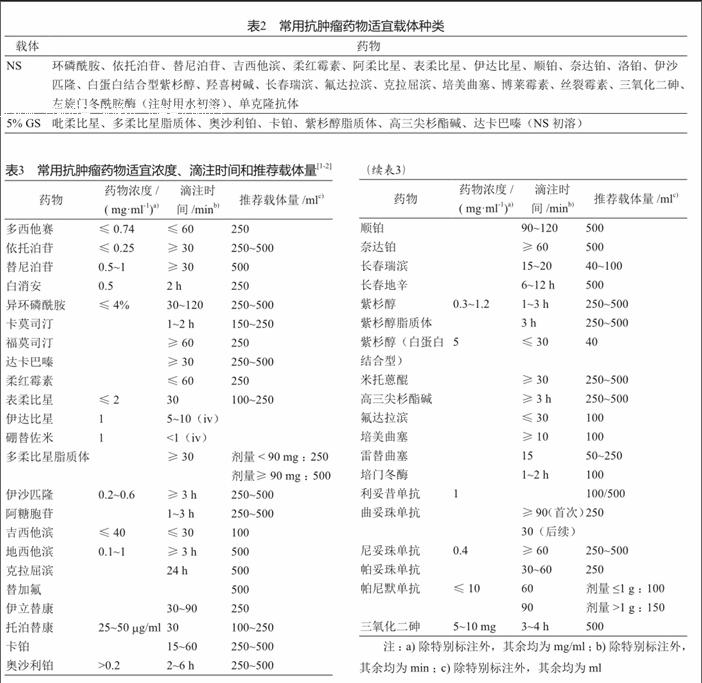
我院临床药师在审核医嘱时遇到疑似不合理医嘱,通过电话联系医师确认是否属于特殊用法、用量,如无充分合理的循证依据,将撤销医嘱,并向医师提出相应的修改建议,经过长期的沟通磨合,目前医师医嘱修改接受率>99%,从而进行有效的临床用药干预,以避免用药错误。临床药师每月将当月的不合理医嘱进行统计分析,在院内网公示。我们发现不合理医嘱循环往复,常见的错误往往集中于一些使用量较大或新批准应用于临床的药物,而罕见的错误往往由于那些药物临床使用频率较低,医师相对不熟悉或说明书简单、信息不全,无法便捷查询到相关资料所致。因此我们整理并归纳食药监总局(CFDA)批准上市的常用抗肿瘤药物适宜载体(表2),适宜浓度、滴注时间和推荐载体量(表3),常见联合化疗方案,抗肿瘤药物和辅助药物正确给药顺序(表4),公布在院内网,方便临床开具医嘱和药师审核医嘱时参考;并制订抗肿瘤药物使用规范及注意事项,对医护人员进行宣教,强化其对合理使用抗肿瘤药物知识的掌握。同时在输液粘贴标示(如避光、缓慢滴注等)提示护士抗肿瘤药物在使用过程中的注意事项。临床药师通过以上多种对策干预、改善不合理用药后,我院抗肿瘤药物不合理医嘱比例显著低于其他公开相关资料的医院[11-12]。

4 结论
抗肿瘤药物注射剂使用不当不仅无法达到预期治疗效果,而且易导致严重的不良反应,其医嘱审核除了常规关注的载体种类、载体量、给药剂量、给药途径、配伍禁忌外,还需留意给药顺序、给药时间等特殊注意事项,对临床药师审核医嘱的专业知识储备和应用能力要求相应更高。临床药师应充分发挥在药代学、药效学方面的专业优势,与医师形成互补,在审核抗肿瘤药物医嘱过程中应综合考虑患者各方面因素,尤其对于老人、儿童、肝肾功能异常患者、营养状况不佳患者应给予更多关注,避免开具错误医嘱的漏洞,并实现个体化给药。尽管药品说明书是药品使用的法定依据,但部分说明书更新较慢,信息也并不全面,尤其对于抗肿瘤药物,经常会遭遇超说明书用药的情况,临床药师应积极学习和研究最新版的临床指南、诊疗规范和其他循证医学文献资料来引导临床合理用药。临床药师为医师临床治疗决策提供帮助,协助医师合理设计化疗方案,提高药物治疗效果,规避不良反应的发生。
参考文献
[1] 斯威曼 SC. 马丁代尔药物大典[M]. 李大魁, 金有豫, 汤光,译. 37版. 北京:化学工业出版社, 2014: 605-762.
[2] 国家药典委员会. 中华人民共和国药典临床用药须知 (化学药和生物制品卷) [M]. 2010年版. 中国医药科技出版社, 2011: 874-965.
[3] 石遠凯, 孙燕. 临床肿瘤内科手册[M]. 6版. 北京: 人民卫生出版社, 2014: 34.
[4] 何绍雄, 宋开源, 薛振南. 时间药理学与时间治疗学[M].天津: 天津科学技术出版社, 1998: 120-136.
[5] 李宇红, 徐瑞华, 廖海, 等. 恒速静滴时5-FU血药浓度及毒性时辰变化的初步探讨[J]. 癌症, 1999, 18(6): 694-696, 707.
[6] 陈尔成. 乳腺癌的术前时辰化疗[J] . 中国肿瘤临床与康复, 2002, 9(3): 49-51.
[7] 宋红林. 宫颈癌的新辅助时辰化疗[J] . 现代肿瘤医学, 2003, 11(3): 186-188.
[8] Selevan SG, Lindbohm ML, Hornung RW. A study of occupational exposure to antineoplastic drugs and fetal loss in nurses[J]. N Engl J Med, 1985, 313(19): 1173-1178.
[9] 胡夕春, 蔡阳, 杨新苗, 等. 肿瘤化疗用药方法的研究进展[J]. 世界临床药物, 2005, 26(11): 646-649, 654.
[10] 辛明珠, 刘莉, 钟就娣. 细胞毒性药物在配制和使用过程中存在的问题及相应对策[J]. 护士进修杂志, 2007, 22(24): 2275-2277.
[11] 马小花, 郭小冬, 刘兰萍, 等. 我院2012年12月-2013年6月住院患者抗肿瘤药物静脉配置不合理用药医嘱分析[J]. 中国药房, 2014, 25(22): 2037-2039.
[12] 夏如冰, 戴丹, 李振伟, 等. 静脉用药调配中心抗肿瘤药物不合理医嘱分析[J]. 中国当代医药, 2014, 21(36): 94-96, 100.
[13] 戴媛媛.肿瘤联合化疗中喜树碱类药物用药顺序研究进展[J]. 药品评价. 2010, 7(12): 48-50.


