脑外伤患者血清炎症细胞因子与颅内压关系的研究*
蒋文庆,卞晓星,陈红春,魏文峰,金 鹏
(江苏省常州市武进人民医院神经外科 213017)
论著·临床研究
脑外伤患者血清炎症细胞因子与颅内压关系的研究*
蒋文庆,卞晓星,陈红春,魏文峰,金 鹏
(江苏省常州市武进人民医院神经外科 213017)
目的 研究重型脑外伤手术患者血清炎症细胞因子与颅内压(ICP)之间的关系。方法 32例重型脑外伤患者均于术中放置ICP探头,术前及术后每12小时采集血清并测定白细胞介素1β(IL-1β)、白细胞介素8(IL-8)及肿瘤坏死因子α(TNF-α),并比较各炎症因子与患者预后的关系。记录每小时ICP值,以12 h为周期,20 mm Hg为基线,将该时间段超过20 mm Hg的ICP差值累加,得到ICP的时间累积值(PTD-ICP20),将该值分别与该12 h周期前(Pre)和后(Post)各炎症因子行直线回归分析。结果 血清IL-1β、IL-8及TNF-α均与患者预后显著相关(P<0.05)。本组患者的PTD-ICP20均值为(42.9±60.2)mm Hg/h。Pre-IL-8(r=0.554,P<0.05)、Pre-TNF-α、Post-IL-8及Post-TNF-α均与PTD-ICP20呈正相关(r=0.554、0.597、0.629、0.538,P<0.05)。结论 血清IL-8及TNF-α可作为监测脑外伤患者ICP的生物标记物,对指导脑外伤诊治,改善患者预后有重要价值。
脑损伤;颅内压;炎症细胞因子;神经炎症;生物标记物
颅脑外伤是当今社会致死率和致残率最高的疾病之一。颅内压(intracranial pressure,ICP)增高是重型脑外伤最常见的并发症,一旦未及时发现并处理,脑组织将缺血缺氧,患者可出现昏迷和神经功能障碍,危及生命。目前,对于ICP增高的诊断主要手段为观察患者的神志、瞳孔、生命体征、头颅CT及有创ICP监测。由于ICP探头代价高昂,且有相关并发症,故ICP监测在国内尚不普及。最近研究发现炎症细胞因子作为脑外伤继发性损害的关键因素,与ICP可能存在相关性[1-2]。本课题组遂进行前瞻性研究,观察白细胞介素1β(IL-1β)、白细胞介素8(IL-8)及肿瘤坏死因子α(TNF-α)与重型脑外伤术后ICP之间的相关性。
1 资料与方法
1.1 一般资料 选取本科2014年1月至2015年6月收治的重型脑外伤患者32例。纳入标准:患者有明确的闭合性头部外伤史;经CT证实有颅脑损伤,符合《中国颅脑创伤外科手术指南》的手术指征,并在入院24 h内行开颅手术治疗;术前格拉斯哥昏迷评分(GCS)≤8分。排除标准:术前双瞳散大,呈去脑强直的濒死患者;有严重合并伤的患者;合并严重心肺肾功能障碍的患者。本组患者男23例,女9例,年龄22~75岁,平均(52.9±15.3)岁。其中车祸伤19例,高处坠落伤7例,平面跌倒伤5例,重物打击伤1例。术前GCS评分(5.3±1.7)分。本研究通过医院伦理委员会批准,所有患者家属已签署相关知情同意书。
1.2 方法
1.2.1 手术方法 所有患者均于手术按操作规范放置ICP探头(Codman,美国,脑室型REF 82-6653或基本型REF 82-6631)。置入脑室内4例,硬膜下10例,脑实质内18例,其中硬膜下ICP探头置于骨窗旁正常颅骨下方。探头从切口旁3~4 cm处皮下穿出并固定,调零后连接Codman颅内压监护仪。术后连续监测ICP 3~7 d。探头穿出头皮处每2天更换1次敷料。监测期间要求控制ICP在20 mm Hg以下[3]。ICP>20 mm Hg且持续时间超过5 min时立即按阶梯疗法控制ICP,包括抬高上身30°体位;适度镇静、镇痛;控制体温在37 ℃以下;带脑室型ICP探头或脑室外引流管的患者适度引流脑脊液;带插管或气管切开的患者通过呼吸机控制动脉血二氧化碳分压(PaCO2)在32~35 mm Hg;20%甘露醇125~250 mL快速静滴。经阶梯疗法30 min后ICP仍大于20 mm Hg或短时间内ICP大幅上升(≥30 mm Hg)的患者,立即复查头颅CT,必要时再次手术治疗。
1.2.2 颅内压数值及相关评分 记录本组患者术后ICP监测期间ICP数值,每小时1次。收集所有患者术前GCS评分及6个月病死率、格拉斯哥预后扩展评分(GOSE)、预后不良率。GOSE评分5~8分为预后良好,1~4分为预后不良。
1.2.3 标本采集与测定 所有患者分别于术前及术后ICP监测期间每12小时用EDTA抗凝管采集中心静脉血6 mL,3 000 r/min离心10 min后收集血清,置于-80 ℃冰箱保存。采用酶联免疫吸附试验(ELISA)分别检测各标本IL-1β、IL-8及TNF-α的水平,三者试剂盒购自美国eBioscience公司。
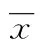
2 结 果
2.1 炎症细胞因子水平与ICP值的关系 本研究共采集235份血清样本并进行ELISA检测,所得各细胞因子水平,见表1。术后ICP值统计以12 h为周期,以20 mm Hg为基线,将该12 h内超过基线的ICP差值进行累加,得到ICP的时间累计值(PTD-ICP20)[4]。本组患者的PTD-ICP20的值为0~239 mm Hg/h,平均(42.9±60.2)mm Hg/h。
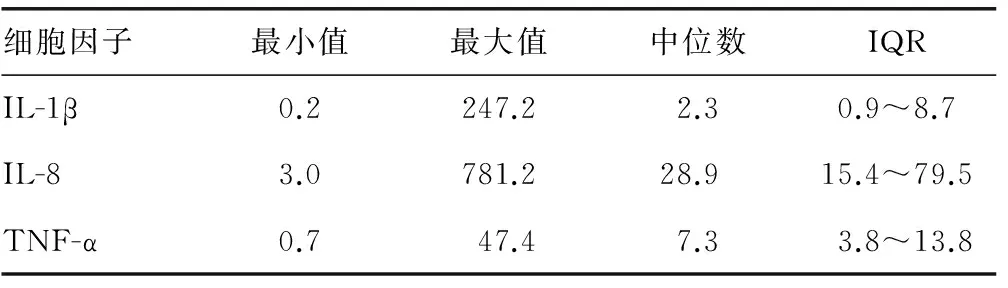
表1 患者血清样本细胞因子水平(pg/mL)
将PTD-ICP20分别与该12 h周期前的炎症细胞因子水平和12 h周期后的炎症细胞因子水平进行直线回归分析(图1、2)。PTD-ICP20与Pre-IL-8、Pre-TNF-α、Post-IL-8及Post-TNF-α均呈正相关(r=0.554、0.597、0.629、0.538,P<0.05);与Pre-IL-1β与Post-IL-1β水平无相关性。

图1 PTD-ICP20与Pre-IL-8水平及P re-TNF-α水平的关系
2.2 炎症细胞因子水平与患者预后的关系 所有患者随访6个月至1.5年,平均(8.9±4.1)个月,GOSE评分平均为(4.0±2.4)分,死亡7例(21.9%)。预后良好组15例(46.9%),预后不良组17例(53.1%),两组的炎症细胞因子中位数经非参数Wilcoxon秩和检验,IL-1β(1.2 pg/mLvs.3.5 pg/mL)、IL-8(21.0 pg/mLvs.72.8 pg/mL,)及TNF-α(4.9 pg/mLvs.10.3 pg/mL),差异均有统计学意义(P<0.05)。

图2 PTD-ICP20与Post-IL-8水平及 Post-TNF-α水平的关系
3 讨 论
许多研究证实,积极预防和治疗脑外伤后ICP的增高,防止继发性脑损害,是改善患者预后的关键[3,5-6]。目前,国内对于ICP增高的诊断主要依赖于CT检查及观察患者的神志、瞳孔及生命体征。近年来,有创ICP监测技术在国内逐渐推广,但由于ICP探头价格昂贵,且受监护室条件限制,故而尚未普及,特别是在基层医院应用较少。因此,临床医生一直致力于寻找可以反映甚至预测ICP增高的生物标记物。
目前,对于脑外伤后炎症细胞因子变化的动物实验及临床研究日益增多。炎症细胞因子作为人体重要的炎症介质,参与脑外伤后多种病理生理过程,包括脑水肿、血脑屏障通透性改变、神经元死亡等,在炎症级联反应中起着举足轻重的作用[2]。已发现脑外伤患者血清或脑脊液中IL-1β、IL-6、IL-8、IL-10、TNF-α、单核细胞趋化因子-1(MCP-1)等炎症细胞因子水平较正常明显升高,且与患者预后有相关性[1,2,7],但对于此类炎症细胞因子与ICP关系的研究则比较罕见。本课题选取IL-1β、IL-8及TNF-α 3种炎症细胞因子与ICP进行相关性研究。
脑外伤后患者血液、脑脊液和脑组织细胞间隙的IL-1β水平可显著升高,尤其是在伤后24 h内,其mRNA和蛋白的表达亦与脑外伤的严重程度呈正相关[8-10]。IL-1β在脑组织细胞间隙浓度最高,脑脊液水平次之,血液水平最低,提示脑组织是脑外伤后IL-1β的主要来源。早期研究也表明脑脊液IL-1β水平升高与患者ICP增高及预后差呈相关性[11]。本研究发现,重型脑外伤患者术后血清IL-1β水平与患者预后显著相关,但未发现其与ICP有相关性。
IL-8是一种重要的趋化因子,主要由小胶质细胞分泌,在脑外伤后的炎性反应中趋化和激活中性粒细胞,亦可激活嗜碱性粒细胞、T细胞及单核细胞,生成氧化代谢产物,导致脑毛细血管内皮细胞和基底膜损害,破坏血脑屏障,诱发脑水肿发生[2]。IL-8在脑脊液中水平最高,其次为血液和脑组织细胞间隙。有研究发现,脑外伤患者血清IL-8水平与其预后有相关性[12]。本研究发现,血清IL-8水平与重型脑外伤患者术后ICP及其预后均有显著相关性,提示该炎症细胞因子可作为监测患者ICP的生物标记物之一,也是今后治疗脑外伤的潜在靶点。
TNF-α是中枢神经系统参与免疫应答和炎症级联反应的重要介质,在正常脑组织中水平极低。脑外伤后,TNF-α由星形细胞、小胶质细胞及血管内皮细胞等释放,可激活多形核白细胞及巨噬细胞,维持并加重炎症反应,导致脑组织二次损伤。另外,TNF-α对可损伤毛细血管内皮细胞,增加血脑屏障通透性。本研究发现,重型脑外伤患者的血清TNF-α水平与术后ICP及预后均有显著相关性,与以往研究一致[13-14]。1项860例患者的三期临床试验发现,地塞比诺(TNF-α抑制剂)并未改善重型脑外伤患者的预后[15]。结合既往动物试验结果,提示TNF-α可能在脑外伤初期诱导炎症级联反应,后期则作为神经保护因子修复脑损伤[2]。尽管如此,TNF-α仍可作为监测ICP的免疫指标之一。
综上所述,重型脑外伤患者血清IL-1β、IL-8及TNF-α水平与其预后均有显著相关性,其中,IL-8及TNF-α水平与患者术后ICP显著相关,可作为监测ICP的生物标记物,为今后脑外伤的诊治提供重要依据,对改善患者预后有重要意义。
[1]Helmy A,De Simoni MG,Guilfoyle MR,et al.Cytokines and innate inflammation in the pathogenesis of human traumatic brain injury[J].Prog Neurobiol,2011,95(3):352-372.
[2]Ziebell JM,Morganti-Kossmann MC.Involvement of pro-and anti-inflammatory cytokines and chemokines in the pathophysiology of traumatic brain injury[J].Neurotherapeutics,2010,7(1):22-30.
[3]Brain Trauma Foundation,American Association of Neurological Surgeons.Guidelines for the management of severe traumatic brain injury[J].J Neurotrauma,2007,24 Suppl 1:S1-106.
[4]Kahraman S,Dutton RP,Hu P,et al.Automated measurement of "pressure times time dose" of intracranial hypertension best predicts outcome after severe traumatic brain injury[J].J Trauma,2010,69(1):110-118.
[5]Farahvar A,Gerber LM,Chiu YL,et al.Increased mortality in patients with severe traumatic brain injury treated without intracranial pressure monitoring[J].J Neurosurg,2012,117(4):729-734.
[6]Yuan Q,Wu X,Cheng H,et al.Is intracranial pressure monitoring of patients with diffuse traumatic brain injury valuable? An observational multicenter study[J].Neurosurgery,2016,78(3):361-369.
[7]Abdul-Muneer PM,Chandra N,Haorah J.Interactions of oxidative stress and neurovascular inflammation in the pathogenesis of traumatic brain injury[J].Mol Neurobiol,2015,51(3):966-979.
[8]Mellergard P,Aneman O,Sjogren F,et al.Differences in cerebral extracellular response of interleukin-1beta,interleukin-6,and interleukin-10 after subarachnoid hemorrhage or severe head trauma in humans[J].Neurosurgery,2011,68(1):12-19.
[9]Helmy A,Carpenter KL,Menon DK,et al.The cytokine response to human traumatic brain injury:temporal profiles and evidence for cerebral parenchymal production[J].J Cereb Blood Flow Metab,2011,31(2):658-670.
[10]Frugier T,Morganti-Kossmann MC,O′reilly D,et al.In situ detection of inflammatory mediators in post mortem human brain tissue after traumatic injury[J].J Neurotrauma,2010,27(3):497-507.
[11]Shiozaki T,Hayakata T,Tasaki O,et al.Cerebrospinal fluid concentrations of anti-inflammatory mediators in early-phase severe traumatic brain injury[J].Shock,2005,23(5):406-510.
[12]Ferreira LC,Regner A,Miotto KD,et al.Increased levels of interleukin-6,-8 and-10 are associated with fatal outcome following severe traumatic brain injury[J].Brain Inj,2014,28(10):1311-1316.
[13]Di Battista AP,Rhind SG,Hutchison MG,et al.Inflammatory cytokine and chemokine profiles are associated with patient outcome and the hyperadrenergic state following acute brain injury[J].J Neuroinflammation,2016,13(1):40.
[14]Stein DM,Lindel AL,Murdock KR,et al.Use of serum biomarkers to predict secondary insults following severe traumatic brain injury[J].Shock,2012,37(6):563-568.
[15]Maas AI,Murray G,Henney H,et al.Efficacy and safety of dexanabinol in severe traumatic brain injury:results of a phase Ⅲ randomised,placebo-controlled,clinical trial[J].Lancet Neurol,2006,5(1):38-45.
Relationship between inflammatory cytokines and intracranial pressure in patients with traumatic brain injury*
JiangWenqing,BianXiaoxing,ChenHongchun,WeiWenfeng,JinPeng
(DepartmentofNeurosurgery,WujinPeople′sHospital,Changzhou,Jiangsu213017,China)
Objective This study investigates the relationship of serum inflammatory cytokine levels with intracranial pressure (ICP) in patients with severe traumatic brain injury (TBI) after surgery.Methods A total of 32 cases with severe TBI and placement of ICP monitor were prospectively enrolled.Serum was collected before surgery and every 12 h after surgery.Cytokines levels of interleukin (IL)-1β,IL-8,and tumor necrosis factor (TNF)-α were analyzed and compared with outcome of patients.Hourly values of ICP were recorded.The degree of ICP above treatment threshold (20 mm Hg) were calculated every 12 h as "pressure times time dose " (PTD-ICP20),which was compared with serum cytokine levels before (Pre) and after (Post) the 12-hour time period using linear regression method.Results Serum IL-1β (P<0.05),IL-8 (P<0.01) and TNF-α (P<0.01) levels elevated dramatically after severe TBI and were significantly associated with outcome of patients.Mean PTD-ICP20 was (42.9±60.2)mm Hg/h and was correlated with increased Pre-IL-8 (r=0.554,P<0.001),Pre-TNF-α (r=0.597,P<0.001),Post-IL-8 (r=0.629,P<0.001) and Post-TNF-α (r=0.538,P<0.001) levels.Conclusion Serum IL-8 and TNF-α demonstrated the most promising candidate biomarkers of impending ICP elevation in this study.These findings indicate a feasible way of monitoring patients with severe TBI.
brain injuries;intracranial pressure;inflammatory cytokine;neuroinflammation;biomarker
10.3969/j.issn.1671-8348.2017.08.017
常州市武进区科研基金资助项目(WS201406)。 作者简介:蒋文庆(1984-),主治医师,在职博士,主要从事脑外伤、脑肿瘤研究工作。
R651.1
A
1671-8348(2017)08-1060-03
2016-09-28
2016-12-26)

