277例非结核分枝杆菌肺病治疗状况分析
邓国防 付亮 唐怡敏 郑俊峰 叶涛生 张培泽
277例非结核分枝杆菌肺病治疗状况分析
邓国防 付亮 唐怡敏 郑俊峰 叶涛生 张培泽
目的 分析非结核分枝杆菌(NTM)肺病患者的治疗状况,探讨其治疗的规范性与合理性。方法 回顾性分析深圳市第三人民医院2011年1月至2015年6月确诊为NTM肺病的277例患者的一般资料、菌种分布、药物敏感性试验(简称“药敏试验”)结果、药物使用、治疗效果和转归状况,将除外17例失访者的抗结核药物治疗者145例纳入“治疗组”,将除外11例失访者的非抗结核药物治疗者104例纳入“非治疗组”。结果 277例患者中,未进行抗结核药物治疗者占41.5%(115/277),抗结核药物治疗者占58.5%(162/277), 临床治愈仅15.4%(25/162)。治疗组患者总的好转率为47.6%(69/145),失败率为52.4%(76/145),差异有统计学意义(χ2=13.05,P=0.042);治疗组好转或稳定率[85.5%(124/145)]与非治疗组稳定者[77.9%(81/104)]比较差异无统计学意义(χ2=2.43,P=0.119);治疗组疗程6~9个月的患者最多[30.2%(49/162)];超过77.3%(214/277)的患者对INH、RFP、Sm、Cm和PAS呈初始耐药,耐药率均>80.0%;药物使用率依次为Clr(71.6%,116/162)>EMB(56.8%,92/162)>Mfx(29.6%,48/162)>Lfx(28.4%,46/162)>Pto(14.8%,24/162)>Am(13.6%,22/162)>Rfb(12.3%,20/162)>RFP(9.9%,16/162)>Cm(5.6%,9/162);与高的药物治疗好转率密切相关的依次为Am(86.4%,19/22)>Pto(79.2%,19/24)>Cm(77.8%,7/9)>Mfx(64.6%,31/48)>Lfx(58.7%,27/46)>RFP(56.3%,9/16)>Clr(54.3%,63/116)>EMB(52.2%,48/92)>Rfb(40.0%,8/20);53.1%(77/145)的患者以3种药物联合治疗为主,以4种药物联用者疗效最佳(85.7%,24/28)。结论 NTM肺病患者治疗难以遵循NTM肺病国内专家共识治疗原则,总体治疗尚不规范,治疗效果亦不明显。
分枝杆菌感染, 非典型性; 肺炎, 细菌性; 药物疗法, 联合; 治疗, 临床研究性
非结核分枝杆菌(nontuberculousMycobacterial,NTM)肺病的治疗一直是临床呼吸科医生困惑的难题,治疗与否、疗程长短、药物选择等均无统一参照的标准[1-2]。尽管2012年中华医学会结核病学分会制订了《非结核分枝杆菌病诊断与治疗专家共识》[3](简称《专家共识》),为我国NTM肺病的治疗提供了一定的科学理论依据,具有很强的临床指导意义,但在临床实际工作中仍发现相当一部分NTM肺病患者难以按照《专家共识》制定的方案接受治疗。为进一步了解NTM肺病患者目前的治疗情况,笔者回顾性分析了深圳市第三人民医院2011年1月至2015年6月确诊为NTM肺病患者的治疗情况及存在问题,以提高NTM肺病患者治疗的规范性和合理性。
资料和方法
一、研究资料
1.一般资料:回顾性分析本院2011年1月至2015年6月确诊为NTM肺病的277例患者,其中男130例(46.9%),女147例(53.1%),年龄20~79岁,平均年龄(49.3±29.3)岁。本组患者中无基础疾病39例,并发支气管扩张症145例、慢性阻塞性肺疾病27例、HIV感染12例、慢性乙型肝炎6例、HIV感染+慢性乙型肝炎4例、糖尿病5例、高血压2例、陈旧性肺结核3例、冠心病4例、风湿病6例、慢性肾病2例、高血压+陈旧性肺结核4例、高血压+冠心病4例,高血压+慢性肾病3例,糖尿病+陈旧性肺结核6例。
2.患者分组:277例患者中未进行抗结核药物治疗的有(未治疗或治疗<2周者)115例(41.5%),其中因未能联系上患者或家属,无法获取后期患者信息的失访者11例, 将除外11例失访者的非抗结核药物治疗者104例纳入“非治疗组”;进行抗结核药物治疗患者(治疗>2周者)162例(58.5%),将除外17例失访者的抗结核药物治疗者145例纳入“治疗组”。因失访患者无法做疗效评价,故本研究在做有关疗效评价时均剔除失访者。
3.纳入标准和排除标准:(1)纳入标准:所有患者均符合2012年中华医学会结核病学分会制定的NTM肺病的诊断标准[3],均行胸部CT扫描、痰涂片检查、结核分枝杆菌(MTB)聚合酶链反应(polymerase chain reaction,PCR)检测、菌种鉴定及药物敏感性试验(简称“药敏试验”)。(2)排除标准:标本有外源性污染;并发有活动性肺结核、肺部肿瘤等疾病;血行播散性NTM肺病。
4.药物治疗:用药原则、药物剂量和用法均依据《专家共识》[3]和药敏试验结果为基础,以患者耐受性为参考。
5.随访时间:所有患者均随访18~36个月。
二、研究方法
1.检测方法:标本的收集、处理、培养、菌种鉴定和药敏试验均严格按照《全国结核病细菌学检验规程》[4]要求进行,应用 BACTEC MGIT 960分枝杆菌培养仪(美国BD公司生产)对患者的晨痰和肺泡灌洗液标本进行分枝杆菌分离培养鉴定,采用对硝基苯甲酸(PNB)和噻吩-2-羟酸肼(TCH)培养基进行菌种初筛鉴定。采用绝对浓度法进行药敏试验,并用 H37Rv标准株进行质量控制监测。10种抗结核药物分别是利福平(RFP)、 异烟肼(INH)、乙胺丁醇(EMB)、链霉素(Sm)、利福布汀(Rfb)、丙硫异烟胺(Pto)、左氧氟沙星(Lfx)、卷曲霉素(Cm)、阿米卡星(Am)和对氨基水杨酸(PAS),耐药检测时分别采用低和高药物浓度,上述药物分别是:50,250;1,10;5,50;10,100;25,100;25,100;5,50;10,100;10,100;1,10 mg/L。
2.NTM 肺病菌种基因鉴定:采用聚合酶链反应-反向斑点杂交技术(PCR-RDBHA)对初步鉴定为 NTM肺病的菌株进一步行菌种基因鉴定[5]。
3.耐药性判定:采用绝对浓度法,以含药培养基上生长的菌落数>20个判定为耐药。本研究所指的耐药包括高浓度耐药(R)和低浓度耐药(I)。
4. 疗效判定: 因目前无NTM肺病相关指南作为疗效判定标准,故参照2005年中华医学会《临床诊治指南-结核病分册》[6](简称“指南”)指定的标准判定疗效。(1)细菌学判定标准:涂片以连续2个月阴性且不再复阳为阴转,分枝杆菌培养以阴性为阴转。(2)影像学判定标准:病灶范围以所有病灶面积相加后占全肺面积的比率来计算。显著吸收:病灶面积吸收≥原病灶面积的1/2;吸收:病灶面积吸收<原病灶面积的1/2;不变:病灶面积无明显变化;恶化:病灶面积扩大或出现新的病灶。其中显著吸收和吸收为有效,不变和恶化为无效。(3)临床疗效分为6个等级,即①治愈:肺部病灶无活动性,肺部空洞逐渐闭合,痰涂片及培养阴转。如肺部空洞未完全闭合,则痰涂片及培养阴转1年以上。②显效:痰涂片阴转,病灶吸收明显或吸收,肺部空洞已经闭合或缩小,上述情况均>3个月。③有效:痰涂片阴转,肺部病灶吸收明显、吸收或未见明显吸收,空洞缩小,以上情况均>1个月。④无效(稳定):指治疗前后病情稳定无变化,痰涂片及影像学检查也无明显改变。⑤恶化:需要满足下列条件之一:痰涂片阳转;出现新发病灶;肺部空洞增大或出现新发空洞。⑥死亡。本研究将疗效分为好转(①+②+③)与失败(④+⑤+⑥)两个等级。
三、统计学分析
采用SPSS 19.0 统计软件进行数据统计整理,以“构成比(%)”进行统计学表达。对NTM肺病患者治疗组与非治疗组疗效的比较进行χ2检验,以P<0.05为差异有统计学意义。
结 果
1. 277例NTM肺病患者的菌种分布(表1):脓肿分枝杆菌(MAB)为首位,占37.9%(105/277);其次为基因未分型,占23.5%(65/277);胞内分枝杆菌(MIN)列第三位,占14.1%(39/277)。
2. 药物治疗患者治疗效果与菌种分布的关系分析(表2):145例治疗组患者疗效分析显示:偶然分枝杆菌(MFO)、MIN、MAB对药物治疗好转率高(因堪萨斯分枝杆菌患者仅2例,未计入比较),而基因未分型、戈登分枝杆菌、鸟分枝杆菌对药物治疗失败率高;因有些菌种例数过少,未做单一疗效的统计学分析,总的好转率(47.6%)与失败率(52.4%)差异有统计学意义(χ2=13.05,P=0.042)。

表1 277例NTM肺病患者菌种分布情况
注 MAB:脓肿分枝杆菌(mycobacterium abscessus);MIN:胞内分枝杆菌(mycobacterium intracellulare);MAV:鸟分枝杆菌复合型 (mycobacterium avium complex);MFO:偶然分枝杆菌(M.fortuitum);MGO:戈登分枝杆菌(mycobacterium gordonae);MAK:堪萨斯分枝杆菌(mycobacterium kansasii);MSC:脓毒分枝杆菌(M.septicum);MCH:龟分枝杆菌(M.chelonae);MSI:猿猴分枝杆菌(M.simiae);MSZ:苏加分枝杆菌(M.szulgal)
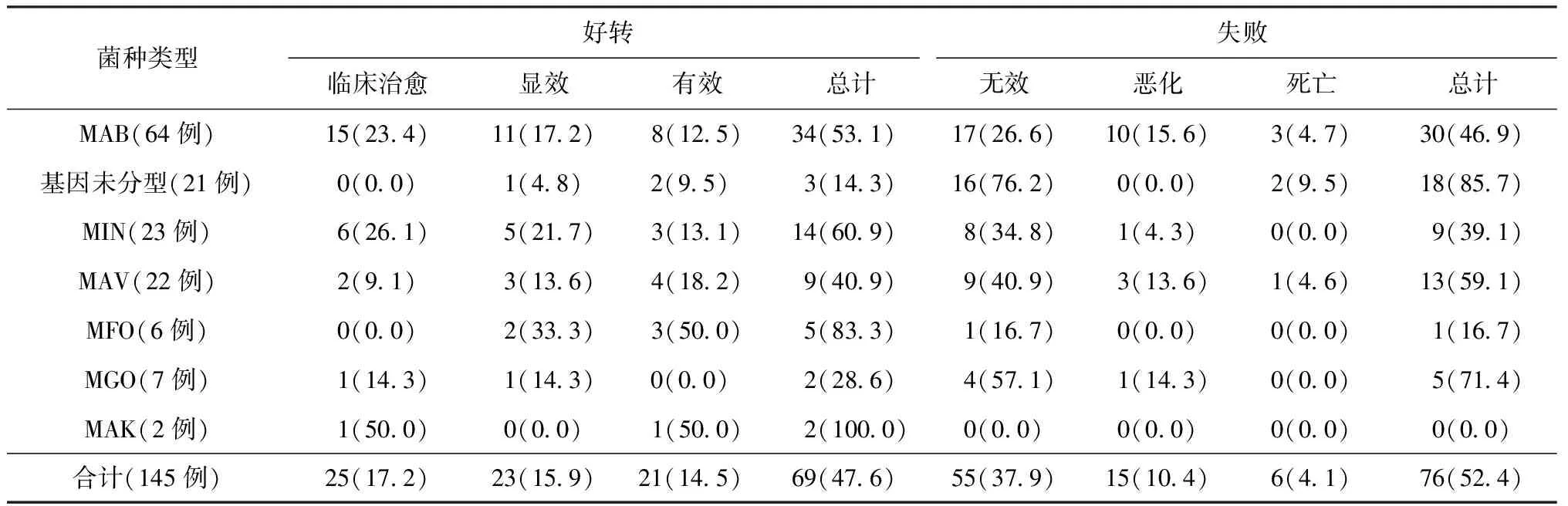
表2 145例药物治疗患者菌种类型与疗效的关系
注 括号外数值为“患者例数”,括号内数值为“构成比(%)”;表中数据除外了17例失访患者
3.治疗组与非治疗组疗效比较(表2,3):145例接受抗结核药物治疗的NTM肺病患者,其中好转者69例(临床治愈25例、显效23例、有效21例)]、失败者76例(无效55例、恶化15例、死亡6例)、失访17例。25例治愈患者中,诊断MAB者 15例,治疗方案为:Clr(克拉霉素)+Am+CTX(头孢西丁)+Mfx(莫西沙星)/Lfx,疗程6个月;诊断MIN者6例,治疗方案为:Clr+Mfx/Lfx+EMB,疗程12个月;诊断MAV者2例,治疗方案为:Clr+Mfx/Lfx+EMB,疗程12个月;诊断MGO者1例,治疗方案为:PAS+Clr+Rft(利福喷丁)+EMB,疗程12个月;诊断MAK者1例,治疗方案为:Clr+Mfx+EMB+INH+Pto,疗程12个月。在未接受抗结核药物治疗的115例NTM肺病患者预后中,病情长期稳定者81例(77.9%),恶化18例,死亡5例,失访11例。治疗组好转或稳定患者(85.5%,124/145)与非治疗组病情长期稳定者(77.9%,81/104)比较,差异无统计学意义(χ2=2.43,P=0.119)。
4.NTM肺病患者治疗时间:在NTM肺病诊断明确后,115例未进行药物治疗的患者中,体检时发现无症状者6例(5.2%),初次诊断病情较轻26例(22.6%)且病情一直未进展,一直拒绝接受治疗49例(42.6%),治疗后(用药时间<2周)因药物不良反应不能耐受而终止治疗34例(29.6%)。162例进行药物治疗者中疗程<3个月者30例(18.5%);3~个月者31例(19.1%);6~个月者49例(30.2%);9~个月者26例(16.0%);12~个月者21例(13.0%);>24个月者5例(3.0%)。
5.277例NTM肺病患者的药敏试验检测情况(表3):所有患者经药敏试验,耐药率较高药物为INH、RFP、Sm、Cm和PAS,均>80.0% (I值和R值相加)。77.3%(214/277)以上患者对一线抗结核药物(INH、RFP、EMB、Sm)呈初始耐药,耐药率均>80.0%。
6.抗结核药物的使用情况:162例进行抗结核药物治疗的患者中,药物使用率依次为Clr(71.6%)>EMB(56.8%)>Mfx(29.6%)>Lfx(28.4%)>Pto(14.8%)>Am(13.6%)>Rfb(12.3%)>RFP(9.9%)>Cm(5.6%),药物使用情况与疗效关系见表4。从表中可看出,Am、Pto、Cm、Mfx药物与高的治疗好转率相关,而Lfx、RFP、Clr、EMB、Rfb药物与高的治疗失败率相关,总的药物治疗好转率(58.8%)与失败率(41.2%)差异有统计学意义(χ2=20.48,P=0.009)。145例NTM肺病患者药物联合使用与疗效的关系见表5。使用2种药物患者29例(失访1例),使用3种药物患者86例(失访9例),使用4种药物患者33例(失访5例),使用5种药物患者14例(失访2例);53.1%(77/145)的患者以3种药物联合治疗为主。4种药物联用者疗效最佳(85.7%,24/28),与疗效失败率(14.3%,4/28)的差异有统计学意义(χ2=14.08,P=0.003)。
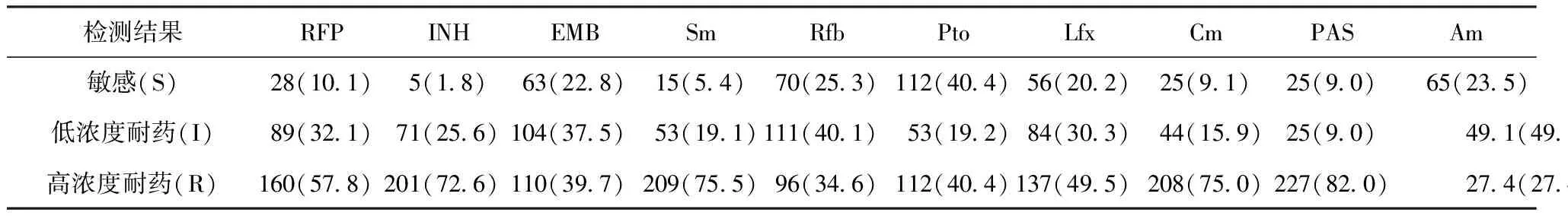
表3 277例NTM肺病患者药敏试验检测结果在不同药物中的情况
注 括号外数值为“患者例数”,括号内数值为“耐药率(%)”
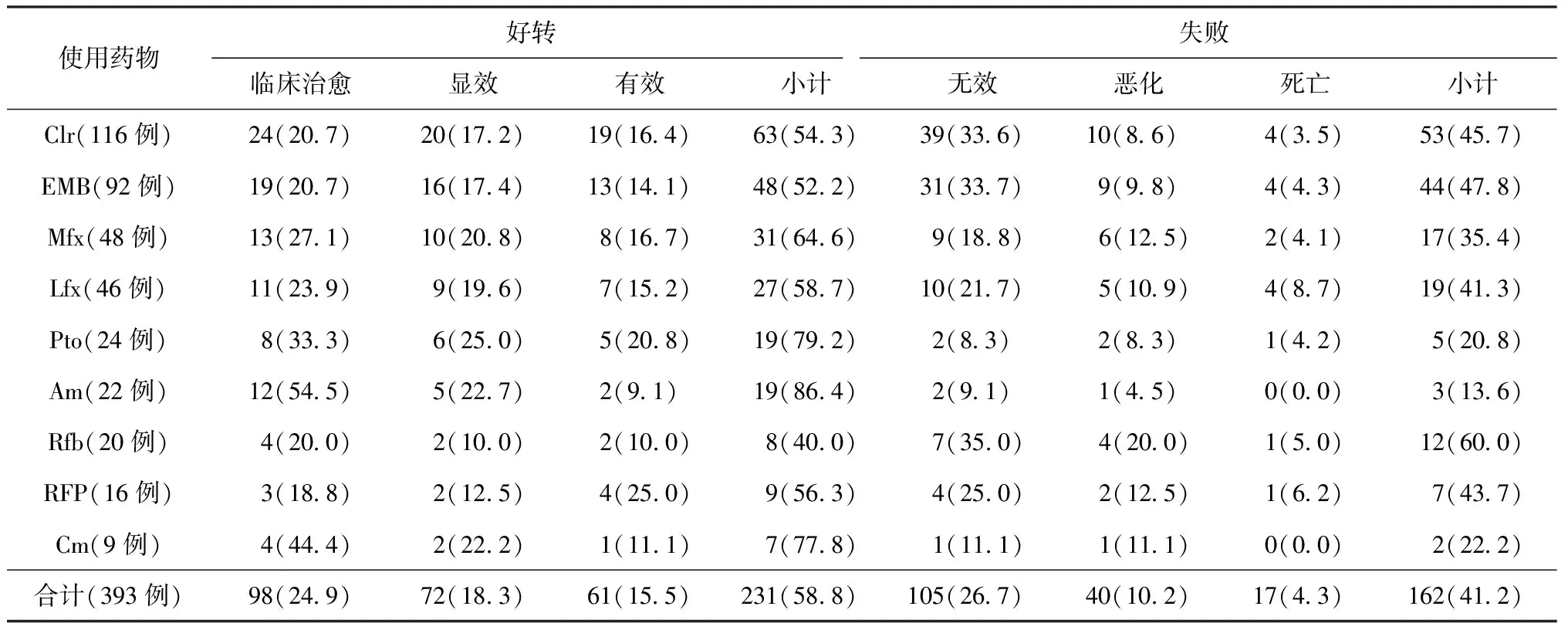
表4 162例NTM肺病患者各类抗结核药物使用后的疗效统计
注 括号外数值为“患者例数”,括号内数值为不同的“率(%)”
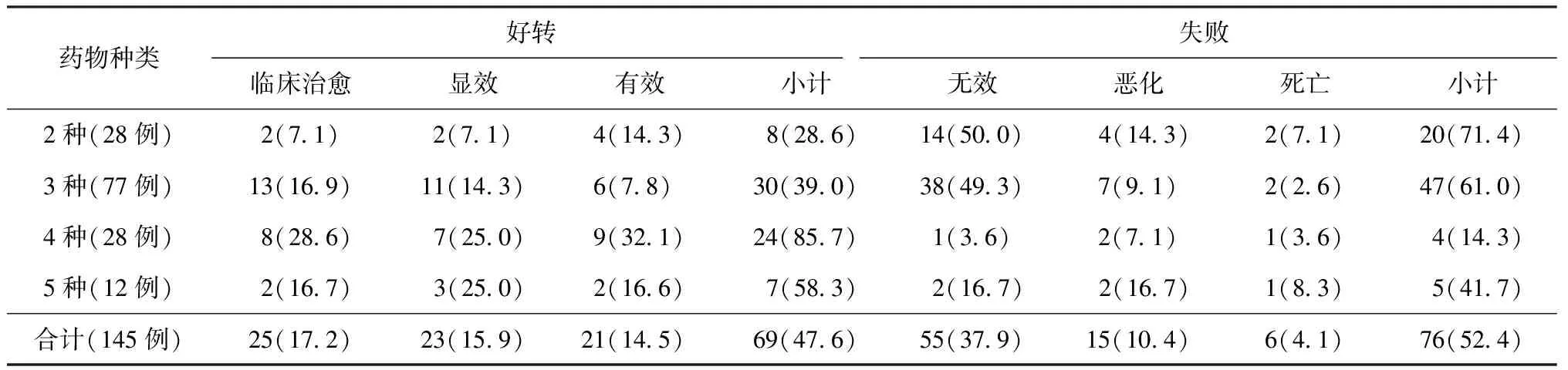
表5 145例NTM肺病患者药物联合使用与疗效的关系
注 括号外数值为“患者例数”,括号内数值为不同的“率(%)”;表中数据均不含17例失访患者
7. 34例完成治疗患者治疗费用情况:34例完成治疗患者的治疗费用与患者例数、治疗时间、使用药物种类的关系见表6。治疗费用1.0万元~2.5万元的患者最多(73.5%),治疗时间在12~24个月;所有治愈患者均使用3~4种药物治疗,以4种药物为最多52.9%(18/34),3种和4种药物治疗方案分别为: Clr+Am/EMB+CTX/Lfx/Mfx和Clr+Mfx/Lfx+Am/EMB+Rft/PAS/Pto。
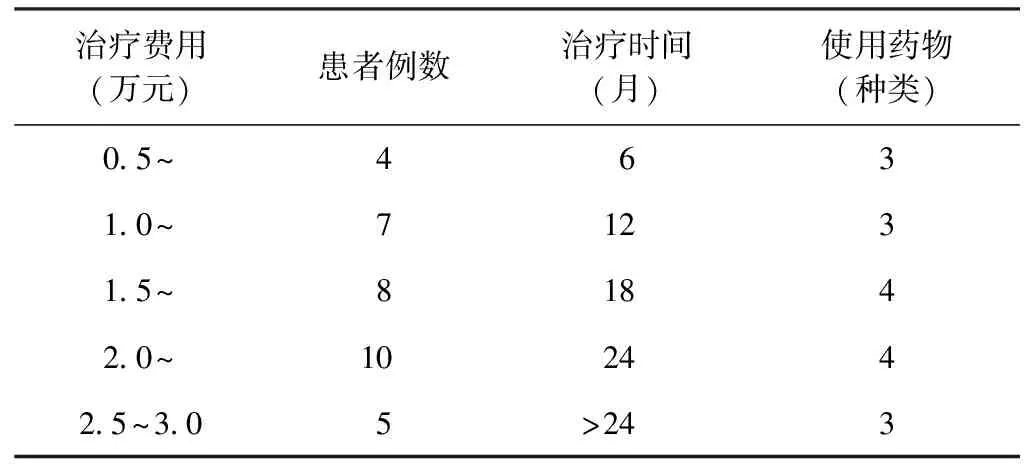
表6 34例完成治疗患者的治疗费用、治疗时间及使用药物情况
讨 论
一、NTM肺病患者治疗现状分析
《专家共识》指出,对于NTM肺病患者治疗前进行药敏试验仍十分重要;选择5~6种药物联合治疗,强化期6~12个月,巩固期12~18个月,在NTM培养结果阴转后继续治疗12个月以上,不同NTM病的用药种类和疗程可有所不同。而本院NTM肺病患者诊治状况为:(1)菌种分布特点:脓肿分枝杆菌为首位(37.9%,105/277),其次为基因未分型(23.5%,65/277),胞内分枝杆菌列第三位 (14.1%,39/277);(2)治疗状况:除了快速型生长菌种(MAB、MFO)恶化或死亡率较高外,仍有较多其他菌种(基因未分型、MIN和MAV、MGO)患者治疗也存在恶化或死亡患者;以3种药物[53.1%(77/145)]联合治疗为主,仅有3.5%(5/145)的患者坚持服药2年及以上。究其原因可能与以下几个方面有关:(1)药物不良反应大:尤其是利福布汀和氟喹诺酮类药物联合使用[7],主要发生胃肠道反应、肝功能损伤和中性粒细胞减少,无法坚持5~6种药物联合治疗;(2)因NTM肺病病情进展相对缓慢,疗效不确切,患者治疗信心不足,无法坚持长时间服药,因而难以遵循专家共识治疗原则。Adjemian等[8]通过问卷调查方式分析美国NTM肺病治疗情况,认为美国NTM肺病患者治疗也未能按照2007年ATS制订的指南方案[9]接受治疗,在联合使用药物及有关抗生素药物治疗等方面,患者同样依从性差,导致抗生素使用少、疗程不足,或因药物不良反应大而不能坚持。因此,笔者认为,以《专家共识》为准则,可适当根据患者实际情况制订个体化治疗,最大限度地保障患者的治疗依从性,是既科学又趋于合理的治疗策略。本研究结果显示,MFO、MIN、MAB对药物治疗好转率高,而基因未分型、MGO、MAV对药物治疗失败率高,其原因可能需要进一步研究,对临床治疗NTM肺病患者针对不同菌种类型可能具有一定的提示作用。
二、NTM肺病治疗与否、疗程和预后的相关性分析
目前对NTM肺病治疗与否仍存在争议,其焦点主要在治疗效果多不确切、治疗费用较高、易引起药物不良反应,导致投入与疗效不成比例。Ballarino等[10]报道,27例NTM肺病患者接受25种抗生素治疗,平均每例使用5种药物,且平均治疗费用高昂,因药物不良反应而终止用药者11例,在治疗过程中3例死亡,仅11例完成治疗,故作者认为这种高昂的医疗费用取得的治疗效果不佳。从本院治疗的NTM肺病患者来看,治愈率低,仅占15.4%(25/162),完成治疗的患者(34例)平均治疗费用高达2.0余万元,且随着治疗时间的延长,治疗费用也相应增加;尽管比美国NTM肺病患者治疗费用低[7],但相对我国患者来说负担仍然较重;治疗组好转或稳定患者(85.5%,124/145)与非治疗组病情长期稳定者(77.9%,81/104)比较,差异无统计学意义(χ2=2.43,P=0.119),提示非治疗者与治疗者的生存质量、疾病转归没有明显差异。故笔者认为,针对于社会经济成本而言,积极治疗是否会增加疾病良性预后还有待于进一步研究、论证,患者治疗后是否受益和经济学评价仍需要更多的循证医学证据,应在日后扩大样本量进行前瞻性研究,为临床提供可参考的治疗依据。
三、《专家共识》、药敏试验要求与本院药敏试验情况的比较分析
从本院患者菌株耐药性分析,耐药率高的药物为INH、RFP、Sm、Cm和对PAS,均>80.0%,与《专家共识》一致。耐药率偏低的药物仅有Pto(59.7%,165/277),而《专家共识》未采用Pto作为治疗药物,也无其有关治疗的效果报道,值得进一步探讨。从本院治疗情况的统计结果表明,使用药物较多的依次为Clr、EMB、Mfx、Lfx;MFO、MIN、MAB对药物治疗反应较好,而基因未分型、MGO、MAV对药物治疗反应较差;且含有Mfx、Pto、Am、Cm药物治疗患者好转率高,而含有Clr、EMB、Lfx、Rfb、Rft药物治疗患者失败率高,各种药物治疗总的好转率(58.8%,231/393)与失败率(41.2%,162/393)差异有统计学意义(χ2=20.48,P=0.009)。在联合用药方面,以4种药物联用者好转率最佳(85.7%,24/28),与疗效失败率(14.3%,4/28)的差异有统计学意义(χ2=14.08,P=0.003)。提示很多专科医院基于《专家共识》进行经验性治疗,均未能按《专家共识》推荐药物开展药敏试验;也提示药敏试验结果可供临床参考,但不能以此作为主要选药依据,可以《专家共识》为基础,根据患者的具体情况实施有效的治疗。
总之,NTM肺病的治疗多样复杂,疗程漫长,NTM难以清除,治疗费用昂贵,药物不良反应多,疗效不明显。2007年美国ATS发布的NTM病的诊断治疗和预防指南[9]认为,做出NTM肺病的诊断后,治疗的决定要根据患者个体潜在的危险和治疗的益处来做出。Ryu等[11]认为,研发新的治疗NTM肺部的抗生素并进行临床药物试验对提高患者的治疗效果迫在眉睫。由于NTM很难清除且复发率高,因此临床上确定治疗人群及疗程十分困难,及时总结NTM肺病的临床治疗状况,提供好的治疗方案、用药及疗程选择是对临床治疗评估有益的补充。由于本研究属回顾性分析,存在一些因临床资料缺失、样本量偏少所致的统计学分析发生偏差、随访时间不完全一致(18~36个月)、失访患者无法追踪等不足之处,但认为总体资料分析结果仍能对NTM肺病临床治疗带来一些启示和参考。
[1] Kwon YS, Koh WJ. Diagnosis and treatment of nontuberculous mycobacterial lung disease. J Korean Med Sci, 2016,31(5):649-659.
[2] Johnson MM,Odell JA. Nontuberculous mycobacterial pulmonary infections. J Thorac Dis, 2014, 6(3):210-220.
[3] 中华医学会结核病学分会,《中华结核和呼吸杂志》编辑委员会. 非结核分枝杆菌病诊断与治疗专家共识. 中华结核和呼吸杂志, 2012, 35(8):572-580.
[4] 中国防痨协会.结核病诊断细菌学检验规程.中国防痨杂志,1996,18(1):28-31.
[5] 中华医学会结核病学分会,非结核分枝杆菌病实验室诊断专家共识编写组. 非结核分枝杆菌病实验室诊断专家共识.中华结核和呼吸杂志,2016,39(6):438-443.
[6] 中华医学会.临床诊治指南:结核病分册.北京:人民卫生出版社,2005:64-86.
[7] 肖东楼,马玙,朱莉贞. 抗结核药品不良反应诊疗手册.北京:人民卫生出版社,2009.
[8] Adjemian J,Prevots DR,Gallagher J, et al. Lack of adherence to evidence-based treatment guidelines for nontuberculous mycobacterial lung disease. Ann Am Thorac Soc, 2014, 11(1): 9-16.
[9] Griffith DE, Aksamit T, Brown-Elliott BA, et al. An official ATS/IDSA statement: diagnosis,treatment, and prevention of nontuberculous mycobacterial diseases. Am J Respir Crit Care Med,2007,175(4):367-416.
[10] Ballarino GJ, Olivier KN, Claypool RJ,et al. Pulmonarynontuberculousmycobacterialinfections:antibiotic treatment and associated costs. Respir Med, 2009, 103(10): 1448-1455.
[11] Ryu YJ,Koh WJ,Daley CL. Diagnosis and treatment of nontuberculous mycobacterial lung disease: clinicians’ perspectives. Tuberc Respir Dis(Seoul),2016,79(2):74-84.
(本文编辑:孟莉 范永德)
Analysis on treatment situation of 277 cases with non-tuberculous mycobacterial lung disease
DENGGuo-fang,FULiang,TANGYi-min,ZHENGJun-feng,YETao-sheng,ZHANGPei-ze.
The2ndPulmonaryDepartment,ShenzhenThirdPeople’sHospitalaffiliatedtoGuangdongMedicalCollege,Shenzhen518112,China
ZHANGPei-ze,Email: 82880246@qq.com.
Objective To analyze the treatment situation of the patients with non-tuberculous mycobacterial (NTM) lung disease in our hospital, and to explore the standardization and rationality of the treatment for this sort of patients. Clinical data and information, including demography characteristics, drug susceptibility testing (DST) results and bacterial species identification results, treatment regimens and treatment outcomes, were collected from 277 patients who had been confirmed to have NTM lung diseases in the 3rd People’s Hospital of Shenzhen from January 2011 to June 2015. The collected data and information were analyzed. Methods Clinical data and information, including demography characteristics, drug susceptibility testing (DST) results and bacterial species identification results, treatment regimens and treatment outcomes, were collected from 277 patients who had been confirmed to have NTM lung diseases in the 3rd People’s Hospital of Shenzhen from January 2011 to June 2015. The collected data and information were analyzed. Results In 277 cases with NTM lung disease, 58.5% (162/277) of cases received anti-TB treatment while 41.5% (115/277) of cases did not, and the cure rate was only 15.4% (25/162). Among the NTM patients who received the treatment, some patients got improvement. The improvement rate was 47.6% (69/145) and the rate of failure was 52.4% (76/145). The difference between the improvement rate and the failure rate was statistically significant (χ2=13.05,P=0.042). The rate that the patients getting better or being stable in the treatment group was 85.5% (124/145) while it was 77.9% (81/104) in the non-treatment group, and those two rates (had no significant difference (χ2= 2.43,P=0.119). 30.2% (49/162) of patients received the treatment with 6 to 9 months duration. The DST results showed that 77.3% (214/277) of the patients with NTM infection had very high primary resistance to the first-line anti-TB drugs and some second-line anti-TB drugs, namely the primary resistance rate to INH, RFP, Sm, Cm and PAS was over 80.0% respectively. The most commonly used drugs were Clr (71.6%,116/162), EMB (56.8%,92/162), Mfx (29.6%,48/162), Lfx (28.4%,46/162), Pto (14.8%,24/162), Am (13.6%,22/162), Rfb (12.3%,20/162), RFP (9.9%,16/162) and Cm (5.6%,9/162). The most effective drugs were Am (86.4%,19/22), Pto (79.2%,19/24), Cm (77.8%,7/9), Mfx (64.6%,31/48), Lfx (58.7%,27/46), RFP (56.3%,9/16), Clr (54.3%,63/116), EMB (52.2%,48/92) and Rfb (40.0%,8/20); 53.1% (77/145) of the NTM infected patients received the treatment with 3-drug combination regimens; the patients who received the treatment with 4-drug combination regimens (85.7%, 24/28) had the best treatment outcomes. Conclusion The treatment principals for NTM lung disease which have been recommended by the national experts are not well followed. So the treatment to the NTM infection patients is not standardized in practice and the treatment outcomes are poor.
Mycobacterium infections, atypical; Pneumonia, bacterial; Drug therapy, combination; Therapies, investigational
10.3969/j.issn.1000-6621.2017.04.016
深圳市结核病临床重点专科(深卫人医政(2011)107号)(2011-12-29)
518112 广东医科大学附属深圳市第三人民医院肺二科
张培泽,Email: 82880246@qq.com
2016-08-23)

