骨关节结核患者与肺结核患者营养状况的比较
周雪艳 马皎洁 王倩 陈向军 张亚超 张磊 雷国华
骨关节结核患者与肺结核患者营养状况的比较
周雪艳 马皎洁 王倩 陈向军 张亚超 张磊 雷国华
目的 了解骨关节结核患者与肺结核患者营养状况的差异。方法 收集2016年7—10月首都医科大学附属北京胸科医院骨关节结核患者(128例)与肺结核患者(156例)的基本信息。采用《营养风险筛查2002》(NutritionalRiskScreening2002,NRS2002)评估表对患者进行营养风险进行筛查和评分(总分最高为7分,≥3分为存在营养风险)。结果 骨关节结核组的体质量、体质量指数、血红蛋白、淋巴细胞比率、血清白蛋白水平[分别为(62.34±11.48) kg、22.41±3.84、(128.23±18.64) g/L、(24.11±8.64)%、(38.83±4.24) g/L]均高于肺结核组[分别为(58.07±12.28) kg、20.26±4.63、(123.29±20.44) g/L、(21.23±9.90)%、(35.35±6.10) g/L],差异均有统计学意义(t值分别为2.74、3.82、2.11、2.58、5.43,P值均<0.05)。骨关节结核组发生营养风险者占36.7%(47/128),低于肺结核组的64.7%(101/156),差异有统计学意义(χ2=22.13,P<0.01)。18~40岁和41~60岁患者,骨关节结核组发生营养风险者的构成比[分别为25.6%(11/43)和30.9%(17/55)]均低于肺结核组[分别为59.3%(35/59)和58.8%(30/51)],差异均有统计学意义(χ2值分别为10.86、8.78,P值均<0.01]。结论 骨关节结核患者的营养相关指标优于肺结核患者,且营养风险发生情况也好于肺结核患者。
结核,肺; 结核,骨关节; 营养状况; 评价研究
营养不良是因能量、蛋白质及其他营养素缺乏或过度,导致机体功能乃至临床结局发生不良影响。营养风险是因营养因素对患者临床结局(感染有关并发症、住院时间等)发生不良影响的风险。营养风险涵盖范围较营养不良广泛,对于存在营养风险的患者进行营养支持即可取得较好的收益。既往也有对骨关节结核患者和肺结核患者的营养风险发生情况的研究,却缺乏对上述两类患者营养状况的比较研究[1-4]。因此,本研究旨在了解骨关节结核患者和肺结核患者营养相关指标和营养风险发生情况的差异,对两类结核病患者的营养状况做初步比较分析。
对象和方法
1.对象:收集2016年7—10月在首都医科大学附属北京胸科医院骨科入院治疗、年龄≥18岁、确诊为骨关节结核且不并发其他部位结核的患者128例,作为骨关节结核组。收集同时期于结核内科入院治疗的、年龄≥18岁、确诊为肺结核且无肺外结核的患者156例,作为肺结核组。
2.纳入和排除标准:根据患者的病理学检查、X线检查等结果,并结合临床体征进行结核病诊断,确诊为骨关节结核的纳入骨关节结核组[5]。肺结核的诊断根据《肺结核诊断标准》[6]进行,有咳嗽、咯痰、发热等可疑症状,结合痰涂片及胸部X线摄片检查结果确诊。排除有严重精神疾病、免疫调节性疾病或恶性肿瘤等患者。
3.营养状况调查:通过电子病历系统收集汇总研究对象的基本信息,并采用《营养风险筛查2002》(NutritionalRiskScreening2002, NRS2002)[7]评估表对其进行营养风险筛查,NRS2002包括3个部分:疾病严重程度评分(疾病状态、并发症等)、营养状态评分[体质量指数(BMI)、3个月内体质量变化、1周内摄食量改变情况]和年龄评分(若70岁以上加1分),见表1。总分最高为7分,≥3分为存在营养风险。研究对象于入院次日由营养医师进行营养状况测评。对于可测得身高和体质量的患者计算BMI,BMI<18.5者营养风险计3分;其余按照NRS2002方案进行营养风险评分。对于无法站立,有明显胸腹腔积液等不能获得BMI的患者,于入院次日早晨空腹抽血查血清白蛋白(albumin,ALB)水平,采用ALB水平替代BMI,以ALB<30 g/L计3分,其余项目按照NRS2002方案进行营养风险评分。研究对象入院次日早晨空腹抽血进行血常规、血生化检查,获得其血红蛋白(hemoglobin,Hb)、淋巴细胞比率和ALB水平。
4.统计学分析:应用SPSS 17.0软件进行分析,骨关节结核组和肺结核组患者营养相关指标的比较采用两独立样本t检验;患者营养风险发生情况的比较采用χ2检验;以P<0.05为差异有统计学意义。
结 果
1.基本情况:骨关节结核组128例,其中,男66例(51.6%),女62例(48.4%);年龄范围18~87岁,18~岁组43例(33.6%),41~岁组55例(43.0%),≥61岁组30例(23.4%)。肺结核组156例,其中,男88例(56.4%),女68例(43.6%);年龄范围19~86岁,18~岁组59例(37.8%),41~岁组51例(32.7%),≥61岁组46例(29.5%)。

表1 NRS2002各类评分的判断标准
注 满足以上临床状况中其中一项,即计对应分数
两组研究对象营养指标水平见表2。骨关节结核组的体质量、BMI、Hb、淋巴细胞比率、ALB的水平均高于肺结核组,两组之间差异有统计学意义。
2.营养风险的发生情况:骨关节结核组有47例患者发生营养风险,发生率为36.7%(47/128);肺结核组有101例患者发生营养风险,发生率为64.7%(101/156);骨关节结核组营养风险发生率低于肺结核组,差异有统计学意义(χ2=22.13,P<0.01)。
两组研究对象不同年龄段营养风险发生情况见表3,在18~岁组和41~岁组中,骨关节结核患者营养风险发生的构成比均低于肺结核患者,≥61岁组中两个类型的患者发生营养风险的构成比差异无统计学意义。
讨 论
结核病患者长期发热可导致蛋白质分解增加,患者出现食欲不振、呕吐、腹泻等症状,导致机体蛋白质摄入不足。结核性多浆膜腔积液可导致机体大量丢失蛋白质。多种因素均可导致患者极易出现营养风险,甚至蛋白质-能量营养不良。反之,营养状况差可导致机体淋巴细胞减少,细胞免疫功能低下,从而抵抗力不足,更加易感染结核分枝杆菌和其他感染性疾病。营养不良时,纤维蛋白等合成降低,会导致病灶修复延缓;血浆蛋白降低会影响抗结核药物的有效血药浓度、肝肾对抗结核药物的耐受性降低,使患者在治疗中更易发生肝损伤等药物不良反应[4]。因此,本研究旨在了解骨关节结核和肺结核两类结核病患者的营养状况及其营养状况间的差异,发现营养风险发生的高危人群,为以后开展结核病营养的相关研究做铺垫。
本研究结果显示,骨关节结核患者入院时营养状况优于肺结核患者,其体质量、BMI、Hb、淋巴细胞比率、ALB水平均高于肺结核患者。同时,骨关节结核患者的营养风险发生率比肺结核患者低,肺结核患者的营养风险发生率较高,有研究显示,肺结核患者的营养风险发生率较高,最高可达80%以上[8-9];本研究中骨关节结核患者的营养风险发生率与马皎洁等[10]和雷国华等[11]的研究中骨关节结核患者的营养风险发生率(分别为37.50%和36.36%)相近,低于肺结核患者。研究显示,结核病患者不同年龄组之间营养状况差异有统计学意义,营养风险评分与年龄呈正相关,年龄越大,营养风险筛查的评分就越高,而且老龄患者营养风险发生率明显升高,年龄影响着营养风险的发生[10,12]。因此,为了减少偏倚,笔者按年龄段分层对两组患者的营养风险发生情况进行了比较,结果发现,对于≥61岁的患者,两组发生营养风险的例数均较多,差异无统计学意义;而其18~岁和41~岁年龄段中,肺结核患者营养风险的发生率是骨关节结核患者的2倍左右。
以往研究发现,对围手术期骨关节结核患者进行口服营养补充可有效降低其术后的营养风险发生率、改善患者的营养状况[13]。此次调查发现,肺结核患者的营养状况比骨关节结核患者差,因此,更应进行口服营养补充。本研究的创新之处在于对骨关节结核患者和肺结核患者的营养状况做了较为详细的比较,同时考虑了营养风险发生情况和营养相关指标两方面的差异;不足之处在于此次研究纳入的例数较少,未能充分考虑两类结核病患者临床方面的差异,下一步研究将着重依据临床方面的差异做分层分析。
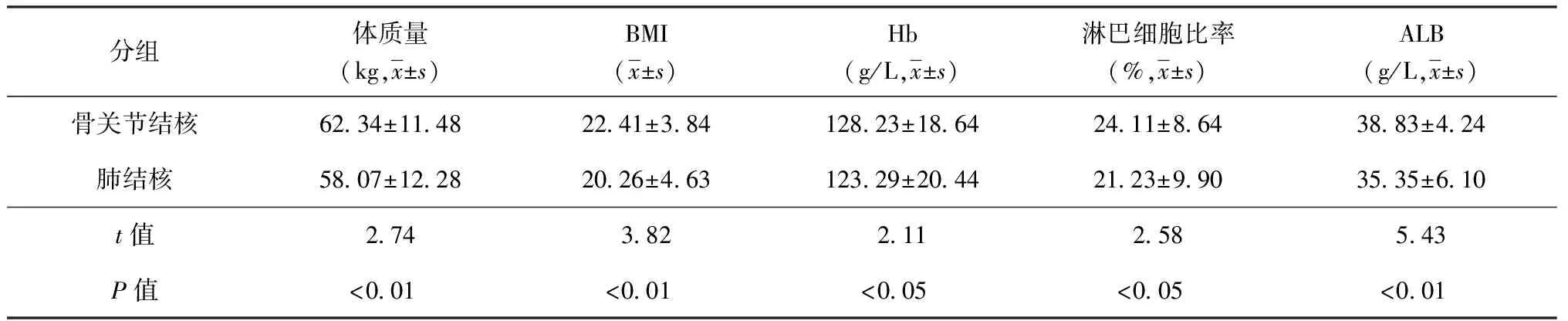
表2 两组患者营养指标间的比较
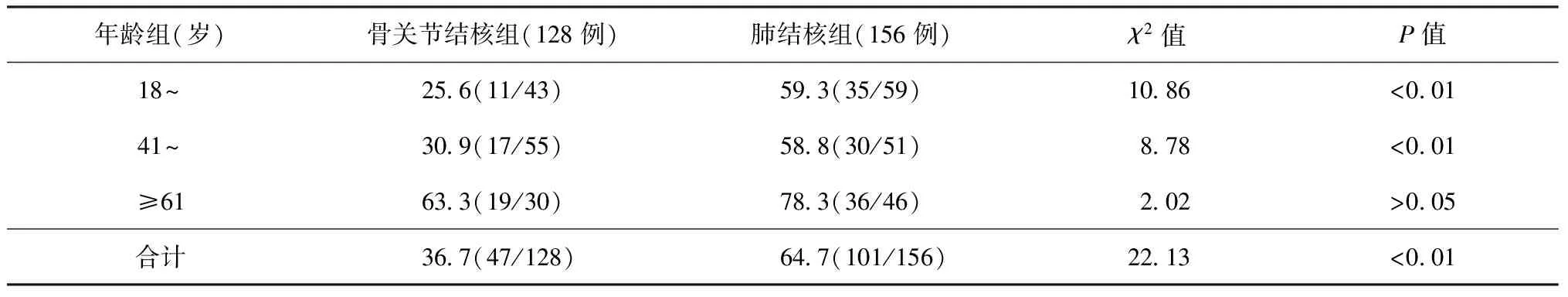
表3 不同年龄骨关节结核和肺结核患者营养风险发生情况
注 表中括号外数值为发生营养风险患者的比率(%);括号内数值分子为发生营养风险的患者例数,分母为该组患者总例数
[1] 章志俊, 谭守勇, 邝浩斌, 等. 耐多药结核病患者并发营养不良与肺部感染相关性探讨. 中国防痨杂志, 2016, 38(6): 461-464.
[2] 王姝君, 毛红. 结核病与营养不良的关系. 中国保健营养, 2015, 25(11): 118-119.
[3] 揭彬, 蒋朱明, 朱赛楠, 等. 营养干预、营养风险对临床结局影响研究的方法学. 中国临床营养杂志, 2008, 16(6): 367-370.
[4] 马皎洁, 安军, 贺红, 等. 结核病患者营养状况及营养支持研究进展. 中国防痨杂志, 2016, 38(11): 995-999.
[5] 骨关节结核临床诊断与治疗进展及其规范化专题研讨会学术委员会.正确理解和认识骨与关节结核诊疗的若干问题.中国防痨杂志, 2013, 35(5):384-392.
[6] 中华人民共和国卫生部.WS 288-2008 肺结核诊断标准. 北京:人民卫生出版社,2008.
[7] Kondrup J, Rasmussen HH, Hamberg O, et al. Nutritional risk screening (NRS 2002): a new method based on an analysis of controlled clinical trials. Clin Nutr, 2003, 22(3): 321-336.
[8] 高宁, 郭元霞, 张小云, 等. 肺结核患者营养风险状况及其影响因素的研究. 中华护理杂志, 2014, 49(5): 552-555.
[9] 毛春英, 丰丽莉, 金辉, 等. 肺结核住院患者临床营养风险筛查及营养支持状况分析. 中国现代医生, 2010, 48(34): 172-173.
[10] 马皎洁, 贺红, 李宝月, 等. 骨结核住院患者的营养风险筛查分析. 中国防痨杂志, 2014, 36(8): 691-695.
[11] 雷国华, 马皎洁, 王倩, 等. 132例脊柱结核患者围手术期营养状况的调查分析. 中国防痨杂志, 2015, 37(3): 276-279.
[12] 闫学民, 许秀辉, 孙丽, 等. 住院肺结核患者营养状况调查分析. 临床肺科杂志, 2013, 18(1): 159-160.
[13] 马皎洁, 雷国华, 李宝月, 等. 口服营养补充在围手术期脊柱结核患者中的疗效观察. 中国防痨杂志, 2016, 38(4): 257-261.
(本文编辑:李敬文)
A comparative study on the nutritional status of patients with bone tuberculosis and pulmonary tuberculosis
ZHOUXue-yan,MAJiao-jie,WANGQian,CHENXiang-jun,ZHANGYa-chao,ZHANGLei,LEIGuo-hua.
DepartmentofOrthopaedics,BeijingChestHospital,CapitalMedicalUniversity,Beijing101149,China
LEIGuo-hua,Email:leiguohua6@163.com
Objective To explore the difference of nutrition status between bone tuberculosis and pulmonary tuberculosis. Methods Data of 128 bone tuberculosis patients and 156 pulmonary tuberculosis patients from Beijing Chest Hospital between July 2016 and October 2016 were collecteds.NutritionalRiskScreening2002 (NRS2002) was adopted for screening and scoring nutritional risk of patients (total score was up to 7 points, nutritional risk was available if the score was equal to or higher than 3). Results Weight, body mass index (BMI), hemoglobin, lymphocyte ratio and albumin level of bone tuberculosis patients were significantly higher than those of pulmonary tuberculosis patients ((62.34±11.48) kg vs. (58.07±12.28) kg,t=2.74; 22.41±3.84 vs. 20.26±4.63,t=3.82; (128.23±18.64) g/L vs. (123.29±20.44) g/L,t=2.11; (24.11±8.64)% vs. (21.23±9.90)%,t=2.58; (38.83±4.24) g/L vs. (35.35±6.10)) g/L,t=5.43; allP<0.05). The nutritional risk incidence of bone tuberculosis patients was significantly lower than that of pulmonary tuberculosis patients (36.7% (47/128) vs. 64.7% (101/156),χ2=22.13,P<0.01). When patients aged in 18-40 years and 41-60 years, the nutritional risk incidences of bone tuberculosis patients andwere also significantly lower than that of pulmonary tuberculosis patients (25.6% (11/43) vs. 59.3% (35/59),χ2=10.86; 30.9% (17/55) vs. 58.8% (30/51),χ2=8.78; bothP<0.01). Conclusion The incidence of nutritional risk in patients with bone tuberculosis is lower than that of patients with pulmonary tuberculosis, while the nutrition related indicators are better than those of pulmonary tuberculosis patients.
Tuberculosis, pulmonary; Tuberculosis, osteoarticular; Nutritional status; Evaluation studies
10.3969/j.issn.1000-6621.2017.04.014
101149 首都医科大学附属北京胸科医院骨科(周雪艳、王倩、陈向军、张亚超、张磊、雷国华),临床营养科(马皎洁)
雷国华,Email:leiguohua6@163.com
2017-01-25)

