MRI对儿童JacobⅠ型肱骨外髁骨折治疗的应用研究
林昱东 孙 军,2
MRI对儿童JacobⅠ型肱骨外髁骨折治疗的应用研究
林昱东1孙 军1,2
目的 探讨通过影像学磁共振技术(MRI)判定JacobⅠ型肱骨外髁骨折患儿骨折的稳定性,并指导其治疗方案的选择。方法选取2015年10月至2016年9月于本院就诊且资料完整的JacobⅠ型肱骨外髁骨折病例39例。根据MRI检查结果将其分为两组:A组——骨折线从干骺端至生长板,未穿过生长板,关节面完整,软骨铰链存在;B组——骨折线穿过生长板,延伸至关节面,软骨铰链不存在。A、B两组骨折均先予石膏固定,定期随访;对随访中无再移位病例继续予以石膏固定;对随访中移位明显加重者予手术治疗。治疗后期依据Dhillon评分,比较所有患儿骨折愈合及肘关节功能情况。
肱骨外髁骨折;磁共振成象;治疗;儿童
肱骨外髁骨折(lateral humeral condyle fractures,LHCFs)主要是指肱骨外髁带肱骨小头或肱骨外髁带肱骨小头和部分滑车骨骺的关节内骨折,是5~12岁儿童肘部最常见的损伤,在儿童骨折中发病率仅次于肱骨髁上骨折,占肱骨远端骨折的16.9%[1]。在肱骨外髁骨折中,JacobⅠ型是指骨折线 <2 mm,JacobⅠ型肱骨外髁骨折占所有类型骨折的33%~69%[2]。在治疗方案的选择上目前尚没有统一标准,对于移位明显或翻转移位的骨折予手术切开复位内固定,恢复关节面平整已得到公认,而对于JacobⅠ型肱骨外髁骨折是否需要手术治疗尚存在较大争议[3]。据文献报道骨折真实的移位程度往往高于X线检查反映的移位程度[4]。因此单纯凭X线上骨折线移位 <2 mm而决定非手术治疗,存在相当高的风险性[5]。本研究旨在探讨儿童JacobⅠ型肱骨外髁骨折通过MRI检查来判断骨折情况,为选择更优、更合理的治疗方案提供依据。
材料与方法
一、临床资料
选取2015年10月至2016年9月于本院就诊且资料完整的JacobⅠ型肱骨外髁骨折患儿39例,其中男性27例,女性12例;右侧19例,左侧20例;年龄1~10岁,平均年龄(3.17±2)岁。患儿均符合相关诊断标准[6]。根据MRI检查结果将39例病例分为两组:A组——骨折线从干骺端至生长板,未穿过生长板,软骨铰链存在,共34例;B组——骨折线穿过生长板,延伸至关节面,软骨铰链不存在,共5例。排除全身多发骨折、病理性骨折、伴骨代谢疾病以及再次骨折病例。
A组骨折:典型病例见图1,X线平片(图A)可见骨折线,MRI(图B)提示骨折线从干骺段延伸至生长板,未进入关节内,稳定性较好。
B组骨折:典型病例见图2,X线平片(图A)可看到骨折线,MRI(图B)显示骨折线穿过生长板,延伸至关节面,软骨铰链不存在,稳定性差。
二、治疗方法
39例初诊时均结合肘关节正侧位X线片及病史和体查,明确诊断为肱骨外髁骨折,通过X线片测量骨折线均<2 mm。根据MRI检查结果分为A、B两组,在治疗初期,两组均予石膏固定治疗,并定期随访,随访时行X线平片检查(第1次为石膏固定后3~5 d,以后每7 d检查1次)。根据随访时X线平片检查结果,对无再移位的肱骨外髁骨折病例继续予石膏固定,并在复查时加固石膏托;对移位明显加重的患儿予手术治疗。
1.非手术治疗:患肢予石膏托屈90°、前臂旋后位及腕部背伸位固定,并用前臂吊带悬吊于胸前。第1次复查为石膏固定后3~5 d,以后每周定期复查X线片,观察骨折移位情况。每次复查时加固石膏托,石膏固定6周后根据骨折愈合情况拆除石膏,后期交代患儿及家长帮助伸屈肘关节,进行功能锻炼。
2.手术治疗[7,8]:采取切开复位及克氏针内固定术,取Kocher外侧纵行切口,2/3位于关节上,1/3位于关节下J形入路,于直视下复位骨折端,沿肱桡肌和肱三头肌的间隙切开,注意保护周围血供,暴露骨折断端,仔细辨认骨折线并清除陈旧血痂块及嵌插软组织,将骨折远端关节面重新对位、使骨折块及远端关节面达到或接近解剖复位,给予3枚克氏针呈扇形交叉内固定,克氏针穿过对侧骨皮质。术后予以石膏固定6周,根据骨折愈合情况拆除石膏、取出内固定,后期进行功能锻炼。
通过门诊及电话随访,患儿均随访6至10个月,平均随访时间为8个月。
三、评分标准
根据X线平片情况及相关临床评估,临床评估内容包括肘关节活动度,是否伴有疼痛及是否伴有尺神经炎。肘关节功能按照Dhillon评分系统来评估,见表1。

表1 肘关节活动评分标准Table 1 Scoring criteria of elbow movement
四、统计学处理
使用SPSS 17.0软件对数据进行统计学分析。计量资料以均数±标准差(±s)表示,计数资料采用频数分析,对于不同组间再移位情况的比较采用卡方检验(χ2检验)。以P<0.05为差异有统计学意义。
结果
一、两组骨折发生再移位情况对比
由表2可知,A组有33例无再移位,予石膏固定治疗,1例发生再移位,予手术治疗;B组有2例无再移位,予石膏固定治疗,3例发生再移位,予手术治疗。两组骨折比较,B组再移位的发生率显著增高(χ2=15.42,P=0.004 9)

表2 两组骨折发生再移位情况对比Table 2 Re-displacement comparisons of types A and B lateral humerus condyle fractures
二、后期随访患儿肘关节功能比较
由表3可知,A组33例无再移位病例中后期随访肘关节功能优27例,良6例,1例发生再移位,经手术治疗后随访肘关节功能优;B组2例无再移位病例中后期随访肘关节功能优1例,良1例,3例发生再移位,经手术治疗后随访肘关节功能优1例,良2例。两组均无肘关节功能障碍及尺神经炎等发生。与A组骨折,B组骨折后期Dillion评分占优率低(χ2=1.125,P=0.013),具体见表4。
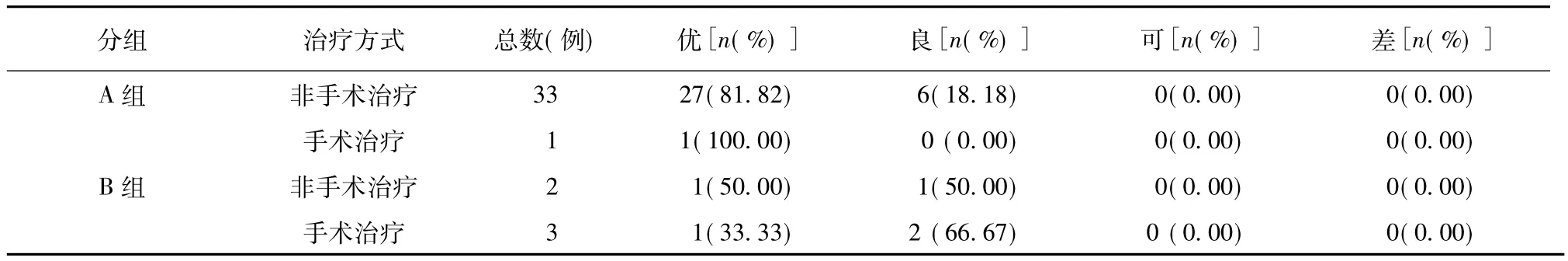
表3 肱骨外髁骨折肘关节活动Dhillon评分Table 3 Dhillon's score of elbow function of lateral humeral condyle fractures

图1 患儿,男,3岁,原始X线片中骨折无明显移位(A图),MRI检查提示骨折线从干骺段延伸至生长板,未进入关节内,软骨铰链存在(B图)。图2 患儿,男,5岁,原始X线片中骨折无明显移位(A图),MRI示骨折线从干骺段延伸至生长板,进入关节内,软骨铰链不存在(B图)。图3 患儿,男,3岁,A组骨折(图a、b),后期随访未见明显移位(图c、d),进行石膏固定治疗后骨折愈合(图e、f),未出现骨不连等并发症。Fig.1 Male,aged 3 years,fracture had no obvious shift on original film(Graph A)and MRI indicated fracture line from stem epiphyseal section extending to growth plate,no entering joint and cartilage hinge remained intact(Graph B); Fig.2 Children,male,aged 4 years,fracture had no obvious shift on original film(Graph A).Yet MRI indicated that a fracture line from stem epiphyseal section extending to growth plate,entering into joints and cartilage hing was absent(Graph B); Fig.3 Male,aged 3,group A(Graphs a,b),no obvious shift during late follow-ups(Graphs c,d),fracture healing after plaster fixation(Graphs e,f) andno bone nonunion or other complications.
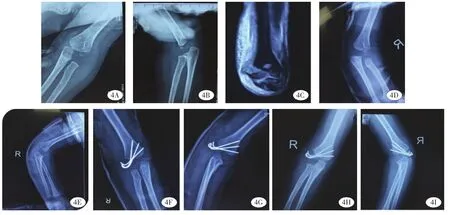
图4 患儿,女,3岁,B组骨折(图a、b、c),后期随访见明显移位(图d、e),予手术治疗,予3枚克氏针固定及石膏固定(图f、g),术后3个月取出内固定前复查X线片,见骨折愈合良好,骨刺形成(图h、i)。Fig.4 Female,aged 3 years,group B fracture(Graphs a,b,c),obvious shift during late follow-ups(Graphs d,e),surgery and three needles fixation plus plaster fixation(Graphs f,g),radiographic re-examination before removing fixation in 3 months,excellent fracture healing and spurs formed(Graphs h,I).
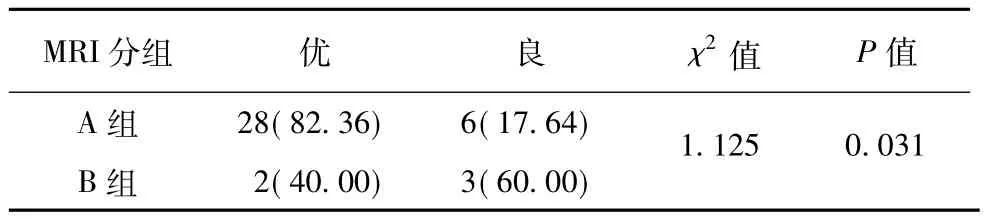
表4 肱骨外髁骨折肘关节活动临床疗效比较(n,%)Table 4 Comparisons of clinical efficacies with regards to elbow movement for lateral humerus condyle fractures
讨论
肱骨外髁骨折属于关节内骨折,并伴有骨骺损伤,X线检查通常表现为薄圆状骨折块,常易发生移位[9]。一旦骨折发生移位,不及时予以手术治疗,极易形成骨折不愈合,进而成为陈旧性肱骨外髁骨折,易促使骨不连、肘内翻、肘外翻、鱼尾状畸形、尺神经炎等并发症的发生,且后期成为较棘手的难题[6,10]。有学者认为在我国儿童陈旧性肱骨外髁骨折的主要原因来源于医方,骨科医师应提高警惕[11]。骨折不愈合、延迟愈合及骨折再移位是JacobⅠ型LHCFs非手术治疗后常见的并发症。因此肱骨外髁骨折治疗的及时性和合理性,可降低后遗症的发生率,同时给予更有效的治疗。Flynn JC[12]认为轻度移位的此类骨折可予石膏固定治疗,骨折线>2 mm的患儿需行切开复位、克氏针内固定,以避免远期移位及发生骨不连。有学者认为所有肱骨外髁骨折都需要手术治疗,因为轻度移位的骨折也存在较高的骨折再移位的风险,且骨不连的发生率同样很高[13]。Launay F[14]等回顾性研究了30例无移位肱骨外髁骨折患者的预后情况,其中17例未行手术治疗病例中,4例出现骨折移位:2例出现骨不连,2例出现骨折畸形愈合;其余13例最初选择了手术治疗,只有2例出现骨折畸形愈合,没有出现骨不连。Marcheix PS等[15]通过比较非手术治疗及手术治疗的疗效后认为,移位<1 mm的骨折可采用非手术治疗,其余均应采用切开复位克氏针内固定术。国内张立军等[16]认为骨折线以2 mm为界限,骨折移位>2 mm者,予手术治疗,而骨折线宽度<2 mm,可予非手术治疗,以半屈位石膏托固定,按计划每隔5~7 d复查X线片1次,如发生再移位,立即予手术治疗。
有学者认为对于骨骺及关节软骨损伤,MRI较X线平片更敏感,更能准确判断骨折移位及损伤情况[17]。在JacobⅠ型肱骨外髁骨折的辅助检查中,有作者利用肘关节高分辨率超声[18]、磁共振[19]甚至关节镜[20]等技术来研究骨折的稳定程度,均认为软骨铰链的存在及关节面的平整完好是骨折稳定的前提[18-20]。在本研究中,通过MRI分出A、B两组骨折。在B组骨折中,远端骨折线已经完全通向关节,软骨铰链并不存在,因为桡侧腕长伸肌、桡侧腕短伸肌和肘关节外侧副韧带牵拉,可以预测在没有克氏针固定的情况下,骨折发生再移位的可能性较大;而A组骨折中,因为骨折线未完全通向关节,软骨铰链的存在,极大地增加了其稳定性,因而发生再移位的风险较小。与A组骨折比较,B组骨折发生再移位的几率显著增高,且在后期随访过程中也发现,B组骨折后期Dillion评分占优率低。因此针对B组骨折要及早给予手术治疗,予以克氏针内固定,以避免骨折再移位的发生和相关风险。该结果提示在JacobⅠ型肱骨外髁骨折的临床治疗中,MRI检查结果清晰显示出骨折的稳定性,从而选择更优的治疗方案。
综上所述,通过MRI检查结果来判断儿童JacobⅠ型肱骨外髁骨折的治疗方法更为简单、有效。与传统直接行非手术治疗或者手术治疗相比,该方法更确切,同时也能减少由于治疗方法不当而导致的骨折再移位及骨折不愈合等并发症。该方法也需要针对儿童肘关节损伤的MRI技术更为成熟,这也是MRI在儿童JacobⅠ型肱骨外髁骨折治疗方法中发挥重要作用的基础。
1 潘少川.实用小儿骨科学[M].北京:人民卫生出版社,2005.452.Pan SC.Practical Pediatric Orthopedics[M].Beijing:People's Medical Publishing House,2005.452.
2 Nirmal Tejwani,Donna Phillips,Rachel Y.Goldstein,et al.Management of Lateral Humeral Condylar Fracture in Children[J].Journal of the American Academy of Orthopaedic Surgeons,2011,11,19(6):353.DOI:10.1302/0301—620X.98B2.34429.
3 S.Terry Canale,James H.Beaty.坎贝尔骨科手术学:儿童骨科[M].北京:人民军医出版社,2015.1288.S.Terry Canale,James H.Beaty.Campbell's Operative Orthopedics:Children Orthopedics[M].People's Military Medical Press,2015,1288.
4 Knutsen A,Avoian T,Borkowski SL,et al.Accuracy of radiographs in assessment of displacement in lateral humeral condyle fractures[J].J Child Orthop,2014,8(1):83—89.DOI:10.1007/s11832—014—0553—8.2014.03.
5 Gaston MS,Irwin GJ,Huntley JS.Lateral condyle fracture of a child’s humerus:the radiographic features may be subtle[J].Scott Med J,2012,57(3):1—4.DOI:10.1258/smj.2012.012028.
6 张路,覃佳强,李明.可吸收螺钉治疗儿童肱骨外髁骨折40例[J].临床小儿外科杂志,2008,7(2):15—17.DOI: 10.3969/j.issn.1671—6353.2008.02.006.Zhang L,Tan JQ,Li M.Absorbable screw/wand fixation for lateral condylar fracture in children[J].Journal of Clinical Pediatric Surgery,2008,7(2):15—17.DOI:10.3969/j. issn.1671—6353.2008.02.006.
7 刘尧,王晓东.小儿轻度移位JakobⅡ型肱骨外髁骨折治疗方法研究[J].中国全科医学,2014,8,17(24):2864—67.DOI:10.3969/j.issn.1007—9572.2014.24.021.Liu Y,Wang XD.Treatment of minimally displaced JakobⅡclassification humerus lateral condylar fractures in children[J].Chinese General Practice,2014,8,17(24):2864—2867.DOI:10.3969/j.issn.1007—9572.2014.24.021.
8 孙克明,姚满叶,季泽娟.儿童肱骨外髁骨折的临床治疗[J].中国实用医刊,2012,39(24):105—106.DOI:10.3760/cma.j.issn.1674—4756.2012.24.057.Sun KM,Yao MY,Ji ZJ.Clinical treatment of humeral lateral condyle fracture in children[J].Chinese Journal of Practical Medical,2012,39(24):105—106.DOI:10.3760/cma.j.issn.1674—4756.2012.24.057.
9 李勋,申炫大,元虎,等.小儿肱骨外髁骨折的治疗体会[J].中国矫形外科杂志.2008,16(2):132—134.DOI:10.1016/j.otsr.2015.04.003.Li X,Yao MY,Ji ZJ et al.Experiences of surgical treatment of humeral lateral condyle fracture in children[J].Chinese Journal of Orthopaedics,2008,16(2):132—134.DOI:10.1016/j.otsr.2015.04.003.
10 Das De S,Bae DS,Waters PM.Displaced humeral lateral condyle fractures in children:should we bury the pins[J].Pediatr Orthop,2012,32(6):573—578.DOI:10.1097/ BPO.0b013e318263a25f.
11 王恩波,王康,张立军,等.儿童陈旧性肱骨外髁骨折的原因分析与预防对策[J].临床小儿外杂志,2010,9(3) :178—181.DOI:10.3969j.issn.167l—6353.2010.03.009.Wang EB,Wang K,Zhang LJ,et al.Analysis of the causes and prophylactic strategies for old lateral condyle fracture of humerus in children[J].Journal Of Clinical Pediatric Surgery.2010,9(3):178—181.DOI:10.3969j.issn.167l—6353.2010.03.009.
12 Flynn JC,Richards JF.Non—union of minimally displaced fractures of the lateral condyle of the humerus in children[J].Bone Joint Surg Am.1971,53(6):1096—1101.DOI:4937288/my1485227869188.
13 Bakarman KA,Alsiddiky AM.Humeral lateral condyle fractures in children:redefining the criteria for displacement[J].J Pediatr Orthop.2016,25(5):429—33.DOI:10.1097/BPB.0000000000000306.
14 Launay F,Leet AI,Jacopin S,et al.Lateral humeral condyle fractures in children:a comparison of two approaches to treatment[J].J Pediatr Orthop.2004,24(4):385—391.DOI:15205620/my1485228261953.
15 Marcheix PS,Vacquerie V,Longis B,et al.Distal humerus lateral condyle fracture in children:When is the conser-vative treatment a valid option[J].Orthop Traumatol Surg Res,2011,97(3):304—307.DOI:10.1016/j.otsr.2010.10.007.
16 张立军,吉士俊.重视肱骨外髁骨折的规范化治疗[J].中国矫形外科杂志,2012,20(18):1624—1635.DOI:10.3977/j.issn.1005—8478.2012.18.01.Zhang LJ,Ji SJ.Attention to the standardization of the humerus lateral condyle fracture treatment[J].Orthopedic Journal of China,2012,20(10):1624—1635.DOI:10.3977/j.issn.1005—8478.2012.18.01.
17 蒋争春,陶士军,姚利兴.低场磁共振在儿童肘关节创伤中的应用[J].航空航天医学杂志.2011,12,22(12): 1439—1489.DOI:10.3969/j.issn.2095—1434.2011.12.015.Jiang ZC,Tao SJ,YaoLX.MRI in th Diagnosis of Pediatric Elbow Injury[J].Journal of Aerospace medicine,2011,12,22(12):1439—1489.DOI:10.3969/j.issn.2095—1434.2011.12.015.
18 Zhang JD,Chen H.Ultrasonography for non—displaced and minidisplaced humeral lateral condyle fractures in children[J].Chin J Traumatol,2008,11(5):297—300.DOI: 8080/enpdf/201517/1966—6—13.
19 Kamegaya M,Shinohara Y,Kurokawa M,et al.Assessment of stability in children's minimally displaced lateral humeral condyle fracture by magnetic resonance imaging[J].J Pediatr Orthop,1999,19(5):570—572.DOI:01241398—199909000—00002.
20 Temporin K,Namba J,Okamoto M,et al.Diagnostic arthroscopy in the treatment of minimally displaced lateral humeral condyle fractures in children[J].Orthop Traumatol Surg Res,2015,101(5):593—596.DOI:10.1016/j.otsr.2015.04.003.
Role of MRI on Jacob typeⅠlateral humeral condyle fractures in children .
Lin Yudong1,Sun Jun1,2
1Deptartment of Clinical Pediatrics,Anhui Medical University,Hefei 230001 China;2Deptartment of Orthopedics,Anhui Provincial Children’s Hospital,Hefei 230022 China,Corresponding author:Sun Jun,E-mail: sunjun507@aliyun.com
ObjectiveTo explore the stability and choice of treatment in children's Jacob typeⅠlateral humeral condyle fracture by magnetic resonance imaging(MRI).MethodsFrom October 2015 to September 2016,29 children with Jacob typeⅠlateral humeral condyle fractures received MRI plus plaster immobilization and their medical data were collected.The fractures were classified into groups A(n=34)and B(n=5)by the extent of fracture line on MRI.In group A,the line coursed from lateral metaphysis to growth plate but not through it and cartilage hinge remained intact.In group B,the line crossed growth plate to enter joint space and cartilage hinge was absent.Regular follow–ups were conducted by plain radiograph.Based upon the Dhillon rating,healing of fractures and elbow function were compared.ResultsIn group A,there were nonre-displacement(n=33)and re-displacement(n=1).In group B,non-re-displacement(=2)and re-displacement(n=3).Non-re-displaced cases discontinued plaster immobilization and significantly aggravated redisplaced ones were re-operated.And 2.9%group A and 60%group B underwent re-displacement.Compared to group A,group B re-displaced more significantly(P<0.01)and the prognostic score of group B decreased obviously(P<0.05).ConclusionsPlain radiograph is insufficient for making an accurate decision regarding stability and choice of treatment.And MRI can distinguish potentially unstable fractures.It provides theoretical rationales for treating Jacob typeⅠhumerus lateral condyle fracture in children.
Lateral Humeral Condyle Fracture;Magnetic Resonance Imaging;Therapy;Child
2016—10—28)
(本文编辑:仇 君 王爱莲)
林昱东,孙军.MRI对儿童JacobⅠ型肱骨外髁骨折治疗的应用研究[J].临床小儿外科杂志,2017,16(1):92-97.
10.3969/j.issn.1671-6353.2017.01.022.
Citing this article as:Lin YD,Sun J.Role of MRI in Jacob typeⅠlateral humeral condyle fractures in children[J].J Clin Ped Sur,2017,16(1):92-97.DOI:10.3969/j.issn.1671-6353.2017.01.022.
10.3969/j.issn.1671—6353.2017.01.022
1,安徽医科大学儿科临床学院(安徽省合肥市,230001);2,安徽省儿童医院骨科(安徽省合肥市,230001),通信作者:孙军,E-mail:sunjun507@aliyun.com
结果 A组有33例无再移位,1例再移位明显加重者予手术治疗;B组有2例无再移位,3例再移位明显加重者予手术治疗。A组骨折再移位率为2.9%,B组骨折再移位率为60%,与A组比较,B组骨折经非手术治疗后再移位的发生率明显增加(χ2=15.42,P=0.004 9),且B组骨折预后评分占优率明显降低(χ2=1.125,P=0.013)。结论关于JacobⅠ型肱骨外髁骨折的稳定性与治疗方案,仅依靠X线平片检查结果是不够的,MRI更容易显示儿童JacobⅠ型肱骨外髁骨折的稳定性,这为临床治疗儿童JacobⅠ型肱骨外髁骨折提供了理论依据。

