不同操作通道下腹腔镜经皮腹膜外环扎术治疗儿童鞘膜积液
——两中心950例经验总结
张 殷 王忠荣 潮 敏 范登信 蔡 盈 张贤生 梁朝朝
不同操作通道下腹腔镜经皮腹膜外环扎术治疗儿童鞘膜积液
——两中心950例经验总结
张 殷1王忠荣2潮 敏1范登信1蔡 盈1张贤生3梁朝朝3
目的 总结传统两孔、单部位两孔和单孔三种操作通道下腹腔镜技术经皮腹膜外环扎术治疗儿童各种类型鞘膜积液的临床经验。方法回顾性分析两所专业儿童医疗中心自2013年8月至2015年8月收治的950例不同类型男性儿童鞘膜积液病例资料。年龄4个月至14岁,平均年龄(3.68±2.20)岁。患儿均采用腹腔镜下经皮腹膜外环扎术。依据操作通道的不同分为:传统两孔组387例,单部位两孔组468例,单孔组95例。比较各组患儿手术过程、疗效与并发症情况。结果950例均顺利完成手术,共关闭未闭鞘状突1 383侧。发现对侧隐性鞘状突未闭288例(35.8%)。4例因术中腹腔镜下未发现开放的鞘状突内口,改为经阴囊的睾丸鞘膜翻转手术。三组手术时间无明显差异(χ2=5.76,P=0.07)。术后随访时间中位数为16.5个月(8~32个月)。两医疗中心在并发症方面比较差异无统计学意义(P>0.05)。传统两孔组、单部位两孔组、单孔组分别发现对侧隐性鞘状突未闭122例、148例、18例,发生腹膜后血肿例数分别为4例、2例、0例,术后复发例数分别为4例、4例、2例,术后对侧异时性鞘膜积液分别为0例、0例、2例,脐部切口感染分别为1例、0例、0例。单孔组与其他两组相比,在发现对侧隐性鞘状突未闭和术后对侧异时性鞘膜积液的比例上差异有统计学意义(P<0.05)。记录三组各15例患儿术后6 h疼痛FLACC评分,均在0~2分。随机调查50例患儿术后1年脐部伤口外观情况,单部位两孔组与单孔组术后伤口外观无差别结论腹腔镜经皮腹膜外环扎术治疗各种类型儿童鞘膜积液操作简便,疗效确切。环脐单部位两孔法手术操作较单孔手术更加简便,术后伤口外观优于传统两孔法,并可与单孔手术伤口相媲美。在对侧隐性鞘状突未闭的探查上两孔法较单孔法更有优势。
腹腔镜;睾丸鞘膜积液;外科手术;治疗结果;儿童
儿童鞘膜积液的病因与成人不同,主要是由于存在未闭的鞘状突(patent processus vaginalis,PPV)[1]。传统开放手术需要经腹股沟处做切口,解剖腹股沟管并高位结扎PPV[1]。随着医学科学的飞速发展,腹腔镜下关闭PPV内口成为治疗儿童鞘膜积液的新方案。腹腔镜技术较开放手术的优势在于对精索和输精管损伤更小,伤口更加美观,以及可以发现和处理对侧隐性鞘状突未闭(contralateral patency of the processus vaginalis,cPPV)等[1-2]。2013年8月至2015年8月我们采用不同操作通道下腹腔镜技术经皮腹膜外环扎术(laparoendoscopic percutaneous extraperitoneal closure,LPEC)治疗950例男童各种类型鞘膜积液,包括采用传统两孔、单部位两孔、经脐单孔三种方法,现报告如下。
材料与方法
一、研究对象
2013年8月至2015年8月,两所专业儿童医疗中心共收治鞘膜积液病例950例,年龄4个月至14岁,平均年龄(3.68±2.20)岁。均为男童。左侧330例,右侧475例,双侧145例。其中A中心628例,B中心322例。均以B超检查为确诊依据,诊断为精索鞘膜积液、睾丸鞘膜积液、精索睾丸鞘膜积液和交通性鞘膜积液四种类型。无论术前诊断为哪种类型鞘膜积液,手术均采用腹腔镜经皮腹膜外环扎术(LPEC)。根据腹腔镜套管置入方法的不同将患儿分为三组:传统两孔腹腔镜经皮腹膜外环扎术(两孔组,387例);环脐单部位两孔腹腔镜经皮腹膜外环扎术(单部位两孔组,368例);经脐单孔腹腔镜腹膜外环扎术(单孔组,95例)。
二、手术方法
均采用腹腔镜下经皮腹膜外环扎(LEPC)术。A中心采用磨钝的9号细注射针头为主要穿刺器械(图1A),B中心采用硬膜外穿刺针为主要穿刺器械(图1B),单孔组采用小儿疝钩针(施爱德(厦门)医疗器材有限公司生产)为主要穿刺器械(图1C)。
操作通道的建立:在脐环右侧或下方切口或使用Veress气腹针穿刺进腹,置入套管和5 mm观察镜。传统两孔组在左侧腹直肌外缘穿刺置入另一3 mm套管(图2A);单部位两孔组在脐环内左侧置入另一3 mm套管(图2B);单孔组仅采用观察镜通道单孔操作(图2C)。
传统两孔组和单部位两孔组:经磨钝的9号注射针头或硬膜外针穿入4—0涤纶编织线线圈,线圈内套入4号或7号不可吸收缝线(图1A,1B)。带线针在内环口体表投影处刺入,自内环口内侧半圈紧贴腹膜,经腹壁下静脉外侧、输精管和精索血管表面后穿破腹膜,将不可吸收缝线一端留于腹腔(图3A)。再将穿刺针退至腹膜外,不退出皮肤,绕内环口外侧半圈紧贴腹膜穿行,在原刺破腹膜处穿出(图3B),使用操作钳将黑色丝线穿入涤纶线圈,收紧涤纶线圈退出皮肤外并带出腹腔内的结扎线(图3C),收紧丝线两端结扎,埋线于皮下(图2)。
单孔组:用疝钩针夹4号或7号不可吸收线在内环口体表投影处穿刺(图1C),在输精管和精索处通过注水阀注入少量生理盐水帮助穿刺内侧半圈(图4A),松开钩针用目镜辅助将丝线留于腹腔内,再注水辅助下绕行外侧半圈(图4B),直接使用单钩疝针夹住丝线带出皮外并打结(图4C),埋线于皮下。
鞘膜囊内积液的处理:在撤出腹腔镜并缝闭脐部切口后,用10 mL注射器抽尽鞘膜囊内积液。
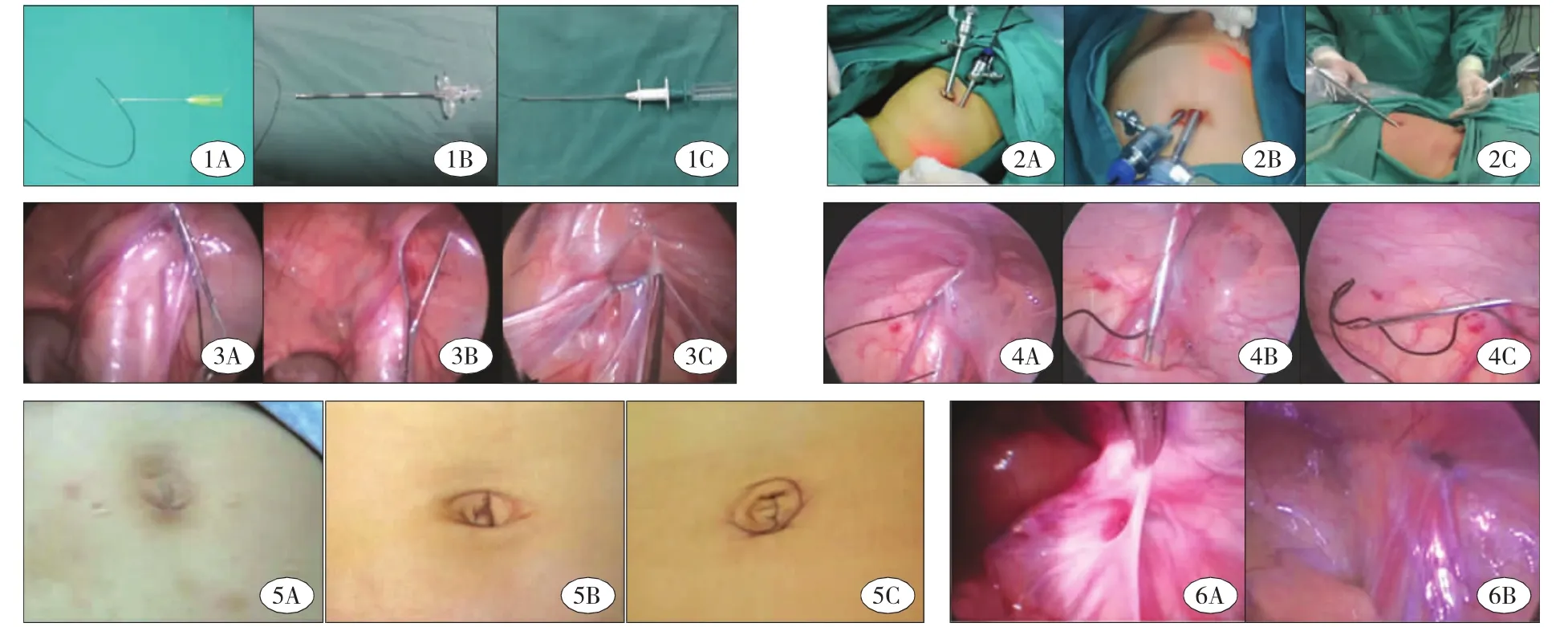
图1 3种穿刺器械。A:A中心采用磨钝的9号注射器针头;B:B中心采用的硬膜外穿刺针;C:单孔组采用的小儿疝针。图2 三组操作通道位置。A:传统两孔组,B:单部位两孔组,C:单孔组。图3 传统两孔组和单部位两孔组套线方法。A:穿刺内侧半圈,B:穿刺外侧半圈,操作钳将黑色丝线穿入涤纶线圈;C:收紧涤纶线圈退出皮肤外并带出腹腔内的结扎线。图4 单孔组疝针穿刺方法。A:注水穿刺内侧半圈后将丝线留在腹腔内,B:注水穿刺外侧半圈,C:钩针钩线带出体外。图5 三组术后伤口照片。A:传统两孔组,B:单部位两孔组,C:单孔组。图6 残留PPV。A:单孔组1例对侧异时性鞘膜积液病例再手术时操作钳辅助下发现前次手术未发现的cPPV;B:1例复发病例再手术探查发现结扎线松脱后残留PPV。Fig.1 Three puncture devices; Fig.2 Position of operation access for three approaches; Fig.3 LEPC technique between conventional two-port approach and single-site two-port approach; Fig.4 Puncture technique by hernia needle for single-port approach; Fig.5 Photos of postoperative wound of three approaches; Fig.6 Residual PPV
三、观察项目
通过门诊和电话随访,收集两个中心三组患儿的临床资料、并发症等情况。在麻醉医生帮助下,三组中各随机抽取15例在术后6 h进行疼痛FLACC评分,了解疼痛情况。门诊随机抽取50例患儿术后1年脐部切口外观照片,交由3位专业医生辨认,评估切口外观情况。
四、统计学处理
采用SPSS19.0软件进行统计学分析,两组计量资料比较采用t检验,三组计量资料比较采用单因素方差分析。计数资料或率的比较用χ2检验。P<0.05为差异有统计学意义。
结果
随访时间的中位数为16.5个月(8~32个月)。两中心临床资料比较见表1。三组病例病变侧别情况见表2。三组临床资料和并发症情况比较见表3。A、B两中心在并发症方面比较均无显著差异。除4例(0.4%)因术中腹腔镜下未发现PPV而改为经阴囊的鞘膜翻转手术以外,其余946例(99.6%)患儿均在腹腔镜下发现PPV,并在腹腔镜下完成手术。术中共发现对侧隐性鞘状突未闭(cPPV)288例(35.8%)。三组手术时间无明显差异(χ2=5.76,P=0.07)。单孔组与另外两组比较,在发现对侧隐性鞘状突未闭(cPPV)和术后对侧异时性鞘膜积液的比例上存在差异,有统计学意义(P=0.01)。三组各有15例在术后6 h进行了疼痛FLACC评分,均在0~2分。由3位医生检查门诊随机抽样的50例患儿术后1年脐部伤口外观照片(图5 m,5 n,5 o),其中单孔组和单部位两孔组的脐部伤口外观相近,几乎无法分辨。
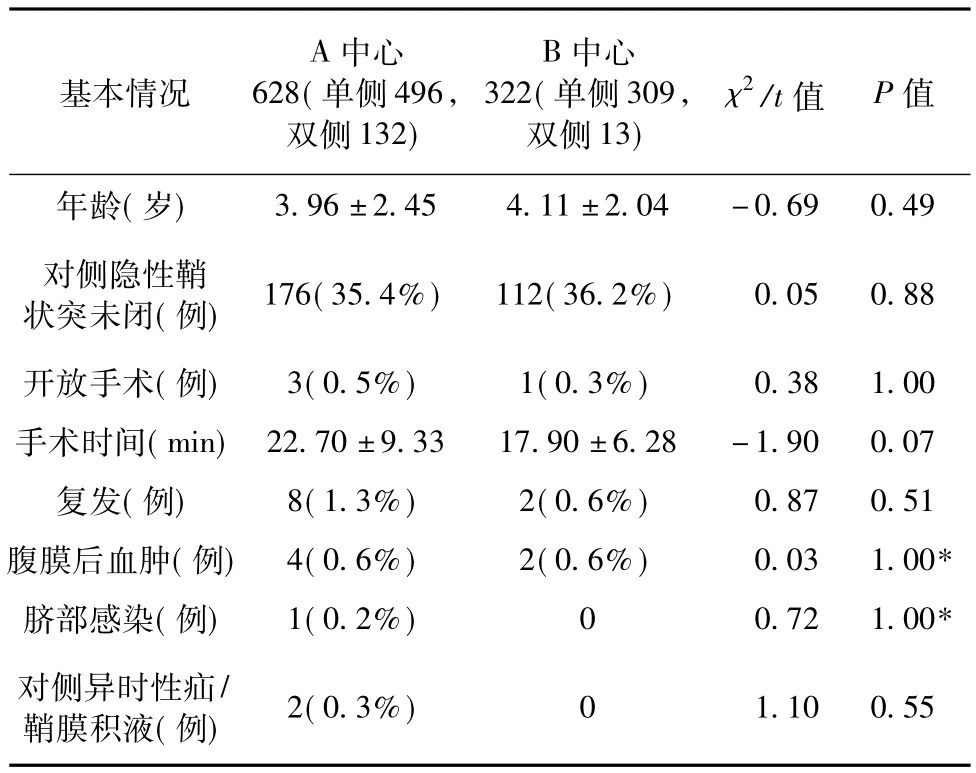
表1 两医疗中心患儿临床资料对比Table 1 Comparison of Clinical Data of Patients between Two Centers
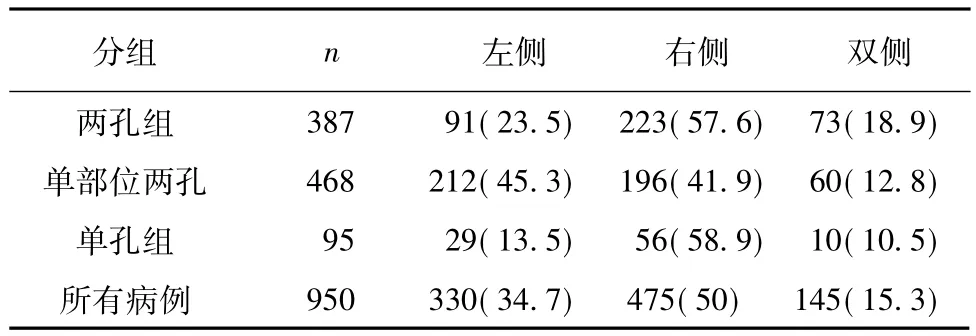
表2 三组病例病变侧别情况[n(%)]Table 2 Affected sides of Three Groups[n(%)]
单孔组有2例对侧出现异时性鞘膜积液,经过再次环脐单部位两孔法腹腔镜手术证实对侧存在上次手术时未处理的PPV(图6A)。共有10例出现复发(1.05%),三组之间无明显差异。有5例进行了再次手术治疗,术中证实为结扎线松脱,造成鞘状突关闭不全(图6B)。其他5例仍在观察随访中,其中2例进行了经阴囊穿刺抽液治疗,目前仍未复诊。
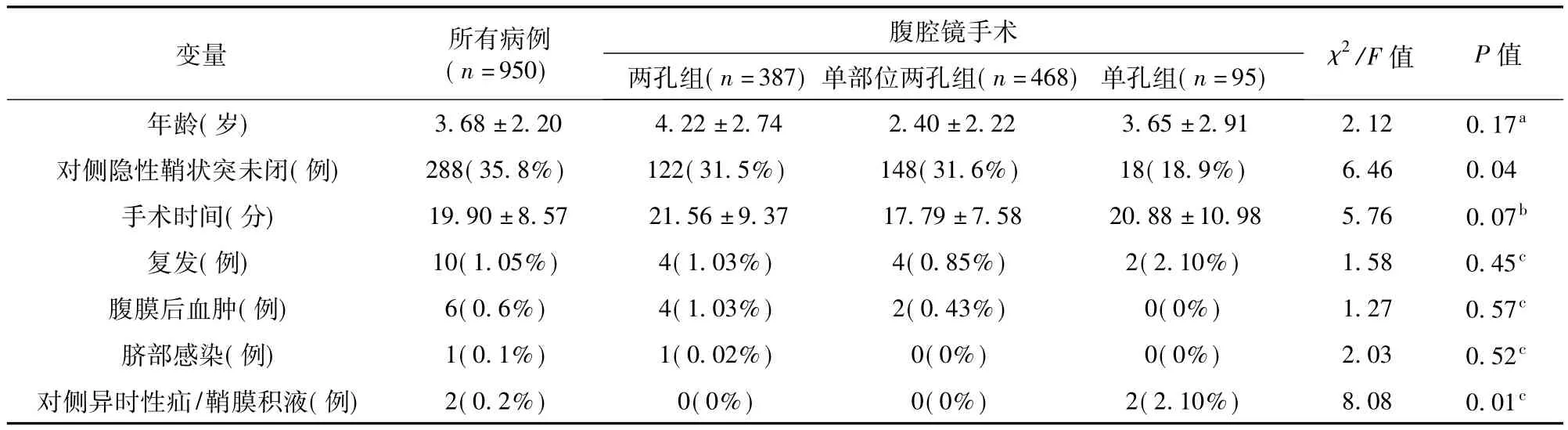
表3 三组患儿一般资料对比Table 3 Comparison of General Data of Patients between Three Approaches
讨论
相对于成人鞘膜积液病因的不同,持续开放的鞘状突管(PPV)是儿童鞘膜积液的共同病因,约有60%的婴儿会出现,而在成人则可能是鞘膜囊内分泌的原因[3-4]。所以,儿童鞘膜积液的手术方法也与成人不同,关闭开放的PPV即可起到良好的效果。囊肿内积液可穿刺排出或打开放液,亦可不做处理。不必行鞘膜翻转或鞘膜切除术[5]。作为鞘状突不断变化的结果,Naji H[6]等报道在年龄1岁以下的婴儿中约有89%的PPV会自然闭合。目前,尚没有文献说明儿童鞘膜积液需要手术的确切时间。通常,如果儿童鞘膜积液持续存在超过12~24个月,则需要外科干预[1]。但如果张力较高,可能影响睾丸血液循环,手术治疗不受年龄限制[4]。
采用腹腔镜手术治疗鞘膜积液主要归功于腹腔镜手术修补儿童腹股沟疝的成熟与推广。腹腔镜手术治疗鞘状突未闭的外科原则是解剖上闭合持续开放的PPV[7],这与儿童腹股沟疝的治疗是一致的,其可行性与安全性已在各中心的一些研究中证实[8-10]。虽然以往有人认为仅交通性鞘膜积液才可以采用腹腔镜手术方式,但在我们的研究中腹腔镜下99.6%的患儿在内环口处可发现开放的PPV,进行单纯的PPV环扎治疗后取得了理想的效果。仅4例(0.4%)患儿经腹腔镜探查确实未发现开放的PPV内口,而改为经阴囊的睾丸鞘膜翻转手术,整个操作过程的创伤明显低于传统经腹股沟探查手术。我们认为鞘膜积液与腹股沟斜疝相比,其PPV内口小且光滑,输精管清楚,没有增厚的腹膜和瘢痕组织,更加适合腹腔镜手术。
Takehara H[11]等自1995年开始采用腹腔镜下经皮腹膜外内环结扎术(laparoscopic percutaneous extraperitoneal closure,LPEC)治疗儿童腹股沟疝并取得了成功。此后许多的LPEC改进技术被不断报道,其不同之处在于使用各种LPEC操作设备,如自制疝针、Endoclose针、GraNee针、Reverdin骨穿缝合针、皮下注射针、普通缝合针、硬膜外针等作为缝合器具,或者采用一体式目镜和操作钳设备[12-14]。我们在经过多种方法尝试后总结经验认为采用可注水的小儿疝钩针的优点在于使用单孔操作通道即可完成手术,而采用磨钝的9号注射器针头和硬膜外针的方法完成两孔法LEPC手术也具有以下优点:①相比各种专门的一次性疝针,我们的材料简便易得、性价比高,可以应用于大量日间手术;②穿刺口小,较各种疝针更加美观;③握针轻巧灵活,方便分离,同样可以进行注水等操作。有学者认为腹膜后血肿与穿刺针过于锐利有关,而本研究使用的针(尖)头相对不锐利,故认为造成血肿的原因主要和手术操作熟练程度有关,而与针的粗细无关。本组腹膜后血肿共6例(0.6%),均出现在手术的学习曲线早期。我们认为当使用较细的穿刺针刺破血管时损伤相对较小,出血容易自行停止。而采用注射器针和硬膜外针的不足就是需要另一把操作钳的辅助才能完成手术。但是有一把辅助操作钳的优势也毋庸置疑:①可以更快、更确切的完成腹膜内缝合,并减少精索、输精管损伤。虽然使用特制疝针通过注水也可以完成缝合,但没有操作钳的辅助,穿刺仍然较困难;②对cPPV的探查,许多情况下由于有一腹膜褶遮盖了cPPV,往往需要操作钳牵拉显露后方可发现。本研究中单孔组的对侧隐性鞘状突发现率仅18.9%,与两孔组和单部位组比较差异有显著统计学意义(P<0.01),这说明了探查cPPV时操作钳的重要性。国外也有报道采用特殊镜头与操作钳的一体镜,但使用成本高,无法满足大量日间手术病人的需要[14];③操作钳牵拉内环口可以检查环扎的可靠性,降低复发率,这是单孔手术无法做到的。
如何降低术后复发率是临床需要面对的主要问题。最常见的复发原因有学习曲线早期、环扎不确切、结扎线松脱和采用了可吸收的结扎线等[15-16]。本组术后复发共10例(1.1%),单孔组复发率达2.1%,且复发并不全部出现在医生学习曲线早期,有部分复发病例出现在有丰富经验的医生中。复发病例中有5例进行了再次手术,术中均可以见到一个PPV缝闭不全留下的残余孔洞,所以我们认为术后复发主要与PPV缝闭不全有关,即使经验丰富的医生也可能有各种原因造成其结扎不确切。对此,我们做了改进:①缝合和结扎紧贴腹膜进行,减少因为结扎过多皮下组织造成的结扎线松脱;②对年龄较大的儿童采用较粗的7号丝线结扎,增加线结的确实性;③结扎完毕后用操作钳检验结扎的可靠性,对有疑虑的病例进行双扎;④对于单孔手术,我们认为最佳的降低复发率的方法就是进行双扎;⑤对于单部位双孔道,戳孔要确切选口,保证所插入操作钳的方便灵活使用,避免因两孔口距离太近致镜钳相碰造成操作不便。
对侧隐性鞘状突未闭(cPPV)的处理仍然存在争议[16]。曾有报道cPPV不经处理,其出现疝或鞘膜积液的几率为3%~30%[17]。本研究中单孔组有2例出现术后对侧异时性疝和鞘膜积液,与其他两组比较,差异有显著统计学意义(P<0.01)。所以什么样的cPPV需要处理和怎么样处理能将副损伤降到最低是目前主要争议的问题。因为尚没有确切证据说明哪些cPPV是确实需要外科干预的。我们的经验是对于所有可发现的cPPV都进行处理。对直径大于2 mm的cPPV我们采取环扎治疗,对直径小于2 mm的cPPV我们直接用操作钳将cPPV开口处腹膜牵拉扯破,造成一个环形创面。通过对复发病例再手术时的观察可以发现,这样处理过的腹膜已经愈合成一个整体,cPPV消失。
对于操作通道的不同,目前多数文献报道疝和鞘膜积液的腹腔镜治疗趋于向单孔、单切口腹腔镜技术的发展[1-2,12-13]。但是本研究结果显示环脐单部位两孔方法更为适合腹腔镜治疗儿童鞘膜积液。从手术操作上看,单部位两孔法与传统两孔法在操作难度和疗效上无明显差别;从手术创伤上看,单部位两孔组在术后6 h的疼痛FLACC评分与单孔组均不超过2分,也没有出现因为多一个套管引起穿刺损伤的不良事件。在伤口外观上,术后1年左右已经基本无法分辨单部位两孔组和单孔组脐部伤口的差别。对于一些单孔双通道的手术方法,即在脐部一个切口内置入目镜通道和一把操作器械进行手术,我们认为其操作难度大于单部位两孔方法,而实际伤口外观较单部位两孔法并没有优势。
综上所述,我们认为LPEC治疗儿童鞘膜积液安全、有效、操作简便,其中环脐单部位两孔方法的疗效与传统两孔法相同,而操作的可行性、安全性较单孔法高,美观效果也不亚于单孔法。本研究不足之处在于成人鞘膜积液为鞘膜囊内分泌的可能大,腹腔镜手术未处理的鞘膜囊是否会在今后再次形成非交通性鞘膜积液,需要长期随访研究证实。
1 Peng Y,Li C,Lin W,et al.Application of a Laparoscopic,Single-port,Double-needle Technique for Pediatric Hydroceles With Multiple Peritoneal Folds:A Trial From a Singlecenter 5—Year Experience[J].Urology,2015,85(6):1466—70.DOI:10.1016/j.urology.2015.01.053.
2 Wang Z,Xu L,Chen Z,et al.Modified single-port minilaparoscopic extraperitoneal repair for pediatric hydrocele:a single-center experience with 279 surgeries[J].World J Urol,2014,32(6):1613—1618.DOI:10.1007/s00345—014—1259—8.
3 Palmer LS,Rastinehad A.Incidence and concurrent laparoscopic repair of intra-abdominal testis and contralateral pa-tent processus vaginalis[J].J Urol,2008,72(2):297—299.DOI:10.1016/j.urology.2007.12.099.
4 杨晓东,吴杨,向波,等.腹腔镜辅助下鞘状突高位结扎术治疗儿童鞘膜积液327例[J].临床小儿外科杂志,2015,14(03):223—225.DOI:10.3969/j.issn.1671—6353.2015.03.017.Yang XD,Wu Y,Xiang B,et al.10 years experience of children hydrocele treatment by laparoscopic high ligation of vaginal process[J].J Clin Ped Sur,2015,14(03):223—225 DOI:10.3969/j.issn.1671—6353.2015.03.017.
5 黄澄如.实用小儿泌尿外科学[M].第6版,北京:人民卫生出版社,2006:394—397.Hang CR,eds.Practical Pediatric Urology[M].6th ed.Beijing:People's Medical Publishing House,2006;394—397.
6 Naji H,Ingolfsson I,Isacson D,et al.Decision making in the management of hydroceles in infants and children[J].Eur J Pediatr,2012,171(5):807—810.DOI:10.1007/s00431—011—1628—x.
7 Koivusalo AI,Korpela R,Wirtavuori K,et al.A single-blinded,randomized comparison of laparoscopic versus open hernia repair in children[J].Pediatrics,2009,123(1):332—337.DOI:10.1542/peds.2007—3752.
8 Chan KL,Hui WC,Tam PKH.Prospective randomized singlecenter,single-blind comparison of laparoscopic vs open repair of pediatric inguinal hernia[J].Surg Endosc,2005,19 (7):927—932.DOI:10.1007/s00464—004—8224—3.
9 陈宏,毕允力,陆良生,等.单切口腹腔镜辅助腹膜外鞘状突未闭结扎术的学习曲线[J].临床小儿外科杂志,2016,15(04):332—335.DOI:10.3969/j.issn.1671—6353.2016.04.006.Chen H,Bi YL,Lu LS,et al.Learning curve of single-incision laparoscopic repair for inguinal hernia and hydrocele in children[J].J Clin Ped Sur,2016,15(04):332—335.DOI: 10.3969/j.issn.1671—6353.2016.04.006.
10 Chan KL,Chan HY,Tam PK.Towards a near-zero recurrence rate in laparoscopic inguinal hernia repair for pediatric patients of all ages[J].J Pediatr Surg,2007,42(12): 1993—1997.DOI:10.1016/j.jpedsurg.2007.08.014.
11 Takehara H,Yakabe S,Kameoka K.Laparoscopic percutaneous extraperitoneal closure for inguinal hernia in children:clinieal outcome of 972 repairs done in 3 pediatric surgiealinstitutions[J].J Pediatr Surg,2006,41(12):1999—2003.DOI:10.1016/j.jpedsurg.2006.08.032.
12 李索林,刘琳,杨晓锋.腹腔镜技术诊治小儿腹股沟斜疝的现状与评价[J].中华小儿外科杂志.2014,35(6): 406—409.DOI:10.3760/cma.j.issn.0253—3006.2014.06.002.
Li SL,Liu L,Yang XF.Present status and evaluation of laparoscopy in the diagnosis and treatment of inguinal hernia in children[J].Chin J Pediatr Surg,2014,35(6): 406—409.DOI:10.3760/cma.j.issn.0253—3006.2014.06.002.
13 Liu W,Wu R,Du G.Single-port laparoscopic extraperitoneal repair of pediatric inguinal hernias and hydroceles by using modified Kirschner pin:a novel technique[J].Hernia,2014,18(3):345—349.DOI:10.1007/s10029—013—1181—1189.
14 Yilmaz E,Afsarlar CE,Senel E,et al.A novel technique for laparoscopic inguinal hernia repair in children:single-port laparoscopic percutaneous extraperitoneal closure assisted by an optical forceps[J].PediatrSurgInt,2015,31(7):639—646.DOI:10.1007/s00383—015—3722—z.
15 SarangaBharathi R,Arora M,Baskaran V.Minimal access surgery of pediatric inguinal hernias:a review[J].SurgEndosc,2008,22(8):1751—1762.DOI:10.1007/s00464—008—9846—7.
16 Montupet P,Esposito C.Fifteen years experience in laparoscopic inguinal hernia repair in pediatric patients.Results and considerations on a debated procedure[J].Surg Endosc,2011,25(2):450—453.DOI:10.1007/s00464—010—1188—1186.
17 Wulkan ML,Wiener ES,VanBalen N,et al.Laparoscopy through the open ipsilateral sac to evaluate presence of contralateral hernia[J].J Pediatr Surg,1996,31(8):1174–1177.DOI:10.1016/S0022—3468(96)90112—8.
Laparoendoscopic percutaneous extraperitoneal closure using different approaches for various types of hydroceles in children.
Zhang Yin1,Wang Zhongrong2,Chao Min1,Fan Dengxin,Cai Ying,Zhang Xiundong,Liang Chuozhao.
1,Department of Urology,Anhui Provincial Children's Hospital,Hefei,Anhui 230051 China;2,Department of Pediatric Surgery,Anhui Provincial Hospital,Anhui Medical University,Hefei 230001 China;3,Department of Urology,First Affiliated Hospital,Anhui Medical University,Hefei 230022,China,Corresponding author:Wang Zhongrong,E-mail:wangzr1950@126.com
ObjectiveTo sum up the experiences of different approaches of conventional two-port surgery,transumbilical single-site two-port surgery and single-site surgery of laparoendoscopic percutaneous extra-peritoneal closure(LPEC)for various typeshydroceles in children.MethodsAt two children's medical centers from August 2013 to August 2015,retrospective analyses were conducted for 950 boys with a mean age of 3.68±2.20(1/3~14)years.They underwent LPEC by the following three approaches:conventional twoport surgery group(n=387),single-site two-port surgery group(n=468)and single-site surgery group(n =95).Statistical analyses were conducted for clinical data and complications.ResultsAmong 950 success-fully operated cases,1383 sides of patent processus vaginalis(PPV)were closed.And 288 cases(35.8%) had potential contralateral patent processus vaginalis(cPPV).Four patients with their internal rings closed during exploration were converted into scrotum incision procedure.No significant difference existed in operative duration among three groups(χ2=5.76,P=0.07).The median follow-up period was 16.5(8~32) months.No significant differences existed in clinical data and complications between two centers(P>0.05).In conventional two-port,single-site two-port and single-site surgery groups,cPPV were found in 122,148 and 18 cases while retroperitoneal hematoma(RH)in 4,2 and 0 cases,recurrences in 4,4 and 2 cases,contralateral metachronous hernia or hydroceles in 0,0 and 2 cases,postoperative umbilical infection in 1,0 and 0 case respectively.Significant differences existed between single-site and other two groups in cPPVs and contralateral metachronous hydroceles(P<0.05).FLACC pain scores after 6-hour surgery were recorded and all scores were 0—2 points.A random survey of umbilical incision in 50 patients after 1—year surgery showed no significant difference between single-site and single-site two-port surgical groups.ConclusionsLPEC is safe,feasible and effective in the treatment for pediatric hydroceles.Transumbilical single-site two-port surgery is more convenient.It offers the same incision cosmetics as single-site surgery,but superior to exploration of cPPV.
Laparoscopes;Testicular Hydrocele;Surgical Procedures,Operative;Treatment Outcome; Child
2016—10—17)
(本文编辑:仇 君 王爱莲)
张殷,王忠荣,潮敏,等.不同操作通道下腹腔镜经皮腹膜外环扎术治疗儿童鞘膜积液——两中心950例经验总结[J].临床小儿外科杂志,2017,16 (1):54-59.
10.3969/j.issn.1671—6353.2017.01.013.
Citing this article as:Zhang Y,Wang ZR,Chao M,et al.Laparoendoscopic percutaneous extraperitoneal closure using different approaches for various types of hydroceles in children.J Clin Ped Sur,2017,16(1):54-59.DOI:10.3969/j.issn.1671—6353.2017.01.013.
10.3969/j.issn.1671—6353.2017.01.013
安徽省高等学校省级质量工程项目(2014xnzx02);安徽省儿童医院新技术项目课题(20140401)
1,安徽省儿童医院泌尿外科(安徽省合肥市,230051);2,安徽省立医院小儿外科(安徽省合肥市,230001);3,安徽医科大学第一附属医院泌尿外科(安徽省合肥市,230001),通信作者:王忠荣,E-mail:wangzr1950@126.com

