1型糖尿病患者Th17细胞比例及其相关细胞因子表达水平的变化
赵成玉,黄香丽,李占全,崔 森
·论著·
1型糖尿病患者Th17细胞比例及其相关细胞因子表达水平的变化
赵成玉*,黄香丽,李占全,崔 森
目的 探讨1型糖尿病患者辅助性T细胞17(Th17细胞)比例及其相关细胞因子表达水平的变化。方法 选取2012年1月—2014年10月在青海大学附属医院住院且符合纳入标准的1型糖尿病患者20例(1型糖尿病组)、2型糖尿病患者21例(2型糖尿病组),并选取同期本院体检健康者22例作为对照组。采用流式细胞仪检测外周血Th17细胞比例,采用ELISA法检测血浆白介素(IL)-17A、IL-23、IL-6、IL-1β水平。比较3组受试者一般资料〔体质指数(BMI)、年龄、收缩压(SBP)、舒张压(DBP)、球蛋白(GLB)、白细胞计数(WBC)、丙氨酸氨基转移酶(ALT)、天冬氨酸氨基转移酶(AST)、尿素氮(BUN)、肌酐(Cr)、总胆固醇(TC)、三酰甘油(TG)、空腹血糖(FBG)〕,2型糖尿病组、1型糖尿病组患者临床指标〔尿酮、空腹C肽(FCP)、空腹胰岛素(FINS)、糖化血红蛋白(HbA1c)、胰岛素抗体(INS-Ab)、谷氨酸脱羧酶抗体(GAD-Ab)、病程〕,3组受试者Th17细胞比例、IL-17A水平、IL-23水平、IL-6水平、IL-1β水平;分析3组受试者Th17细胞比例和IL-17A水平、IL-23水平、IL-6水平、IL-1β水平的相关性,并采用多元线性回归分析分析Th17细胞比例、IL-17A水平、IL-23水平、IL-6水平、IL-1β水平与一般资料和临床指标的关系。结果 2型糖尿病组患者BMI、FBG水平高于对照组,SBP低于对照组(P<0.05);1型糖尿病组患者BMI、SBP、DBP、Cr水平、TC水平低于2型糖尿病组、对照组,FBG水平高于2型糖尿病组、对照组(P<0.05);1型糖尿病组患者TG水平低于2型糖尿病组(P<0.05)。1型糖尿病组患者HbA1c、INS-Ab、GAD-Ab水平高于2型糖尿病组,尿酮、FCP、FINS水平低于2型糖尿病组(P<0.05)。3组受试者IL-6水平比较,差异无统计学意义(P0.05);2型糖尿病组患者Th17细胞比例、IL-17A水平高于对照组(P<0.05);1型糖尿病组患者Th17细胞比例、IL-17A水平、IL-23水平、IL-1β水平高于2型糖尿病组、对照组(P<0.05)。1型糖尿病组患者Th17细胞比例与IL-17A水平、IL-23水平、IL-6水平呈正相关(r值分别为0.813、0.912、0.862,P<0.001)。2型糖尿病组患者Th17细胞比例与IL-17A水平呈正相关(r=0.637,P<0.05)。多元线性回归分析结果显示,Th17细胞比例与INS-Ab水平有线性回归关系(B=0.121,SE=0.085,t=2.862,P=0.007);IL-17A水平与INS-Ab水平有线性回归关系(B=0.315,SE=0.042,t=3.696,P=0.001);IL-23水平与GAD-Ab水平有线性回归关系(B=20.115,SE=0.519,t=3.403,P=0.002);IL-6水平与GAD-Ab水平有线性回归关系(B=1.451,SE=0.478,t=3.032,P=0.004);IL-1β水平与年龄有线性回归关系(B=-0.037,SE=0.013,t=-2.878,P=0.006)。结论 1型糖尿病患者外周血Th17细胞比例、IL-17A水平、IL-23水平、IL-1β水平较2型糖尿病患者和健康者均升高,且外周血Th17细胞比例与IL-17A水平、IL-23水平、IL-6水平呈正相关。
糖尿病,1型;Th17细胞;细胞因子类
赵成玉,黄香丽,李占全,等.1型糖尿病患者Th17细胞比例及其相关细胞因子表达水平的变化[J].中国全科医学,2017,20(9):1061-1066.[www.chinagp.net]
ZHAO C Y,HUANG X L,LI Z Q,et al.Ratio of Th17 cells and the changes of expression levels of its related cytokines in patients with type 1 diabetes mellitus[J].Chinese General Practice,2017,20(9):1061-1066.
1型糖尿病是T细胞介导的器官特异性自身免疫性疾病。CD4+T细胞亚群中辅助性T细胞17(Th17细胞)参与多种自身免疫性疾病的发生,在白介素(IL)-1和IL-6诱导初始CD4+T细胞向Th17细胞分化,IL-23维持Th17细胞的稳定。动物实验及临床研究均发现,Th17细胞可能与1型糖尿病的发生有关[1]。本研究通过检测1型糖尿病患者外周血Th17细胞比例及其相关细胞因子的表达情况,旨在对Th17细胞比例及其相关细胞因子与1型糖尿病的发病机制进行初步研究,同时对糖尿病的分型诊断提供可能的检测指标。
1 对象与方法
1.1 糖尿病患者纳入与排除标准 纳入标准:(1)1型糖尿病、2型糖尿病患者均符合WHO 1998年制定的相关标准[2];(2)受试者均自愿参加本研究,并签署知情同意书。排除标准:(1)急、慢性感染者;(2)肝、肾功能异常者;(3)甲状腺功能亢进症或其他内分泌疾病者;(4)自身免疫性疾病者;(5)近期使用影响免疫反应的药物者;(6)恶性肿瘤者;(7)妊娠期。
本研究背景:
国际糖尿病联盟报道,2011年糖尿病的全球患病人数已达3.66亿,尽管大部分为2型糖尿病,1型糖尿病所占比例较少,但1型糖尿病为儿童及青少年最常见的内分泌疾病,且近年来全球患病率迅速增长,严重影响人类的健康,因此明确发病机制、进行有效的早期干预刻不容缓。
1.2 研究对象 选取2012年1月—2014年10月在青海大学附属医院住院且符合纳入标准的1型糖尿病患者20例(1型糖尿病组)、2型糖尿病患者21例(2型糖尿病组),并选取同期本院体检健康者22例作为对照组。1型糖尿病组患者中男14例,女6例。2型糖尿病组患者中男17例,女4例。对照组受试者中男15例,女7例。
1.3 方法
1.3.1 采用流式细胞仪检测外周血Th17细胞比例 采集3组受试者空腹静脉血5 ml于肝素钠抗凝管中,全血至聚蔗糖(Ficoll)密度梯度离心机中,600×g离心7 min,分离外周血单个核细胞;取500 μl外周血单个核细胞至12孔板中,加入等体积RPMI-1640培养液至培养孔中混匀,加离子霉素1 μg、佛波酯200 ng至培养孔中混匀后置于37 ℃ 5% CO2细胞培养箱培养;1 h后再加入莫能霉素2 μg混匀后继续置于37 ℃ 5% CO2细胞培养箱培养3 h。加入PBS 1 ml混匀后,600×g离心7 min,弃上清液,标记胞外抗体(后均避光操作):对照管中加入异硫氰酸荧光素(FITC)标记的鼠抗人IgG抗体1.5 μl,藻红蛋白-花青素-5复合物(PE-cy5)标记的鼠抗人IgG抗体1.5 μl;测定管加入FITC标记的鼠抗人CD8单抗3 μl,PE-cy5标记的鼠抗人CD3单抗1.5 μl,涡旋细胞后避光孵育30 min;PBS 2 ml洗涤2次,加4%多聚甲醛500 μl室温固定10 min固定表面抗体。PBS 2 ml洗涤2次,加0.1% Saponin缓冲液2 ml破膜,涡旋细胞后600×g离心7 min,弃上清液,留0.1% Saponin缓冲液200 μl悬浮细胞,标记胞内抗体:分别加藻红蛋白(PE)标记的鼠抗人IgG抗体1.5 μl,和PE标记的抗人IL-17A 3 μl,涡旋细胞后避光孵育30 min;加0.1% Saponin缓冲液2 ml,涡旋细胞后以600×g离心7 min;弃上清液,加PBS 500 μl,涡旋细胞后过滤;采用COMLTER Epics XL流式细胞仪检测Th17细胞比例。
1.3.2 采用ELISA法检测血浆IL-17A、IL-23、IL-6、IL-1β水平 采集3组空腹静脉血5 ml于肝素钠抗凝管中,按人IL-17A、IL-1β、IL-6、IL-23 ELISA试剂盒说明书进行操作(试剂盒均购自eBioscience公司)测定标准品及样本450 nm处光密度(OD)值,根据标准曲线计算血浆IL-17A、IL-23、IL-6、IL-1β水平。
1.4 观察指标 比较3组受试者一般资料〔体质指数(BMI)、年龄、收缩压(SBP)、舒张压(DBP)、球蛋白(GLB)、白细胞计数(WBC)、丙氨酸氨基转移酶(ALT)、天冬氨酸氨基转移酶(AST)、尿素氮(BUN)、肌酐(Cr)、总胆固醇(TC)、三酰甘油(TG)、空腹血糖(FBG)〕,1型糖尿病组、2型糖尿病组患者临床指标〔尿酮、空腹C肽(FCP)、空腹胰岛素(FINS)、糖化血红蛋白(HbA1c)、胰岛素抗体(INS-Ab)、谷氨酸脱羧酶抗体(GAD-Ab)、病程〕,3组受试者Th17细胞比例、IL-17A水平、IL-23水平、IL-6水平、IL-1β水平;分析3组受试者Th17细胞比例与IL-17A水平、IL-23水平、IL-6水平、IL-1β水平的相关性,并采用多元线性回归分析分析Th17细胞比例、IL-17A水平、IL-23水平、IL-6水平、IL-1β水平与一般资料和临床指标的关系。
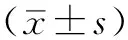
2 结果
2.1 3组受试者一般资料比较 3组受试者GLB水平、WBC、ALT水平、AST水平、BUN水平比较,差异无统计学意义(P0.05);3组受试者BMI、年龄、SBP、DBP、Cr水平、TC水平、TG水平、FBG水平比较,差异有统计学意义(P<0.05);其中2型糖尿病组患者BMI、FBG水平高于对照组,SBP低于对照组,差异有统计学意义(P<0.05);1型糖尿病组患者BMI、SBP、DBP、Cr水平、TC水平低于2型糖尿病组、对照组,FBG水平高于2型糖尿病组、对照组,差异有统计学意义(P<0.05);1型糖尿病组患者TG水平低于2型糖尿病组,差异有统计学意义(P<0.05,见表1)。
2.2 2型糖尿病组、1型糖尿病组患者临床指标比较 1型糖尿病组患者HbA1c、INS-Ab、GAD-Ab水平高于2型糖尿病组,尿酮、FCP、FINS水平低于2型糖尿病组,差异有统计学意义(P<0.05);两组患者病程比较,差异无统计学意义(P0.05,见表2)。
2.3 3组受试者Th17细胞比例、IL-17A水平、IL-23水平、IL-1β水平、IL-6水平比较 3组受试者IL-6水平比较,差异无统计学意义(P0.05);3组受试者Th17细胞比例、IL-17A水平、IL-23水平、IL-1β水平比较,差异有统计学意义(P<0.05);其中2型糖尿病组患者Th17细胞比例、IL-17A水平高于对照组,差异有统计学意义(P<0.05);1型糖尿病组患者Th17细胞比例、IL-17A水平、IL-23水平、IL-1β水平高于2型糖尿病组、对照组,差异有统计学意义(P<0.05,见表3)。
2.4 3组受试者Th17细胞比例与IL-17A水平、IL-23水平、IL-6水平、IL-1β水平的相关性分析 1型糖尿病组患者Th17细胞比例与IL-17A水平、IL-23水平、IL-6水平呈正相关(r值分别为0.813、0.912、0.862,P<0.001),与IL-1β水平无直线相关关系(r=0.257,P=0.275)。2型糖尿病组患者Th17细胞比例与IL-17A水平呈正相关(r=0.637,P<0.05),与IL-23水平、IL-6水平、IL-1β水平无直线相关关系(r值分别为0.047、0.052、0.224,P值分别为0.841、0.824、0.330)。对照组受试者Th17细胞比例与IL-17A水平、IL-23水平、IL-6水平、IL-1β水平均无直线相关关系(r值分别为-0.160、-0.057、-0.272、0.226,P值分别为0.478、0.800、0.221、0.312)。
2.5 Th17细胞比例、IL-17A水平、IL-23水平、IL-6水平、IL-1β水平分别与一般资料和临床指标的多元线性回归分析 分别以Th17细胞比例、IL-17A水平、IL-23水平、IL-6水平、IL-1β水平为因变量,以一般资料和临床指标为自变量行多元线性回归分析,结果显示,Th17细胞比例与INS-Ab水平有线性回归关系(B=0.121,SE=0.085,t=2.862,P=0.007);IL-17A水平与INS-Ab水平有线性回归关系(B=0.315,SE=0.042,t=3.696,P=0.001);IL-23水平与GAD-Ab水平有线性回归关系(B=20.115,SE=0.519,t=3.403,P=0.002);IL-6水平与GAD-Ab水平有线性回归关系(B=1.451,SE=0.478,t=3.032,P=0.004);IL-1β水平与年龄有线性回归关系(B=-0.037,SE=0.013,t=-2.878,P=0.006)。

表1 3组受试者一般资料比较
注:BMI=体质指数,SBP=收缩压,DBP=舒张压,GLB=球蛋白,WBC=白细胞计数,ALT=丙氨酸氨基转移酶,AST=天冬氨酸氨基转移酶,BUN=尿素氮,Cr=肌酐,TC=总胆固醇,TG=三酰甘油,FBG=空腹血糖,1 mm Hg=0.133 kPa;与对照组比较,aP<0.05;与2型糖尿病组比较,bP<0.05

表2 两组患者临床指标比较
注:a为u值;FCP=空腹C肽,FINS=空腹胰岛素,HbA1c=糖化血红蛋白,INS-Ab=胰岛素抗体,GAD-Ab=谷氨酸脱羧酶抗体

表3 3组受试者Th17细胞比例、IL-17A水平、IL-23水平、IL-1β水平、IL-6水平比较
注:Th17细胞=辅助性T细胞17,IL=白介素;与对照组比较,aP<0.05;与2型糖尿病组比较,bP<0.05
3 讨论
1型糖尿病为T细胞介导的器官特异性自身免疫性疾病,是遗传易感个体在环境因素影响下导致的辅助性T细胞1(Th1细胞)活动增强、辅助性T细胞2(Th2细胞)活动减弱、胰岛B细胞损害的自身免疫性疾病。胰岛B细胞损伤过程中免疫细胞与细胞因子等炎性递质发挥重要作用[3],主要表现为1型糖尿病患者IL-1β、IL-6、肿瘤坏死因子α(TNF-α)、C反应蛋白(CRP)等炎性因子水平的升高[4-5]。CD4+T细胞亚群中Th17细胞分泌IL-17,IL-1、IL-6可诱导初始CD4+T细胞向Th17细胞分化[6-7],从而抑制调节性T细胞(Treg)的产生[8]。IL-23则可维持Th17细胞的稳定,同时参与自身免疫性疾病的发生、发展。动物模型及1型糖尿病研究发现,Th17细胞比例、IL-17水平可能与1型糖尿病相关[1]。本研究对20例1型糖尿病患者Th17细胞比例、IL-17A水平,以及CD4+T细胞向Th17细胞分化和维持过程中主要的细胞因子IL-23水平、IL-6水平、IL-1β水平进行了研究,并比较其与2型糖尿病、健康者表达水平间的差异,以了解Th17细胞及其相关细胞因子与1型糖尿病的关系。
本研究结果显示,1型糖尿病组患者Th17细胞比例、IL-17A水平、IL-23水平、IL-1β水平高于2型糖尿病组和对照组,同时1型糖尿病组患者Th17细胞比例与IL-17A水平、IL-23水平、IL-6水平呈正相关;多元线性回归分析结果显示,Th17细胞比例、IL-17A水平与INS-Ab水平有线性回归关系,IL-23水平、IL-6水平与GAD-Ab水平有线性回归关系;提示Th17细胞比例及其相关细胞因子可能参与胰岛B细胞的自身免疫反应。动物模型研究显示,NOD小鼠的胰岛炎性病变部位IL-17水平较高,分析血清IL-17水平的升高与NOD小鼠糖尿病恶化有关[9]。研究发现,1型糖尿病患儿活化的外周血单个核细胞和记忆Th细胞中Th17细胞比例上调,IL-17A水平明显升高[10-11]。新发1型糖尿病患者给予胰岛抗原刺激外周血CD4+T细胞后,Th17细胞比例增加,胰岛细胞IL-17RA、IL-17RC表达增加,胰腺引流的淋巴结中Th17细胞比例上调[12]。而Treg功能缺陷、自身抗体阳性的儿童与自身抗体阴性的儿童相比,血浆IL-17水平更高[9]。体外研究发现,IL-17水平升高促进IL-1β、γ干扰素(INF-γ)、TNF-α水平升高而诱导胰岛B细胞凋亡[13]。IL-17水平升高能诱导诱导型一氧化氮合酶的产生,诱导型一氧化氮合酶和线粒体超氧化物歧化酶的增多会导致自由基的产生,从而干扰胰岛B细胞功能并导致其损害[14-15]。1型糖尿病患者Th17细胞比例上调及IL-17水平增加促进胰岛上调应激反应基因和促炎趋化因子(IL-1β、INF-γ、TNF-α)的表达,从而促进胰岛B细胞凋亡[16]。
本研究中2型糖尿病组患者Th17细胞比例、IL-17A水平高于对照组,Th17细胞比例与IL-17A水平呈正相关,提示在2型糖尿病患者机体内存在免疫细胞异常情况。研究发现,肥胖和2型糖尿病存在机体低度系统性炎症,这种炎症可能与胰岛素抵抗和糖尿病并发症的发生有关[17]。2型糖尿病患者外周血单个核细胞持续性及诱导性分泌高水平的IL-6、IL-8、TNF-α、IL-1β[18-19],同时2型糖尿病患者胰岛B细胞中IL-8分泌增加,而抗炎细胞因子IL-10分泌减少[20],通过抑制相关细胞因子可以保护啮齿类动物的胰岛素抵抗[21-22]。在啮齿类肥胖/2型糖尿病模型和2型糖尿病患者中发现促炎性Th细胞发生紊乱,即Th1细胞和Th17细胞增多,而Treg减少[23-24]。T细胞亚群的分布不平衡与肥胖和2型糖尿病的发生有关[24]。因此目前提出2型糖尿病为免疫细胞功能改变所致的慢性炎性疾病[25],Th17细胞可能参与2型糖尿病的发病。
综上所述,1型糖尿病患者外周血Th17细胞比例、IL-17A水平、IL-23水平、IL-1β水平较2型糖尿病患者和健康者均升高,且外周血Th17细胞比例与IL-17A水平、IL-23水平、IL-6水平呈正相关,而Th17细胞比例及细胞因子IL-17水平、IL-23水平的改变可能与胰岛B细胞自身抗体水平升高有关。
作者贡献:赵成玉进行试验设计与实施、资料收集整理、撰写论文并对文章负责;黄香丽进行试验实施、评估、资料收集;李占全进行试验指导及工作协调;崔森进行质量控制及校审。
本文无利益冲突。
本研究不足之处:
本研究对1型糖尿病患者外周血辅助性T细胞17(Th17细胞)比例及其相关细胞因子的变化进行了初步研究,然而仍然存在一定的局限性,如样本量较少,在研究过程中各组年龄存在一定的统计学差异,但检索相关文献时未发现年龄与Th17细胞比例有相关性。
[1]VUKKADAPU S S,BELLI J M,ISHII K,et al.Dynamic interaction between T cell-mediated beta-cell damage and beta-cell repair in the run up to autoimmune diabetes of the NOD mouse[J].Physiol Genomics,2005,21(2):201-211.DOI:10.1152/physiolgenomics.00173.2004.
[2]ALBERTI K G,ZIMMET P Z.Definition,diagnosis and classification of diabetes mellitus and its complications.Part 1:diagnosis and classification of diabetes mellitus provisional report of a WHO consultation[J].Diabet Med,1998,15(7):539-553.DOI:10.1002/(SICI)1096-9136(199807)15:7<539::AID-DIA6683.0.CO;2-S.
[3]RYBA M,MAREK N,HAK L,et al.Anti-TNF rescue CD4+Foxp3+regulatory T cells in patients with type 1 diabetes from effects mediated by TNF[J].Cytokine,2011,55(3):353-361.DOI:10.1016/j.cyto.2011.05.006.
[4]CHASE H P,COOPER S,OSBERG I,et al.Elevated C-reactive protein levels in the development of type 1 diabetes[J].Diabetes,2004,53(10):2569-2573.DOI:org/10.2337/diabetes.53.10.2569.
[5]DOGAN Y,AKARSU S,USTUNDAG B,et al.Serum IL-1beta,IL-2,and IL-6 in insulin-dependent diabetic children[J].Mediators Inflamm,2006(1):59206.DOI:org/10.1155/MI/2006/59206.
[6]LAURENCE A,O′SHEA J J.T(H)-17 differentiation:of mice and men[J].Nat Immunol,2007,8(9):903-905.DOI:10.1038/ni0907-903.
[7]BURGLER S,OUAKED N,BASSIN C,et al.Differentiation and functional analysis of human T(H)17 cells[J].J Allergy Clin Immunol,2009,123(3):588-595.e1-7.DOI:10.1016/j.jaci.2008.12.017.
[8]NEURATH M F,FINOTTO S.IL-6 signaling in autoimmunity,chronic inflammation and inflammation-associated cancer[J].Cytokine Growth Factor Rev,2011,22(2):83-89.DOI:10.1016/j.cytogfr.2011.02.003.
[9]YEUNG W C,AL-SHABEEB A,PANG C N,et al.Children with islet autoimmunity and enterovirus infection demonstrate a distinct cytokine profile[J].Diabetes,2012,61(6):1500-1508.DOI:10.2337/db11-0264.
[10]HONKANEN J,NIEMINEN J K,GAO R,et al.IL-17 immunity in human type 1 diabetes[J].J Immunol,2010,185(3):1959-1967.DOI:10.4049/jimmunol.1000788.
[11]陈小奇,徐焱成,邓浩华,等.辅助性T细胞Th17与1型糖尿病发病的关系[J].中华糖尿病杂志,2011,3(6):472-477.DOI:10.3760/cma.j.issn.1674-5809.2011.06.007. CHEN X Q,XU Y C,DENG H H,et al.Relationship between Th17 cells and type 1 diabetes mellitus[J].Chin J Dlabetes Mellitus,2011,3(6):472-477.DOI:10.3760/cma.j.issn.1674-5809.2011.06.007.
[12]FERRARO A,SOCCI C,STABILINI A,et al.Expansion of Th17 cells and functional defects in T regμlatory cells are key features of the pancreatic lymph nodes in patients with type 1 diabetes[J].Diabetes,2011,60(11):2903-2913.DOI:10.2337/db11-0090.
[13]ARIF S,MOORE F,MARKS K,et al.Peripheral and islet interleukin-17 pathway activation characterizes human autoimmune diabetes and promotes cytokine-mediated beta-cell death[J].Diabetes,2011,60(8):2112-2119.DOI:10.2337/db10-1643.[14]YLIPAASTO P,KLINGEL K,LINDBERG A M,et al.Enterovirus infection in human pancreatic islet cells,islet tropism in vivo and receptor involvement in cultured islet beta cells[J].Diabetologia,2004,47(2):225-239.DOI:10.1007/s00125-003-1297-z.
[15]MILJKOVIC D,CVETKOVIC I,MOMCILOVIC M,et al.Interleukin-17 stimμlates inducible nitric oxide synthase-dependent toxicity in mouse beta cells[J].Cell Mol Life Sci,2005,62(22):2658-2668.DOI:10.1007/s00018-005-5259-0.
[16]GRIECO F A,MOORE F,VIGNERON F,et al.IL-17A increases the expression of proinflammatory chemokines in human pancreatic islets[J].Diabetologia,2014,57(3):502-511.DOI:10.1007/s00125-013-3135-2.
[17]HOTAMISLIGIL G S.Inflammation and metabolic disorders[J].Nature,2006,444(7121):860-867.DOI:10.1038/nature05485.
[18]HATANAKA E,MONTEAGUDO P T,MARROCOS M S,et al.Neutrophils and monocytes as potentially important sources of proinflammatory cytokines in diabetes[J].Clin Exp Immunol,2006,146(3):443-447.DOI:10.1111/j.1365-2249.2006.03229.x.
[19]GIΜLIETTI A,VAN ETTEN E,OVERBERGH L,et al.Monocytes from type 2 diabetic patients have a pro-inflammatory profile.1,25-Dihydroxyvitamin D(3) works as anti-inflammatory[J].Diabetes Res Clin Pract,2007,77(1):47-57.DOI:10.1016/j.diabres.2006.10.007.
[20]JAGANNATHAN M,MCDONNELL M,LIANG Y,et al.Toll-like receptors regμlate B cell cytokine production in patients with diabetes[J].Diabetologia,2010,53(7):1461-1471.DOI:10.1007/s00125-010-1730-z.
[21]DE ROOS B,RUNGAPAMESTRY V,ROSS K,et al.Attenuation of inflammation and cellμlar stress-related pathways maintains insμlin sensitivity in obese type Ⅰ interleukin-1 receptor knockout mice on a high-fat diet[J].Proteomics,2009,9(12):3244-3256.DOI:10.1002/pmic.200800761.
[22]EHSES J A,LACRAZ G,GIROIX M H,et al.IL-1 antagonism reduces hyperglycemia and tissue inflammation in the type 2 diabetic GK rat[J].Proc Natl Acad Sci U S A,2009,106(33):13998-14003.DOI:10.1073/pnas.0810087106.
[23]JAGANNATHAN-BOGDAN M,MCDONNELL M E,SHIN H,et al.Elevated proinflammatory cytokine production by a skewed T cell compartment requires monocytes and promotes inflammation in type 2 diabetes[J].J Immunol,2011,186(2):1162-1172.DOI:10.4049/jimmunol.1002615.
[24]ZENG C,SHI X,ZHANG B,et al.The imbalance of Th17/Th1/Tregs in patients with type 2 diabetes:relationship with metabolic factors and complications[J].J Mol Med(Berl),2012,90(2):175-186.DOI:10.1007/s00109-011-0816-5.
[25]TILG H,MOSCHEN A R.Inflammatory mechanisms in the regμlation of insμlin resistance[J].Mol Med,2008,14(3/4):222-231.DOI:10.2119/2007-00119.Tilg.
(本文编辑:毛亚敏)
Ratio of Th17 Cells and the Changes of Expression Levels of Its Related Cytokines in Patients with Type 1 Diabetes Mellitus
ZHAOCheng-yu*,HUANGXiang-li,LIZhan-quan,CUISen
QinghaiUniversityAffiliatedHospital,Xining810001,China
*Correspondingauthor:ZHAOCheng-yu,Associatechiefphysician;E-mail:xnzhcy@126.com
Objective To investigate the ratio of helper T cells 17(Th17 cells) and the changes of the expression levels of its related cytokines in patients with type 1 diabetes mellitus(T1DM).Methods According to the inclusion criteria,20 patients with T1DM(T1DM group) and 21 patients with type 2 diabetes mellitus(T2DM group) hospitalized in Qinghai University Affiliated Hospital from January 2012 to October 2014 were selected,and 22 healthy people underwent physical examination in this hospital at the same period were enrolled as the control group.The proportion of Th17 cells in peripheral blood was detected by flow cytometry,the serum concentrations of interleukin 17A(IL-17A),IL-23,IL-6,IL-1β were measured by Enzyme-linked immunosorbentassay(ELISA).The general information 〔the body mass index(BMI),age,systolic blood pressure(SBP),diastolic blood pressure(DBP),globulin(GLB),white blood cell count(WBC),alanine aminotransferase(ALT),aspartate aminotransferase(AST),blood urea nitrogen(BUN),creatinine(Cr),total cholesterol(TC),triacylglycerol(TG),fasting plasma glucose(FBG)〕 of subjects in the three groups,clinical indicators of patients in T1DM group and T2DM group 〔the urine ketone body,fasting C-peptide(FCP),fasting insulin(FINS),glycosylated hemoglobin(HbA1c),insulin antibody(INS-Ab),glutamate acid decarboxylase antibody(GAD-Ab),course of disease〕,the ratio of Th17 cells and levels of IL-17A,IL-23,IL-6 and IL-1β of subjects in the three groups were compared.The correlation between the ratio of Th17 cells and the levels of IL-17A,IL-23,IL-6,IL-1β of subjects in the three groups were analyzed.Multiple linear regression analysis was used to analyze the relationship of Th17 cells ratio,levels of IL-17A,IL-23,IL-6,and IL-1β with the general information and the clinical indicators.Results The BMI and FBG of patients in T2DM group were higher than those in control group,while SBP was lower than that in control group(P<0.05).The BMI,SBP,DBP,Cr,TC of patients in T1DM group were lower than those in T2DM group and control group,while FBG were higher than that in T2DM group and control group(P<0.05).The TG in T1DM group was lower than that in T2DM group(P<0.05).The HbA1c,INS-Ab,GAD-Ab in T1DM group were higher than those in T2DM group,while urine ketone body,FCP,FINS were lower than those in T2DM group(P<0.05).There was no significant difference in IL-6 level of subjects in the three groups(P0.05).The ratio of Th17 cells and IL-17A in T2DM group were higher than those in control group(P<0.05).The ratio of Th17 cells and levels of IL-17A,IL-23 and IL-1β in T1DM group were higher than those in T2DM and control group(P<0.05).The ratio of Th17 cells was positively correlated with the levels of IL-17A,IL-23 and IL-6 in T1DM group(r=0.813,0.912,and 0.862 respectively,P<0.001).The ratio of Th17 cells was positively correlated with the level of IL-17A in the T2DM group(r=0.637,P<0.05).The multiple linear regression analysis showed that Th17 cells ratio was linearly correlated with INS-Ab level(B=0.121,SE=0.085,t=2.862,P=0.007);there was a linear regression relationship between IL-17A level and INS-Ab level(B=0.315,SE=0.042,t=3.696,P=0.001);there was a linear regression relationship between IL-23 level and GAD-Ab level(B=20.115,SE=0.519,t=3.403,P=0.002);IL-6 level was linearly related to GAD-Ab level(B=1.451,SE=0.478,t=3.032,P=0.004);there was a linear regression relationship between IL-1β level and age(B=-0.037,SE=0.013,t=-2.878,P=0.006).Conclusion Compared with patients with T2DM and healthy people,the ratio of Th17 cells in peripheral blood,and the levels of IL-17A,IL-23 and IL-1β are increased in patients with T1DM,and the ratio of Th17 cells in peripheral blood are positively correlated with the levels of IL-17A,IL-23 and IL-6.
Diabetes mellitus,type 1;Th17 cells;Cytokines
青海大学附属医院中青年科研基金项目(ASRF-2010-18)
R 587.1
A
10.3969/j.issn.1007-9572.2017.09.008
2016-10-23;
2017-01-06)
810001青海省西宁市,青海大学附属医院
*通信作者:赵成玉,副主任医师;E-mail:xnzhcy@126.com

