深吸气训练在开胸手术后高龄高危患者中的应用
金 颖,王 军,吴 蔚
(1.成都军区机关第三门诊部,云南昆明 650032;2.中国人民解放军61195部队门诊部,湖北武汉 430010;3.第三军医大学西南医院心胸外科,重庆 400038)
·经验交流·
深吸气训练在开胸手术后高龄高危患者中的应用
金 颖1,王 军2,吴 蔚3△
(1.成都军区机关第三门诊部,云南昆明 650032;2.中国人民解放军61195部队门诊部,湖北武汉 430010;3.第三军医大学西南医院心胸外科,重庆 400038)
目的 观察术后使用深吸气呼吸功能锻练对高龄高危患者开胸术后的疗效。方法 将41例食管癌、肺癌根治术患者随机分成两组,干预组术前后行深吸气呼吸功能锻练,常规组常规治疗。观察两组术后肺功能、术后肺部并发症(PCC)等差异。结果 干预组术后的肺功能指标深吸气量(IC)和用力呼气流量(PEF)明显大于常规组(P<0.05);干预组PCC发生率为11.1%,常规组为52.2%,差异有统计学意义(P<0.05);再次气管插管率和病死率低于常规组(11.1%vs.27.7%,0vs.13.0%),但差异无统计学意义(P>0.05);并且住院费用、住ICU时间及平均住院时间较常规组均明显减少或缩短(P<0.05)。结论 呼吸机和深吸气训练器结合的方法能够改善高龄高危患者术后的呼吸功能,降低术后PCC的发生,从而减少住院时间和经费。
胸廓切开术;呼吸锻炼;肺部并发症
随着我国人口老龄化的趋势,高龄食管癌、肺癌患者日益增多。由于高龄高危患者呼吸生理功能退行性变化,机体免疫功能低下,咳嗽咳痰无力,并且恶病质引起的营养障碍,再加上麻醉、手术创伤、疼痛等原因,极易导致术后呼吸功能低下,术后肺部并发症(postoperative pulmonary complications,PPC)较其他患者明显增加。常规的“叩背、咳嗽、排痰”,以及吹气球、深吸气训练等措施,使得高龄高危患者的术后肺功能得到了不同程度改善[1],但对于咳嗽无力或不能正确掌握咳嗽方法的高龄患者,效果不甚理想[2]。本研究对术后易发生PPC的高龄高危患者进行随机对照研究,在常规呼吸功能训练器的基础上结合呼吸机肺复张法,以促进患者术后肺功能的恢复,降低PPC及住院时间,取得较满意的效果,现报道如下。
1 资料与方法
1.1 一般资料 本组患者41例,其中男25例,女16例,年龄70~83岁,平均(74.54士6.71)岁,左侧肺叶/肺段手术7例,右肺叶/肺段手术9例,左/右全肺叶手术8例,食管癌根治术17例(经左胸一切口5例,经右胸、上腹部两切口7例,经右胸、上腹部、左颈三切口5例)。根据随机数字表法分为干预组和常规组。两组患者的术前临床指标差异无统计学意义(P>0.05),见表1。入选标准,行肺癌、食管癌根治术年龄大于或等于70岁的患者,同时满足以下1个及以上条件:(1)慢性阻塞性肺疾病(COPD);(2)吸烟;(3)体质量指数(BMI)大于或等于30;(4)美国麻醉学会评分大于或等于3分,具体分为5级,Ⅰ级:正常健康,除局部病变外,无系统性疾病; Ⅱ级:有轻度或中度系统性疾病; Ⅲ级:有严重系统性疾病,日常活动受限,但未丧失工作能力;Ⅳ级:有严重系统性疾病,已丧失工作能力,威胁生命安全;Ⅴ级:病情危重,生命难以维持的濒死患者。 本研究获得了成都军区机关第三门诊部医学等伦理学会批准。
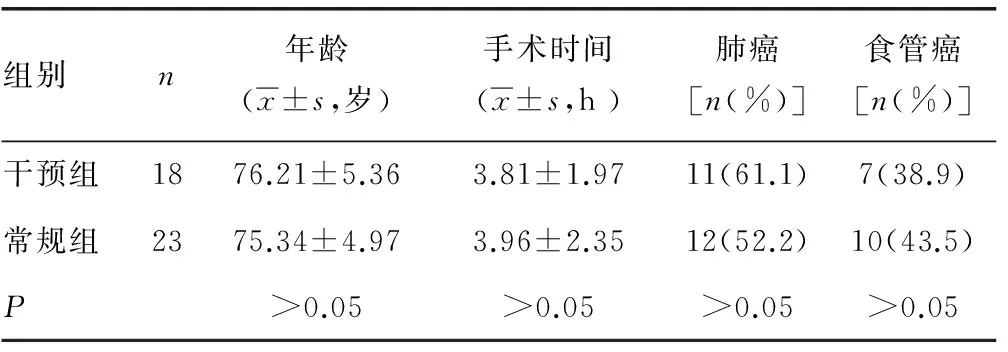
表1 患者一般资料比较
1.2 方法 干预组的治疗:患者带气管插管转入ICU,自主呼吸开始恢复并且规律后,更换呼吸机模式为压力支持通气(PSV),参数按监测呼出Vt 8~10 mL/kg设置;每2小时将PSV设置增加,以呼出Vt 15~20 mL/kg为目标进行设置,观察连续10~15次呼吸即更改回原参数,并记录每次操作前后,以及操作时的生命体征、呼吸相关指标;患者拔管后指导其应用Coach吸气训练器(美国DHD公司),前两轮训练均由经过专门训练的护士进行指导其匀速深吸气,患者坐位,全身放松,尽力呼出气体后深吸气。只要患者清醒,每2小时做1轮,每轮做10~15次,并记录每轮训练的吸气量最大值;以后由患者自行完成并记录最大值。 对照组:进行ICU术后常规治疗。
1.3 观察指标
1.3.1 主要观察指标 PPC:记录发生率及发生时间。PPC的诊断需具备以下4条及以上:(1)胸片显示肺不张/肺实变;(2)白细胞(WBC)计数升高大于11.2×109/L;(3)开始针对呼吸系统应用抗菌药物;(4)体温大于38 ℃;(5)痰病原学出现阳性感染征象;(6)呼吸室内空气情况下血氧饱和度(SpO2)<90%;(7)新出现的脓痰(变黄或绿)或脓痰颜色改变;(8)医师诊断肺炎或胸部感染;(9)再次入住ICU或住ICU时间延长(>36 h)。术后肺功能的恢复情况:转出ICU当天及术后第4天的深吸气量(IC)、用力呼气流量(PEF); 深吸气器训练方法:连接软管和深吸气训练器,在医护协助下托举深吸气训练仪,患者于平静呼气末口含吸气软管,缓慢尽力深吸气,可见黄色刻度线达到一定刻度,记录该值即为IC,休息并调整呼吸后再重复上述动作,如此反复训练。峰流速测定:患者于术后第4天,在医护指导下,尽力深吸气末口含峰流速含嘴,然后用力最快速呼气,记录刻度达到的值,重复3次,记录最大值,即为PEE。
1.3.2 次要观察指标 预后:住ICU时间; 再次插管发生时间与原因,再次插管机械通气的时间;重新转回ICU发生时间与原因,再次住ICU时间,住院时间。
2 结 果
表2显示,干预组的PPC与对照组比较明显减少,差异有统计学意义(P<0.05)。两组患者术前IC和PEF指标比较差异无统计学意义(P>0.05),术后两组患者的IC和PEF较术前明显下降,但是干预组术后的IC和PEF均较常规组高,差异有统计学意义(P<0.05),见表3。并且干预组的住院费用、住ICU时间和平均住院时间较对照组均明显减少(P<0.05),见表 4。
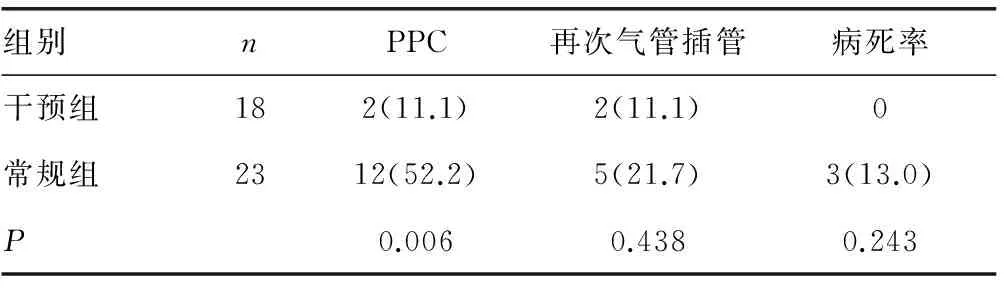
表2 两组患者术后肺部并发症及预后的比较[n(%)]
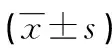
表3 两组患者IC和PEF的比较
a:P<0.05,与术前比较;b:P<0.05与常规组比较。
表4 两组患者住院费用和时间的比较±s)
a:P<0.05,与常规组比较。
3 讨 论
随着年龄的增加,高龄患者术前存在以下病理生理特点:肺脏功能退化,存在不同程度的通气和/或换气功能障碍;呼吸道黏膜萎缩、纤毛运动不良,呼吸道的廓清能力降低;呼吸道黏膜内杯状细胞增多,分泌物多而粘稠;高龄患者的胸腔前后径常常增加、骨质变得疏松,肋骨的活动度也降低,从而使得胸腔的顺应性和呼吸肌力量减弱。麻醉、外科手术创伤可导致开胸手术后患者肺组织一过性水肿,炎性渗出增加,肺泡表面活性物质减少或被稀释,肺的顺应性明显下降,肺间质水肿等可进一步使肺通气/换气功能下降[3]。再加上术后卧床、疼痛、恐惧、浅快呼吸方式,不能有效咳嗽咳痰,导致肺通气量下降,细支气管痉挛,从而导致小的肺泡塌陷[4]。有研究证实开胸术后一秒用力呼气容积(FEV1)降低,并且与肺不张具有显著相关性[5]。除了常见的食管癌开胸手术患者以外,肺癌患者的肺叶切除后,肺容量和最大通气量明显减小,功能残气量增加,通气血流比的改变,极易出现肺部感染,肺不张,急性呼吸窘迫综合征(ARDS)、呼吸衰竭等PPC。高龄开胸患者,特别是有抽烟史及肺气肿、慢性支气管炎病史的患者,术后PPC高达20%~40%,成为术后死亡的重要原因之一。
开胸手术后的患者有一个重要的病理生理改变,即有不同程度的限制性通气障碍,直到术后第7天仍然存在这种现象[6]。其机制与小气道塌陷引起的血管外液体积聚和毛细血管容量增加引起的肺顺应性降低有关[7]。术后肋间引流管的放置,可使患者在术后第5天的用力肺活量(FVC)降低40%以上。特别是肺大部分切除术的患者,术后损失的肺活量达到60%~80%之多,随之残气容积和功能残气量下降30%左右。另外,麻醉、切口疼痛、胸膜反应及胸膜内的粘连等,膈神经的抑制,患者吸气限制导致肺功能指标也受限异常,表现为呼吸浅快、肺通气量和有效弥散面积减少,常存在通气/血流比值失调。机体自身调节为了纠正这些异常,往往动用辅助呼吸肌群,呼吸肌疲劳和胸腹呼吸矛盾运动是常见现象。这种“矫枉过正”的代偿机制导致的后果是:不但不能减轻患者症状、改善肺功能,反而导致呼吸肌疲劳,最终发生缺氧和二氧化碳滞留。
据报道胸腹大手术后PPC的发生率为2%~40%,胸部或上腹部手术后PPC的实际发生率为2%~5%,每例PPC费用平均增加52 000美元[8]。常见的PPC包括肺炎、肺不张、再次插管,再次转回ICU、机械通气时间延长等。研究发现,这些PPC的发生与患者吸气不足、肺扩张不全有关[9]。如果肺不张2 h以上就有可能引起感染而转变成肺炎。因此,术后进行积极有效的处理,改善患者呼吸功能、预防肺不张和PPC就显得十分重要[10]。Westerdahl等[11]通过胸部CT和动脉血气等分析,发现深呼吸能显著降低肺不张面积,并提高血氧饱和度。Celli等[12]发现深呼吸组较对照组,在术后肺部并发症及住院时间上显著降低。针对高危患者进行深呼吸训练,可以降低PPC发生率,缩短机械通气时间及住ICU时间,降低住ICU费用[13-15]。因此,本研究设想:如果深吸气训练不仅在患者拔出气管插管后进行,在患者尚接受机械通气时就已开始的话,利用呼吸机给患者作深吸气训练,能帮助患者更好地扩张肺泡,同时足够的深吸气量才能保证患者进行有效地咳嗽,进一步促进痰液引流,降低肺不张、肺炎发生率。不同于以往的研究,本研究对深吸气训练患者在气管插管拔管前,由经过专门培训的护士指导其进行带机深吸气训练2~3个循环,拔管后再用深呼吸训练器指导患者。结果发现:与常规治疗患者比较,深吸气训练患者的PPC发生率、住院时间、住ICU费用等明显降低,术后肺功能(IC、PEF)明显改善,差异有统计学意义(均P<0.05)。无论是利用呼吸机还是深吸气训练仪,目的都是通过缓慢而均匀的用力深吸气,充分扩张患者的胸廓、膨胀肺脏,从而提高潮气量和肺泡有效通气量,并且使呼吸频率降低,改善通气/血流比值,增加气体交换和弥散,降低术后限制性通气障碍诱发的PPC发生率。
综上所述,高龄高危开胸术后患者,采用呼吸机和呼吸训练器深吸气训练可以更有效地改善限制性通气障碍,充分扩张胸廓和肺泡,改善呼吸功能,减少PPC的发生,对特殊高危患者的处理具有一定临床实用价值。
[1]Restrepo RD,Wettstein R,Wittnebel L,et al.Incentive spirometry:2011[J].Respir Care,2011,56(10):1600-1604.
[2]Agostini P,Naidu B,Cieslik H,et al.Effectiveness of incentive spirometry in patients following thoracotomy and lung resection including those at high risk for developing pulmonary complications[J].Thorax,2013,68(6):580-585.
[3]Wynne R,Botti M.Postoperative pulmonary dysfunction in adults after cardiac surgery with cardiopulmonary bypass:clinical significance and implications for practice[J].Am J Crit Care,2004,13(5):384-393.
[4]Bartlett RH,Gazzaniga AB,Geraghty TR.Respiratory maneuvers to prevent postoperative pulmonary complications:a critical review[J].JAMA,1973,224(7):1017-21.
[5]Westerdahl E,Lindmark B,Eriksson T,et al.Deep-breathing exercises reduce atelectasis and improve pulmonary function after coronary arterial bypass surgery[J].Chest,2005,128(5):3482-3488.
[6]Borghi-Silva A,Di Lorenzo PVA,Oliveira CR,et al.The influences of positive end expiratory pressure (PEEP) associated with physiotherapy intervention in phase I cardiac rehabilitation[J].Clinics (Sao Paulo),2005,60(6):465-472.
[7]van Belle AF,Wesseling GJ,Penn OC,et al.Postoperative pulmonary function abnormalities after coronary artery bypass surgery[J].Respir Med,1992,86(3):195-199.
[8]Cassidy MR,Rosenkranz P,McCabe K,et al.Reducing postoperative pulmonary complications with a multidisciplinary patient care program[J].JAMA Surg,2013,148(8):740-745.
[9]Reeve JC,Nicol K,Stiller K,et al.Does physiotherapy reduce the incidence of postoperative pulmonary complications following pulmonary resection via open thoracotomy? A preliminary randomised single-blind clinical trial[J].Eur J Cardiothorac Surg,2010,37(5):1158-1166.
[10]Branson RD.The scientific basis for postoperative respiratory care[J].Respir Care,2013,58(11):1974-1984.
[11]Westerdahl E,Lindmark B,Eriksson T,et al.The immediate effects of deep breathing exercises on atelectasis and oxygenation after cardiac surgery[J].Scand Cardiovasc J,2003,37(6):363-367.
[12]Celli BR,Rodriguez KS,Snider GL.A controlled trial of intermittent positive pressure breathing,incentive spirometry,and deep breathing exercises in preventing pulmonary complications after abdominal surgery[J].Am Rev Respir Dis,1984,130(1):12-15.
[13]Jenkins SC,Soutar SA,Loukota JM,et al.Physiotherapy after coronary artery surgery:are breathing exercises necessary?[J].Thorax,1989,44(8):634-639.
[14]韩艳艳,马亚飞,焦瑞娟,等.吸气肌训练对老年患者腹部手术后心肺功能和生活质量的影响[J].重庆医学,2014,43(28):3792-3794.
[15]房金芳,孙秀云,杨燕,等.使用呼吸助力器对减少食管癌患者术后肺部并发症的影响[J].护理实践与研究,2015,12(4):89-90.
金颖(1974-),副主任医师,本科,主要从事呼吸内科研究。△
,E-mail:wuweiyahoo@sohu.com。
10.3969/j.issn.1671-8348.2017.06.036
R655
B
1671-8348(2017)06-0832-03
2016-10-24
2016-11-22)

