早期小剂量糖皮质激素对脓毒症休克患者血流动力学及预后的影响*
姜相明,游道峰,赵红敏,杨 芳,苑振云,陆 鹏,田惠玉△
(河北医科大学第一医院:1.急诊科;2.重症医学科,石家庄 050031)
早期小剂量糖皮质激素对脓毒症休克患者血流动力学及预后的影响*
姜相明1,游道峰1,赵红敏1,杨 芳1,苑振云1,陆 鹏2,田惠玉2△
(河北医科大学第一医院:1.急诊科;2.重症医学科,石家庄 050031)
目的 探讨早期应用小剂量糖皮质激素对脓毒症休克患者血流动力学及预后的影响。方法 选择2013年6月至2015年8月该院脓毒症休克积极液体复苏及血管活性药无效的患者60例,分为对照组及早、晚期激素治疗组,患者均于治疗前及治疗后12、24、48 h监测平均动脉压(MAP)、心率(HR)、氧合指数(PO2/FIO2)及血乳酸水平;患者均于治疗前及治疗后1、3、7 d进行急性生理与慢性健康状况评分Ⅱ(ApacheⅡ)、序贯器官衰竭估计(SOFA)评分;记录各组患者机械通气时间、住ICU时间、住院时间及血管活性药物静脉使用时间 (VDUT)。结果 早治疗组治疗后3、7 d ApacheⅡ、SOFA评分均较对照组及晚治疗组明显下降 (P<0.05);早治疗组治疗后24、48 h患者MAP、HR均较晚治疗组和对照组明显好转 (P<0.05);早、晚治疗组治疗后12、24 h血乳酸水平均较对照组明显下降,早治疗组血乳酸水平均较晚治疗组明显下降 (P<0.05);早、晚治疗组治疗后12、24、48 h PO2/FIO2均较对照组明显改善;早治疗组治疗后12 h PO2/FIO2较晚治疗组明显改善 (P<0.05);早治疗组机械通气时间、住ICU时间、住院时间及VDUT均较晚治疗组和对照组明显缩短;晚治疗组机械通气时间、住ICU时间及VDUT均较对照组明显缩短 (P<0.05)。结论 早期应用小剂量糖皮质激素可以更快地恢复脓毒症休克患者的血流动力学,保护脏器功能并改善患者的预后。
脓毒症;休克;血流动力学;糖皮质激素类;氢化可的松
脓毒症休克是重症医学科主要的死亡原因之一,而且其发生率有上升趋势。预计到2020年,美国每年发生脓毒症的患者将超过100万[1]。脓毒症休克患者由于免疫系统被过度的失控性激活,从而导致多脏器功能衰竭和死亡,严重影响脓毒症休克患者的预后。糖皮质激素通过对抗过度激活的免疫系统,在全身炎症做出反应的过程中起着重要的作用,是获得性免疫和炎症的调节剂,已被广泛应用于临床[2]。目前脓毒症指南建议糖皮质激素应用于液体复苏及血管活性药治疗无效的脓毒症休克患者。有研究表明,小剂量糖皮质激素的替代治疗有利于脓毒症休克患者血流动力学的稳定及感染相关器官功能的改善[3-6]。但是,小剂量糖皮质激素应用的时机仍然存在着争议。本研究旨在探讨早期小剂量糖皮质激素对脓毒症休克患者血流动力学及器官功能的影响。
1 资料与方法
1.1 一般资料 选择2013年6月至2015年8月在本院住院的脓毒症休克积极液体复苏及血管活性药治疗无效的患者60例作为观察对象,脓毒症休克诊断依据2008年脓毒症诊治指南的定义:脓毒症患者虽然积极的液体复苏(>1 500 mL)但仍然存在低血压的患者[收缩压(SBP)<90 mm Hg]或者需应用血管活性药维持血压者。排除标准:既往有血液病、免疫系统疾病或免疫缺陷者,持续应用免疫抑制剂治疗者,孕妇,恶性肿瘤、心脏性猝死者等。依据是否应用小剂量糖皮质激素及应用时机不同将60例患者分为对照组及早、晚治疗组。对照组(n=19):家属拒绝应用激素,不给予激素治疗;早治疗组(n=25):脓毒症休克发生6~<12 h应用小剂量氢化可的松;晚治疗组(n=16):12 h之前给予常规的综合治理措施,脓毒症休克发生12~<24 h应用小剂量氢化可的松。3组患者性别、年龄、基础疾病和疾病危重程度比较,差异无统计学意义(P>0.05),具有可比性。脓毒症休克患者在2 d内死亡者不纳入研究。该研究经过医院医学伦理委员会的书面审核同意(编号:2013009),家属签署知情同意书。
1.2 方法
1.2.1 治疗方案 对照组:常规抗感染、液体复苏、营养支持及器官保护等综合治疗;早、晚治疗组:在常规抗感染、营养支持等综合治疗基础上,分别于6~<12 h、12~<24 h加用小剂量氢化可的松50 mg,静脉滴注,6 h 1次,应用7 d。
1.2.2 病情危重程度的评估 患者均于治疗前及治疗后1、3、7 d进行急性生理与慢性健康状况评分Ⅱ(acute physiology and chronic health evaluation,ApacheⅡ)、序贯器官衰竭估计(sequential organ failure assessment,SOFA)评估患者的危重程度[7-8]。
1.2.3 血流动力学指标的监测 患者均于治疗前及治疗后12、24、48 h记录心率(HR)、平均动脉压(MAP)、氧合指数(PO2/FIO2)及血管活性药物静脉使用时间 (VDUT)等临床指标,并记录入选患者住ICU时间、机械通气时间、住院时间。
1.2.4 血气分析及乳酸标本的采集及检测 患者均于治疗前及治疗后12、24、48 h采集动脉血3 mL,立即进行血气分析(血气分析仪:丹麦雷度)及血乳酸(血乳酸检测仪:上海博钰医疗设备有限公司)检测。
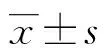
2 结 果
2.1 3组患者ApacheⅡ及SOFA评分的比较 对照组及早、晚治疗组治疗前ApacheⅡ和SOFA评分比较,均差异无统计学意义(P>0.05);3组患者治疗后1、3、7 d的ApacheⅡ和SOFA评分均较治疗前明显下降,且随着时间的延长,三组ApacheⅡ和SOFA评分逐渐下降,差异有统计学意义(P<0.05);早治疗组治疗后3、7 d ApacheⅡ均较对照组及晚治疗组明显下降,治疗后1、3、7 d SOFA评分均较对照组及晚治疗组明显下降 (P<0.05);晚治疗组治疗后1、3、7 d ApacheⅡ和SOFA评分与对照组比较,差异无统计学意义(P>0.05),见表1。
2.2 3组患者血流动力学及氧合指标比较 对照组及早、晚治疗组患者治疗前MAP、HR、PO2/FIO2及血乳酸水平比较均差异无统计学意义(P>0.05);治疗后12、24、48 h 3组患者MAP、HR、PO2/FIO2及血乳酸水平均较治疗前明显改善(P<0.05);治疗后24、48 h早治疗组患者MAP、HR均较晚治疗组和对照组明显好转 (P<0.05);治疗后24 h晚治疗组MAP较对照组明显升高(P<0.05)。治疗后12、24 h早、晚治疗组血乳酸水平均较对照组明显好转,早治疗组血乳酸水平均较晚治疗组明显好转(P<0.05),治疗后48 h 3组患者血乳酸水平比较差异无统计学意义(P>0.05);治疗后12、24、48 h早、晚治疗组患者PO2/FIO2均较对照组明显改善(P<0.05);治疗后12 h早治疗组PO2/FIO2较晚治疗组明显改善(P<0.05),治疗后24、48 h早、晚治疗组PO2/FIO2比较差异无统计学意义(P>0.05),见表2、3。

表1 3组患者治疗前后ApacheⅡ及SOFA评分比较分)
a:P<0.05,与治疗前比较;b:P<0.05,与早治疗组比较。

表2 3组患者治疗前后MAP及HR比较
a:P<0.05,与治疗前比较;b:P<0.05,与早治疗组比较;c:P<0.05,与对照组比较。

表3 3组患者治疗前后血乳酸及PO2/FIO2比较
a:P<0.05,与治疗前比较;b:P<0.05,与对照组比较;c:P<0.05,与晚治疗组比较。
2.3 3组患者预后及VDUT比较 早治疗组机械通气时间、住ICU时间、住院时间及VDUT均较晚治疗组和对照组明显缩短(P<0.05);晚治疗组机械通气时间、住ICU时间及VDUT均较对照组明显缩短(P<0.05),但住院时间与对照组比较差异无统计学意义(P>0.05),见表4。
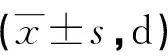
表4 3组患者VDUT及预后指标比较
a:P<0.01,与对照组比较;b:P<0.01,c:P<0.05,与晚治疗组比较。
3 讨 论
脓毒症及脓毒症休克是重症医学科常见的危重病,其病死率高,治疗费用昂贵,严重影响患者的预后。近几年来,尽管重症超声等血流动力学监测手段的广泛应用,脓毒症、脓毒症休克治疗(3 h bundle、6 h bundle)及器官支持技术取得了长足的进步,但脓毒症及脓毒症休克的病死率仍居高不下。研究表明,脓毒症休克的发病机制非常复杂,包括过度的炎性反应、凝血、免疫系统及神经内分泌机制等。而微循环障碍是脓毒症休克患者常见的临床表现,对器官功能障碍的发生、发展具有重要的作用。因此,如何早期、快速、有效地改善脓毒症休克的微循环障碍,保证组织灌注对脓毒症休克的治疗及预后起着至关重要的作用。
糖皮质激素具有很强的抗炎作用,可以抑制多种细胞因子的释放[9]。脓毒症休克指南建议小剂量糖皮质激素仅仅用于对充足的液体复苏及血管活性药治疗无效的患者,可以更快的恢复脓毒症休克患者的血流动力学,有利于器官功能的改善[10-11]。但是,糖皮质激素的应用时机目前尚存在着争议。最早的动物实验研究显示,脓毒症休克后4 h内给予糖皮质激素有可能提高动物的生存率[12]。另外几个随机对照的临床试验研究是脓毒症休克24 h内给予小至中剂量的糖皮质激素,可以改善患者的血流动力学,但对预后的影响尚不明确[13-15]。Funk等[16]2014年发表了1篇有关小剂量糖皮质激素治疗脓毒症休克的文章,该研究糖皮质激素的给予时间为脓毒症休克后48 h内,结果显示脓毒症休克发生后48 h给予小剂量糖皮质激素可以降低病情危重的脓毒症休克患者的病死率。而另外的一项对照研究入选了 170 例接受氢化可的松治疗的脓毒症休克患者,依据脓毒症休克后给药时间不同分为4组(第1组,< 9 h;第2组,9~<24 h;第3组,24~72 h;第4组,>72 h),结果显示脓毒症休克发生后9 h内给予小剂量糖皮质激素可以改善患者的生存率,缩短去甲肾上腺素的应用时间,更快地下调血清肿瘤坏死因子α(TNF-α)水平[17]。
本研究通过观察早期(脓毒症休克发生6~<24 h)应用小剂量糖皮质激素对脓毒症休克患者血流动力学、脏器功能及预后的影响,探讨早期小剂量糖皮质激素应用的有效性及可行性。结果显示,早治疗组(脓毒症休克发生6~<12 h应用小剂量糖皮质激素)患者治疗后12 h的MAP、HR、血乳酸较对照组及晚治疗组明显改善,且在治疗后12 h达到了脓毒症休克复苏指南的复苏标准,VDUT也明显缩短,而晚治疗组于治疗后24 h MAP、血乳酸水平达到复苏目标,其达到复苏目标的时间明显晚于早治疗组。脓毒症休克患者由于血流分布异常、动静脉短路及炎性因子、细胞因子等多重作用,出现发热、血管扩张,组织灌注不足,脏器功能受损、无氧代谢增强,发生高乳酸血症。血乳酸水平反映了组织灌注不足的情况,与脓毒症休克的预后密切相关[18]。血乳酸纠正的快慢影响了脓毒症休克患者的预后。因此,动态监测血乳酸水平可以较为准确地反映组织器官的缺血缺氧、无氧代谢的纠正情况及复苏时组织器官的灌注是否充分,是一个重要的评估预后的指标[18]。因此积极复苏,及早评估,早期应用小剂量糖皮质激素可以更快地改善脓毒症休克患者的血流动力学,缩短VDUT,从而缩短脓毒症休克患者组织灌注不足的持续时间。早治疗组患者的PO2/FIO2最早改善,于治疗后12 h PO2/FIO2即大于200 mm Hg,晚治疗组患者的PO2/FIO2较对照组明显改善,但晚于早治疗组。由此说明小剂量糖皮质激素可以改善脓毒症休克患者的PO2/FIO2,早期应用肺功能的改善更有效,这与国外研究一致[19],他认为小剂量糖皮质激素对改善危及生命的脓毒症患者的肺功能、逆转休克及生存率方面具有明显的益处。其可能的机制:(1)脓毒症患者血清促炎因子和抗炎因子明显升高,打破了炎性因子的平衡状态,导致内皮细胞功能障碍及间质水肿,而糖皮质激素可以抑制炎性反应,减轻间质水肿;(2)糖皮质激素可以增加血管加压素、血管紧张素及内皮素的缩血管作用,改善血管的麻痹状态[20]。
本研究进一步探讨了早期应用小剂量糖皮质激素对预后及脏器功能的影响,结果显示早治疗组和晚治疗组机械通气时间、住ICU时间、住院时间均较对照组明显缩短,ApacheⅡ评分和SOFA评分均较对照组明显降低,而早治疗组机械通气时间、住ICU时间、住院时间均较晚治疗组明显缩短,ApacheⅡ评分和SOFA评分均较晚治疗组明显降低(P<0.05)。由此可见,小剂量糖皮质激素治疗可以改善脓毒症休克患者的病情危重程度及脏器功能,缩短机械通气时间、住ICU时间及住院时间,且早期应用效果更好。有关小剂量糖皮质激素对脓毒症休克患者预后的影响存在着争议。有研究显示小剂量糖皮质激素只改善脓毒症休克患者的血流动力学、改善患者的组织灌注,但不改善脓毒症休克患者的预后[21]。也有研究认为早期小剂量糖皮质激素对脓毒症休克患者的预后无明显关系,但是对严重的危及生命的脓毒症休克患者在改善患者血流动力学、组织灌注的同时也可以改善脓毒症休克患者的预后[16]。
综上所述,早期小剂量糖皮质激素可以更快地恢复脓毒症休克患者的血流动力学及组织灌注,保护脏器功能及改善脓毒症休克患者的预后。本研究探讨了脓毒症休克发生后6~<24 h(本研究主要探讨脓毒症发生后6~<12 h和12~<24 h给予激素对血流动力学及预后的影响,6 h内不给予激素治疗)应用小剂量激素对脓毒症休克患者血流动力学的影响,尚未研究更早的应用小剂量糖皮质激素(比如是否可以在脓毒症休克发生4 h,甚至2 h应用)对脓毒症休克患者的影响,还需进一步探讨研究。
[1]O′Brien JM,Ali NA,Aberegg SK,et al.Sepsis[J].Am J Med,2007,120(12):1012-1022.
[2]Jin XM,Qin Q,Tu LL,et al.Glucocorticoids inhibit the innate immune system of human corneal fibroblast through their suppression of toll-like receptors[J].Mol Vis,2009,15(256/257/258/259):2435-2441.
[3]Batzofin BM,Sprung CL,Weiss YG.The use of steroids in the treatment of severe sepsis and septic shock[J].Best Pract Res Clin Endocrinol Metab,2011,25(5):735-743.
[4]林勇军,熊滨,吕立文,等.小剂量氢化可的松治疗脓毒症休克的临床研究[J].广西医学,2011,33(6):653-656.
[5]Sherwin RL,Garcia AJ,Bilkovski R.Do low-dose corticosteroids improve mortality or shock reversal in patients with septic shock? a systematic review and position statement prepared for the american academy of emergency medicine[J].J Emerg Med,2012,43(1):7-12.
[6]张朝香,田璠.氢化可的松在老年临床脓毒性休克患者治疗中的应用[J].临床荟萃,2013,28(10):1161-1163.
[7]Knaus WA,Draper EA,Wagner DP,et al.APACHE II:A severity of disease classification system[J].Crit Care Med,1985,13(10):818-829.
[8]Vincent JL,Moreno R,Takala J,et al.The SOFA(sepsis-related organ failure assessment)score to describe organ dysfunction/failure.on behalf of the working group on sepsis-related problems of the European society of intensive care medicine[J].Intensive Care Med,1996,22(7):707-710.
[9]Joyce DA,Steer JH,Abraham LJ.Glucocortieoid modulation of human monocyte/macrophage function:control of TNF-alpha secretion[J].Inflamm Res,1997,46(11):447-451.
[10]Marik PE,Pastores SM,Annane D,et al.Recommendations for the diagnosis and management of corticosteroid insufficiency in critically ill adult patients:Consensus statements from an international task force by the American College of Critical Care Medicine[J].Crit Care Med,2008,36(6):1937-1949.
[11]Moran JL,Graham PL,Rockliff S.Updating the evidence for the role of corticosteroids in severe sepsis and septic shock:a Bayesian meta-analytic perspective[J].Crit Care,2010,14(4):R134-R149.
[12]Hinshaw LB,Archer LT,Beller-Todd BK,et al.Survival of primates in lethal septic shock following delayed treatment with steroid[J].Cirtic Shock,1981,8(3):291-300.
[13]Cicarelli DD,Vieira JE,Martins Bensenor FE.Early dexamethasone treatment for septic shock patients:a prospective randomized clinical trial[J].Sao Paulo Med J,2007,125(4):237-241.
[14]Oppert M,Schindler R,Husung C,et al.Low-dose hydrocortisone improves shock reversal and reduces cytokine levels in early hyperdynamic septic shock[J].Crit Care Med,2005,33(11):2457-2464.
[15] Annane D,Bellissant E,Bollaert PE,et al.Corticosteroids for severe sepsis and septic shock:a systematic review and meta-analysis[J].B Med J,2004,329(7464):480-488.
[16]Funk D,Doucette S,Pisipati A,et al.Low-Dose corticosteroid treatment in septic shock:a Propensity-Matching study[J].Crit Care Med,2014,42(11):2333-2341.
[17]Katsenos CS,Antonopoulou AN,Apostolidou EN,et al.On behalf of the Hellenic sepsis study group:early administration of hydrocortisone replacement after the advent of septic shock:impact on survival and immune response[J].Crit Care Med,2014,42(7):1651-1657.
[18]柳锋霖,熊滨,林勇军,等.小剂量氢化可的松对感染性休克患者血乳酸的影响[J].中国临床新医学,2012,5(5):389-392.
[19]Caitlin WH,Sweeney DA,Robert LD,et al.Stress-dose corticosteroids hinder bacterial clearance but improve survival after high-dose bacterial challenges in a canine model of septic shock[J].Intensive Care Med,2012,38(12):2063-2071.
[20]孙昀.糖皮质激素在感染性休克中的应用研究进展[J].中国急救医学,2014,34(4):297-301.
[21]王雯,王东,方明明,等.小剂量糖皮质激素治疗脓毒血症疗效的Meta分析[J].国际流行病学传染病学杂志,2015,42(2):110-114.
Effect of early low-dose glucocorticoid on hemodynamics and prognosis in patients with septic shock*
JiangXiangming1,YouDaofeng1,ZhaoHongmin1,YangFang1,YuanZhenyun1,LuPeng2,TianHuiyu2△
(1.DepartmentofEmergency;2DepartmentofICU,FirstHospitalofHebeiMedicalUniversity,Shijiazhuang,Hebei050031,China)
Objective To investigate the effect of early low-glucocorticoid on hemodynamics and prognosis in the patients with septic shock.Methods Sixty patients with septic shock failing in active fluid resuscitation and vasoactive drugs in our hospital from June 2013 to August 2015 were selected and divided into the control group,early-hormone group and late-hormone group.MAP,HR,PO2/FIO2and serum lactic acid levels were monitored in all selected patients before treatment and at 12,24,48 h after treatment.ApacheⅡ,SOFA scores were assessed before treatment and on 1,3,7 d after treatment.The ventilation time,ICU stay time,hospital stay time and intravenous use time of vasoactive agents(VDNT) were recorded.Results The ApacheⅡ scores and SOFA scores on 3,7 d after treatment in the early-hormone group were significantly decreased compared with the late-hormone group and control group (P<0.05).MAP and HR at 24,48 h after treatment in the early-hormone group were significantly improved compared with the late-hormone group and control group (P<0.05).The level of serum lactic acid at 12,24 h after treatment in the early-hormone group and late-hormone group were obviously lower than that in the control group,the levels of serum lactic acid at 12,24 h after treatment in the early-hormone group were obviously lower than those in the late-hormone group (P<0.05).PO2/FIO2at 12 h after treatment in the early-hormone group and late-hormone group were obviously better than that in the control group,and PO2/FIO2at 12 h after treatment in the early-hormone group was obviously better than that in the late-hormone group(P<0.05).The ventilation time,ICU stay time,hospital stay time and VDUT in the early-hormone group were significantly shortened compared with the late-hormone group and control group.The ventilation times,ICU stay time and VDUT in the late-hormone group were significantly shortened compared with the control group (P<0.05).Conclusion Early using low-dose glucocorticoid may restore hemodynamics more quickly,protects the organ function and improves the prognosis in the patients with septic shock.
sepsis;shock;hemodynamics;glucocorticoids;hydrocortisone
��·临床研究
10.3969/j.issn.1671-8348.2017.07.012
河北省科技支撑计划项目(14277744D)。 作者简介:姜相明(1964-),副主任医师,硕士研究生,主要从事急诊及脓毒症方面的研究。△
,E-mail:tianhy1818@ sina.com。
R631+.4
A
1671-8348(2017)07-0901-04
2016-07-05
2016-11-12)

