短期胰岛素强化治疗对2型糖尿病患者外周血MCP-1和NF-κB表达的影响
杨明明,程霖,许冰,赵体灵
(菏泽市立医院内分泌科1、检验科2,山东 菏泽274031)
短期胰岛素强化治疗对2型糖尿病患者外周血MCP-1和NF-κB表达的影响
杨明明1,程霖1,许冰1,赵体灵2
(菏泽市立医院内分泌科1、检验科2,山东 菏泽274031)
目的 探讨短期胰岛素强化治疗对2型糖尿病患者外周血单核细胞趋化蛋白-1(MCP-1)和核因子-κB(NF-κB)表达的影响。方法 选择2015年8月至2016年6月在我院确诊的86例2型糖尿病患者为研究对象,按照随机数表法分为观察组和对照组,每组43例,观察组患者给予短期胰岛素强化治疗,对照组患者给予盐酸二甲双胍口服治疗,2周后观察患者的血糖达标率和胰岛β细胞功能指标,流式细胞仪检测MCP-1和NF-κB表达。结果 治疗两周后,观察组患者的空腹血糖、餐后血糖和餐后2 h血糖分别为(6.27±1.21)mmol/L、(9.17± 1.19)mmol/L、(7.07±1.12)mmol/L,均低于对照组的(7.41±1.13)mmol/L、(10.88±0.25)mmol/L、(9.91±0.16)mmol/L,差异均有统计学意义(P<0.01);观察组患者的血糖达标率为83.72%,明显高于对照组的58.14%,差异有统计学意义(χ2=6.824,P=0.009);观察组患者的胰岛素分泌指数(HOMA-β)为(41.37±3.43),明显高于对照组的(35.17±2.78),胰岛素抵抗指数(HOMA-IR)为(3.26±0.86),明显低于对照组的(4.93±1.15),差异均有显著统计学意义(P<0.01);观察组患者的MCP-1和NF-κB分别为(62.28±7.76)ng/L、(6.47±1.96)ng/L,均明显低于对照组的(78.67±10.44)ng/L、(9.78± 2.13)ng/L,差异均有统计学意义(P≤0.01)。结论 短期胰岛素强化治疗可提高2型糖尿病患者的血糖达标率,改善胰岛β细胞功能,降低MCP-1和NF-κB表达。
胰岛素强化治疗;2型糖尿病;胰岛β细胞功能;单核细胞趋化蛋白-1;核因子-κB
随着经济发展生活方式的改变以及老龄化进程的加速,糖尿病的患患者数和患病率也逐年增加,是危害患者生命健康的慢性非传染病之一[1]。2型糖尿病是一种自然免疫和慢性炎症疾病,胰岛素抵抗及胰岛β细胞功能改变是其发生发展的重要机制,炎症因子参与了2型糖尿病的发生、发展[2-3]。临床治疗2型糖尿病主要以控制血糖和保护胰岛细胞功能为目的。研究表明单核细胞趋化蛋白-1(monocyte chemotactic protein-1,MCP-1)和核因子-κB(nuclear factor kappa B,NF-κB)在免疫和炎症等慢性病过程中起重要的作用[4-5]。本研究通过观察2型糖尿病血糖达标率、胰岛β功能、MCP-1和NF-κB的变化,探讨短期胰岛素强化治疗对2型糖尿病患者的影响。
1 资料与方法
1.1 一般资料 选择我院2015年8月至2016年6月诊治的86例2型糖尿病患者为研究对象。所有患者均符合糖尿病的诊断标准(2010年)[6],且餐后血浆葡萄糖水平>11.1 mmol/L,空腹血浆葡萄糖水平>7.0 mmol/L,糖化血红蛋白>9.0%。排除标准:1型及其他特殊类型的糖尿病;心肝肾功能不全;血液病、恶性肿瘤、全身及免疫性疾病;急性感染、哺乳期或妊娠期患者;糖尿病酮症酸中毒、糖尿病高渗状态等糖尿病急性并发症患者;已使用口服降糖药物或胰岛素患者。按照随机数表法将86例患者分为观察组和对照组,每组43例。两组患者的性别、年龄、血糖、高血压史等临床资料比较,差异均无统计学意义(P>0.05),具有可比较性,见表1。本研究经我院医院伦理委员会审批并经患者或家属签字同意。
1.2 治疗方法 两组患者在饮食控制以及运动疗法的基础上,对照组患者给予盐酸二甲双胍(格华止,规格0.5 g,中美上海施贵宝制药有限公司,生产批号:20150623)口服治疗,0.5 g/次,3次/d。观察组患者给予短期胰岛素(甘舒霖R,规格1 000 IU/10 mL,通化东宝药业股份有限公司,生产批号:20150519)强化治疗,餐前及睡前皮下注射,每次0.5 μg/kg。监测餐前0.5 h血糖、三餐后2 h血糖及睡前血糖,以防低血糖的发生。两组患者治疗两周后进行观察。
1.3 观察指标与检测方法 分别于治疗前后观察患者血糖达标率、胰岛β细胞功能、MCP-1和NF-κB表达情况。
1.3.1 血糖达标率 空腹12 h后次日晨7:30~8:30取静脉血,5 mL,25℃,3 000 r/min离心10 min,分离血清液。置于-80℃冰箱保存备用。采用葡萄糖氧化酶法测定血糖,以空腹血糖<7 mmol/L且餐后2 h血糖<9 mmol/L为达标,血糖达标率(%)=血糖达标患者/患者例数×100%。
表1 两组患者的一般资料比较(±s)
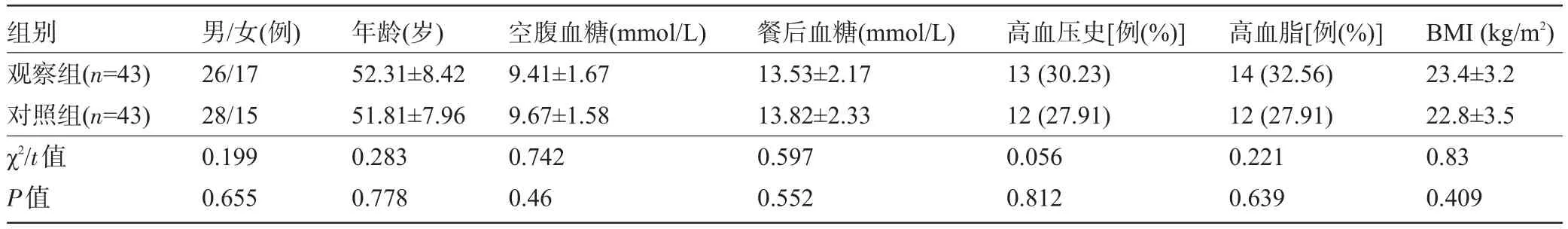
表1 两组患者的一般资料比较(±s)
组别观察组(n=43)对照组(n=43) χ2/t值P值男/女(例) 26/17 28/15 0.199 0.655年龄(岁) 52.31±8.42 51.81±7.96 0.283 0.778空腹血糖(mmol/L) 9.41±1.67 9.67±1.58 0.742 0.46餐后血糖(mmol/L) 13.53±2.17 13.82±2.33 0.597 0.552高血压史[例(%)] 13(30.23) 12(27.91) 0.056 0.812高血脂[例(%)] 14(32.56) 12(27.91) 0.221 0.639 BMI(kg/m2) 23.4±3.2 22.8±3.5 0.83 0.409
1.3.2 胰岛β细胞功能 采用直接化学发光法检测胰岛素,并计算胰岛素分泌指数(insulin secretion index,HOMA-β)和胰岛素抵抗指数(insulin resistance index,HOMA-IR)。HOMA-β(%)=20×胰岛素水平(mIU/L)/[空腹血糖水平(mmol/L)-3.5)],HOMA-IR=胰岛素水平(mIU/L)×空腹血糖(mmol/L)/22.5。血糖<3.9 mmol/L为低血糖。
1.3.3 MCP-1和NF-κB表达 采用双抗体夹心酶联免疫吸附试验(ELISA)方法检测外周血单核细胞上MCP-1的表达,试剂盒均购于南京建成生物科技有限公司,检测仪器为美国BIO-RAD680型酶标仪,并严格按说明书操作。采用Western-blotting测定外周血NF-κB的表达,以β-actin为内参照,光密度比值作为NF-κB相对表达量。
1.4 统计学方法 应用SPSS19.0统计软件进行数据分析,计数资料以例(%)表示,应用χ2检验;计量资料以均数±标准差(±s)表示,组间或治疗前后比较采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的血糖比较 治疗前两组患者的空腹血糖、餐后血糖和餐后2 h血糖比较差异均无统计学意义(P>0.05)。治疗后两组患者空腹血糖、餐后血糖和餐后2 h血糖均低于治疗前,且观察组患者的空腹血糖、餐后血糖和餐后2 h血糖均低于对照组,差异均有显著统计学意义(P<0.01),见表2。
2.2 两组患者的血糖达标率比较 治疗后观察组空腹血糖<7 mmol/L者38例,餐后2 h血糖<9 mmol/L者39例,空腹血糖<7 mmol/L且餐后2 h血糖<9 mmol/L者36例,对照组空腹血糖<7 mmol/L者31例,餐后2 h血糖<9 mmol/L者30例,空腹血糖<7 mmol/L且餐后2 h血糖<9 mmol/L者25例;观察组患者的血糖达标率为83.72%,显著高于对照组的58.14%,差异有统计学意义(χ2=6.824,P=0.009)。
2.3 两组患者的胰岛β细胞功能比较 治疗前两组患者的HOMA-β和HOMA-IR比较,差异均无统计学意义(P>0.05)。治疗后两组患者的HOMA-β高于治疗前,HOMA-IR低于治疗前,差异具有统计学意义(P<0.05);观察组患者HOMA-β明显高于对照组,HOMA-IR显著低于对照组,差异有统计学意义(P<0.01),见表3。
2.4 两组患者的MCP-1和NF-κB比较 治疗前两组患者MCP-1和NF-κB比较差异无统计学意义(P>0.05)。治疗后两组患者的MCP-1和NF-κB均低于治疗前,且观察组患者的MCP-1和NF-κB明显低于对照组,差异均具有显著统计学意义(P<0.01),见表4。
表2 两组患者的血糖比较(±s,mmol/L)

表2 两组患者的血糖比较(±s,mmol/L)
注:与同组治疗前比较,aP<0.05。
组别观察组(n=43)对照组(n=43) t值P值治疗后7.07±1.12a9.91±0.16a16.461 0.000空腹血糖 餐后血糖 餐后2 h血糖治疗前9.41±1.67 9.67±1.58 0.742 0.460治疗后6.27±1.21a7.41±1.13a4.515 0.000治疗前13.53±2.17 13.82±2.33 0.597 0.552治疗后9.17±1.19a10.88±0.25a9.222 0.000治疗前11.25±2.15 11.28±2.17 0.064 0.949
表3 两组患者的胰岛β细胞功能比较(±s)

表3 两组患者的胰岛β细胞功能比较(±s)
注:与同组治疗前比较,aP<0.05。
组别HOMA-βHOMA-IR观察组(n=43)对照组(n=43) t值P值治疗前21.14±2.71 20.86±2.82 -0.470 0.640治疗后41.37±3.43a35.17±2.78a-9.357 0.000治疗前44.32±10.62 45.12±10.84 0.346 0.730治疗后33.26±6.02a37.89±6.84a3.332 0.001
表4 两组患者的MCP-1和NF-κB比较(±s)
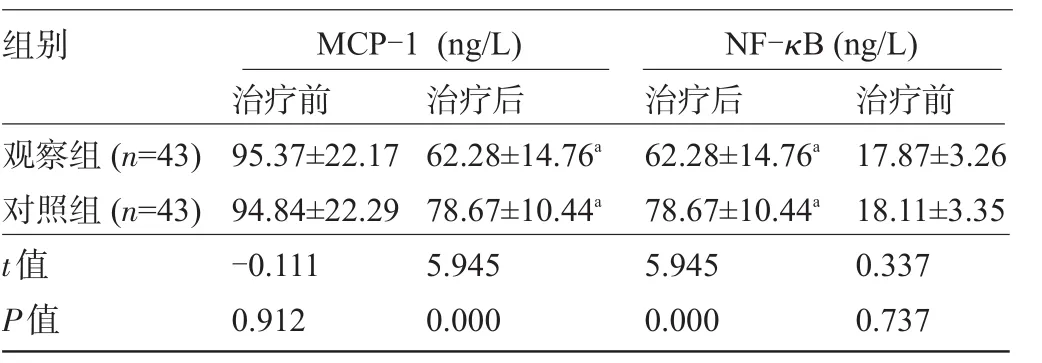
表4 两组患者的MCP-1和NF-κB比较(±s)
注:与同组治疗前比较,aP<0.05。
组别MCP-1(ng/L)NF-κB(ng/L)治疗前 治疗后 治疗后 治疗前观察组(n=43)对照组(n=43) t值P值95.37±22.17 94.84±22.29 -0.111 0.912 62.28±14.76a78.67±10.44a5.945 0.000 62.28±14.76a78.67±10.44a5.945 0.000 17.87±3.26 18.11±3.35 0.337 0.737
3 讨论
2型糖尿病患者的胰岛素生理效能降低,容易引起血糖升高,导致患者胰岛β细胞不可逆损害[7]。对血糖有效控制,不仅可以预防和延缓糖尿病视网膜病变,而且还能够降低神经病变的并发率,常规临床治疗为阶梯式治疗方式,最终才会选择胰岛素进行治疗[8]。虽然2013版糖尿病诊疗指南推荐二甲双弧为一线治疗药物,但是研究发现,短期胰岛素强化治疗可降低血糖毒性,加速胰岛β细胞功能的快速恢复[9]。MCP-1为细胞趋化因子,属于一种炎症细胞因子,对单核细胞趋化蛋白具有特异性,可与NF-κB核因子DNA高度结合而激活基因转录系统。NF-κB具有调节炎症转录因子的功能,正常状态下,胞浆内与NF-κB抑制蛋白结合呈非活化状态,一旦被激活,可诱导TNF-α、IL-6、细胞粘附分子等,调控基因的表达,参与糖尿病发生和发展[10-11]。因此,本研究探讨短期胰岛素强化治疗对2型糖尿病患者外周血单核细胞上单核细胞趋化蛋白-1和核因子-κB表达的影响,为临床治疗提供理论依据。
本研究发现,治疗2周后,两组患者空腹血糖、餐后血糖和餐后2 h血糖均降低,且观察组患者低于对照组,观察组患者的血糖达标率为83.72%,显著高于对照组的58.14%,差异有统计学意义。说明短期胰岛素强化治疗可降低患者血糖,提高血糖达标率。HOMA-β反映了患者胰岛β细胞改善程度,患者机体胰岛素抵抗的水平用HOMA-IR反映。胰岛素是最强、最持久的降糖药物,可有效地控制血糖水平,提高胰岛素的敏感性,快速消除高血糖毒性,减轻患者胰岛β细胞“负担”,干扰甚至消除“高血糖-β细胞分泌-β细胞衰竭-高血糖”恶性循环,达到治疗2型糖尿病的目的[12-13]。研究结果表明,治疗后两组患者的HOMA-β升高而HOMA-IR降低,且观察组患者的HOMA-β显著高于对照组,而HOMA-IR明显低于对照组。说明短期胰岛素强化可改善2型糖尿病患者胰岛β细胞功能[14]。同时本研究发现,治疗后两组患者的MCP-1和NF-κB均降低,观察组患者的MCP-1和NF-κB明显低于对照组,说明短期胰岛素强化治疗可减轻2型糖尿病患者炎症反应。胰岛素可以抑制炎症因子的产生和释放,对2型糖尿病的炎症反应具有抑制作用,可减轻糖尿病患者体内增强的氧化应激,胰岛素强化治疗可降低血hsCRP、MCP-1等炎症因子水平,降低促炎症因子及依赖促炎症因子的NF-κB激活,上调MCP-1表达[15]。
综上所述,短期胰岛素强化治疗2型糖尿病患者,可降低空腹血糖、餐后血糖和餐后2 h血糖水平,良好的控制血糖,提高HOMA-β指标,降低HOMA-IR,有效改善胰岛β细胞功能,降低外周血单核细胞MCP-1和N-κB表达,减轻体内的炎症反应。
[1]王薇,楼青青,赵芳,等.中外糖尿病社会心理学评价比较:来自糖尿病态度、愿望与需求研究的结果[J].中华糖尿病杂志,2016,42 (1):29-34.
[2]王文诗,张彩红.胰岛素泵强化治疗对初诊2型糖尿病患者胰岛β细胞功能及糖脂代谢的影响[J].宁夏医科大学学报,2014,36(9): 1009-1011.
[3]杨滔,邱莘,莫焕娇,等.短期速效胰岛素联合长效胰岛素强化治疗对初诊2型糖尿病患者胰岛功能及氧化应激的影响[J].现代生物医学进展,2013,13(22):4341-4344.
[4]肖丽.不同分期糖尿病肾病患者血清及尿液IL-18、MCP-1水平变化[J].山东医药,2015,35(13):79-81.
[5]李亚蓉,冯晶,赵湜,等.沙格列汀联合金芪降糖片治疗对糖尿病患者核因子κB表达的影响[J].广东医学,2015,36(18):2897-2899.
[6]中国糖尿病杂志社.中国2型糖尿病防治指南(2010年版)[S].中国糖尿病杂志,2012,20(1):S1-S36.
[7]任惠珠,陈莉明,郑妙艳,等.2型糖尿病患者黎明现象与胰岛α和β细胞功能的关系[J].中华糖尿病杂志,2015,41(6):367-371.
[8]马淑肖,张军旗,郑亚青,等.西格列汀联合胰岛素泵治疗新诊断2型糖尿病的疗效及其对患者血糖波动的影响[J].海南医学,2016, 27(13):2183-2184.
[9]翁建平.指南与时俱进规范重在落实——解读2013年版《中国2型糖尿病防治指南》[J].中华医学信息导报,2014,29(4):11.
[10]顾俊菲,叶山东,汪姗,等.二甲双胍对大鼠肾小球系膜细胞核因子-κB、单核细胞趋化蛋白-1表达及合成的影响[J].中国糖尿病杂志,2014,22(6):565-567.
[11]魏萍,郭志新,秦志宏,等.替米沙坦对2型糖尿病大鼠肾组织MCP-1、NF-κB表达的影响[J].山西医科大学学报,2008,39(12): 1075-1077,1152.
[12]闫洪领,张爱华,李慧琼,等.2型糖尿病合并非酒精性脂肪肝的相关因素及其与胰岛素抵抗的关系[J].海南医学,2015,26(19): 2831-2833.
[13]李绪娴.西格列汀联合胰岛素强化治疗对初诊2型糖尿病疗效观察[J].药物流行病学杂志,2015,24(6):332-334.
[14]李旖旎.两种胰岛素强化治疗初诊糖尿病的疗效观察[J].中国现代药物应用,2015,9(14):157-158.
[15]郑伟英,楼时先,包慧兰,等.α-硫辛酸联合胰岛素强化治疗对初诊2型糖尿病患者脂肪因子和胰岛素抵抗的影响[J].新医学,2015, 46(2):87-91.
Effects of short-term intensive insulin therapy on expression of MCP-1 and NF-κB in peripheral blood frompatients with type 2 diabetes.
YANG Ming-ming1,CHENG Lin1,XU Bing1,ZHAO Ti-ling2.Department of Endocrinology1,Department of Clinical Laboratory2,Heze Municipal Hospital,Heze 274031,Shandong,CHINA
ObjectiveTo study the effects of short-term intensive insulin therapy on expression of monocyte chemoattractant protein-1(MCP-1)and nuclear factor-κB(NF-κB)in peripheral blood from patients with type 2 diabet-ic.MethodsEighty-six patients with type 2 diabetes in our hospital from August 2015 to June 2016 were selected as the research subjects.They were divided into observation group and control group according to the random number table method,with 43 patients in each group.The observation group patients were given short-term intensive insulin treatment,and the control group patients were treated with metformin hydrochloride.After 2 weeks of treatment,the blood sugar compliance rate and index of beta cell function were observed,and the expression of MCP-1 and NF-κB were detected by flow cytometry.ResultsAfter 2 weeks of treatment,the fasting blood glucose(FBG),postprandial blood glucose(PBG)and 2-hour postprandial blood glucose in observation group were respectively(6.27±1.21)mmol/L,(9.17± 1.19)mmol/L,(7.07±1.12)mmol/L,which were significantly lower than those in control group of(7.41±1.13)mmol/L, (10.88±0.25)mmol/L,(9.91±0.16)mmol/L,and the differences were statistically significant(P<0.01).The blood sugar compliance rate in observation group was 83.72%,which was significantly higher than 58.14%in control group,and the difference was statistically significant(c2=6.824,P=0.009).The insulin secretion index(HOMA-β)in observation group was(41.37±3.43),which was significantly higher than that in the control group of(35.17±2.78),and the insulin resistance index(HOMA-IR)was(3.26±0.86),which was significantly lower than that in control group of(4.93±1.15),P<0.01.The levels of MCP-1 and NF-κB in the observation group were respectively(62.28±7.76)ng/L,(6.47±1.96)ng/L, which were significantly lower than(78.67±10.44)ng/L,(9.78±2.13)ng/L in the control group,and the differences were statistically significant(P≤0.01).ConclusionShort-term intensive insulin therapy can improve the blood glucose compliance rate and beta cell function,with reduced expression of MCP-1 and NF-κB.
Intensive insulin therapy;Type 2 diabetes;Pancreatic beta cell function;Monocyte chemoattractant protein-1(MCP-1);Nuclear factor-κB(NF-κB)
R587.1
A
1003—6350(2017)02—0242—04
10.3969/j.issn.1003-6350.2017.02.024
2016-06-29)
杨明明。E-mail:pyyetr@163.com

