凉血五根汤加味结合西医治疗过敏性紫癜性 肾炎疗效观察
李 耶 周文祥
1湖北中医药大学临床医学院2015级硕士研究生,武汉 430061 2武汉市第一医院肾内科,武汉 430022
过敏性紫癜性肾炎(HSPN)是过敏性紫癜累及肾脏,引起肾脏损害的一种常见的继发性肾小球疾病。文献[1]报道本病的肾脏受累率为20%~80%。本病肾脏受累的临床及病理表现、治疗反应和预后都具有多样性,应引起高度重视。目前,单纯的西医治疗效果不甚满意,笔者以凉血五根汤加味结合西医治疗HSPN患者30例,疗效显著,现报道如下。
1 资料与方法
1.1 一般资料
选择本院2015年9月—2017年1月收治的经临床和实验室检查确诊为HSPN的患者58例,随机分为观察组和对照组。观察组30例,其中男19例,女11例,年龄19~68岁,平均年龄(29.11±15.37)岁,病程6 d~4年,平均病程(8.43±18.11)个月;其中孤立性血尿或蛋白尿5例,血尿合并蛋白尿6例,肾炎综合征9例,肾病综合征10例。对照组28例,其中男18例,女10例,年龄18~69岁,平均年龄(28.52±14.76)岁,病程7 d~5年,平均病程(9.04±19.25)个月;其中孤立性血尿或蛋白尿4例,血尿合并蛋白尿6例,肾炎综合征8例,肾病综合征10例。2组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 入组标准
西医诊断参照《过敏性肾炎的诊断与治疗(草案)》[2]中相关细则,排除原发性IgA肾病、急性肾小球肾炎、系统性红斑狼疮、病毒性肝炎等疾病;左肾静脉压迫综合征引起的血尿、蛋白尿。
中医辨证分型参照《中药新药临床研究指导原则》[3]中急慢性肾炎的分型,分为3型:风热夹瘀型、阴虚内热型、脾肾气虚型。
1.3 治疗方法
1.3.1 对照组 入院后去除致病因素,停止接触可疑致敏食物及药物等,适当予以抗过敏药,氯雷他定5.0 mg,每日1次。常规予以ACEI、ARB、抗凝及其他对症处理,伴有感染者予以抗感染治疗,对于临床表现轻微,镜下血尿、尿蛋白定量<2.0 g/24 h者仅予以对症支持治疗,表现为肾病综合征或尿蛋白定量>2.0 g/24 h或肉眼血尿明显者予以强的松0.5~1.0 mg/(kg·d),口服,6~8周后开始减量,每周递减原量的10%。激素疗效不明显者,可加用CTX或雷公藤制剂治疗。
1.3.2 观察组 在对照组治疗基础上,采用中药辨证施治,予以凉血五根汤加味,方药组成为白茅根30 g,茜草根10 g,紫草根10 g,瓜蒌根15 g,板蓝根10 g,槐花15 g,地榆10 g,丹皮10 g,小蓟10 g,仙鹤草15 g。风热夹瘀型,加银花10 g,连翘12 g,以疏散风热、凉血化瘀;阴虚内热型,加女贞子12 g,旱莲草12 g,生地12 g,以滋阴清热、活血凉血;脾肾气虚型,加党参12 g,黄芪30 g,当归10 g,白芍12 g,以补益脾肾兼固摄。上药每日1剂,水煎取汁200 ml,早晚温服。2组均治疗2个月后比较临床疗效。
1.4 观察指标与疗效判定标准
比较2组治疗前后实验室指标的变化[24 h尿蛋白定量(24 h Upro)、尿微量清蛋白(mAlb)、尿红细胞(U-RBC)、血浆清蛋白(Alb)、血尿素氮(BUN)];水肿、血压、皮肤紫癜的改善情况。观察2组不良反应发生情况,如继发感染、精神症状(失眠、多梦、烦躁)、痤疮、向心性肥胖、满月脸等。
参照文献[4]拟定疗效判定标准,完全缓解:症状与体征完全消失,尿常规检查阴性;基本缓解:症状与体征基本消失,尿蛋白定量及U-RBC计数较起病时减少50%以上;有效:症状与体征明显好转,尿蛋白定量及U-RBC计数较起病时减少25%以上;无效或恶化:尿蛋白定量及U-RBC计数无明显变化。总有效率=[(完全缓解+基本缓解+有效)例数/总例数]×100%。
1.5 统计学处理

2 结果
2.1 2组临床疗效的比较
治疗组总有效率为93.3%,对照组总有效率为67.9%,组间比较,差异有统计学意义(P<0.05)。见表1。
2.2 2组实验室指标的比较
治疗前,2组实验室各项指标比较,差异均无统计学意义(P>0.05);治疗后,2组实验室各项指标均显著下降(P<0.05),且观察组各项指标较对照组改善更显著(P<0.05)。见表2。
2.3 2组不良反应的比较
治疗中,观察组出现不良反应5例,占16.67%,对照组出现不良反应12例,占42.86%,给予对症治疗后,均有所缓解。观察组不良反应发生率明显低于对照组(P<0.05)。

表1 2组患者临床疗效的比较(例,%)
与对照组比较△P<0.05
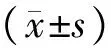
表2 2组治疗前后实验室指标的比较
与治疗前比较*P<0.05;与对照组比较△P<0.05
3 讨论
HSPN是过敏性紫癜常见的并发症,是一种系统性小血管炎性疾病,其病理特点是以肾小球系膜增生,上皮细胞新月体及系膜区IgA沉积为主。本病常以典型的紫癜皮损为首发症状,肾脏受累多发生在皮损出现的1个月内[5]。有文献[6]报道肾脏受累程度是影响HSPN预后的重要因素。目前,西医治疗本病多给予抗过敏、抗凝、降低毛细血管通透性、糖皮质激素或免疫抑制剂,使全身弥漫性小血管炎症减轻,调节细胞免疫功能,阻断本病发病机制的多个环节。虽临床疗效较好,但不良反应明显。在西医治疗的基础上结合中医辨证施治,可明显提高HSPN的治疗效果,减轻激素或免疫抑制剂的不良反应。
紫癜性肾炎属于中医“血尿”、“尿浊”、“肌衄”、“水肿”等范畴,多因素体血热内蕴,感受风、热、湿、毒之邪,扰动血络,壅盛聚毒,迫血妄行,以致血溢脉络,外溢肌肤则皮肤紫癜,热毒灼伤肾络,肾失封藏则表现为血尿、蛋白尿。因此,热毒之邪是本病的主要病因,血瘀是主要的病理因素,为本病的中心环节,血脉瘀滞,阻碍三焦水道的正常运行,致使精微不能循行常道而外泄,以致形成蛋白尿;血阻肾络,血不循经而致血尿,故以清热解毒、凉血化瘀止血为HSPN主要治则。本研究应用凉血五根汤加味治疗本证取得较好效果。凉血五根汤为著名的老中医赵炳南先生的经验方,方中白茅根、板蓝根、瓜萎根、槐花、地榆清热解毒而凉血;紫草根、茜草根、丹皮凉血活血;小蓟凉血止血,治疗尿血;仙鹤草补虚扶正,诸药合用,直达病机,共奏清热解毒、凉血化瘀止血之功。其中白茅根可清热利尿,清下焦湿热,改善HSPN患者的水肿、减少蛋白尿;地榆酸苦微寒,性沉寒入下焦,对于血热证,既能清降,又能固涩,但是清而不泄,涩而不滞,为凉血止血之要药;紫草根凉血活血,凉血而不滞,活血而不散,补中益气,对于紫癜类病虚证实证均能使用。现代研究[7-8]表明早期应用凉血化瘀中药可调节免疫功能紊乱,阻断变态反应,改善直接或间接造成的组织成分破坏,从而恢复免疫功能平衡,同时还可扩张血管,改善微循环,调节肾单位血液动力学状态,降低毛细血管通透性,抑制和减轻炎性损害,防止肾脏纤维组织增生,促进增生部软化和吸收。运用清热解毒、凉血化瘀止血法能加速局部组织缺血、出血、水肿及炎症浸润等病理性改变的恢复[9],改善肾脏远期预后,极大提高治疗效果。笔者通过临床观察,在西医治疗的同时应用凉血五根汤加味辨证施治,显著提高HSPN临床疗效,减轻激素的不良反应,但在远期疗效和预防复发等方面仍需进一步观察和探讨。
[1] 王海燕.肾脏病学[M].北京:人民卫生出版社,2008:1379.
[2] 王新良,戎赞华.过敏性肾炎的诊断与治疗(草案)[J].中华实用儿科临床杂志,2011,26(17):1381-1384.
[3] 郑筱萸.中药新药临床研究指导原则[M].北京:中国医药科技出版社,2002.
[4] 叶任高,陈裕盛,方敬爱.肾脏病诊断与治疗及疗效标准专题讨论纪要[J].中国中西医结合肾病杂志,2003,4(6):355-357.
[5] 厉洪江,张迎辉,刘翠华,等.血浆血管内皮生长因子、尿微量白蛋白及β2-微球蛋白与过敏性紫癜患儿早期肾损伤的相关性[J].新乡医学院学报,2008,25(2):173-175.
[6] 何金华,李志辉,段翠蓉,等.紫癜性肾炎患儿蛋白尿、免疫病理和体液免疫的关系[J].中华实用儿科临床杂志,2008,23(5):362-363.
[7] 凌锡森,王行宽,陈大舜.中西医结合内科学[M].北京:中国中医药出版社,2001:576.
[8] 郑祖德,叶宁.清热活血对过敏紫城肾炎免疫功能影响[J].南京中医药大学学报,1997,13(4):211-212.
[9] 张冬梅,焦丹红.凉血五根汤结合西医治疗小儿过敏性紫癜50例[J].陕西中医,2010,31(7):826-827.

