Air-Q和Ambu Aura-i插管型喉罩联合纤维支气管镜用于耳畸形儿童气管插管的比较
郅 娟,邓晓明,杨 冬,温 超,徐文莉,王 磊,徐 瑾
中国医学科学院 北京协和医学院 整形外科医院麻醉科,北京 100144
·论 著·
Air-Q和Ambu Aura-i插管型喉罩联合纤维支气管镜用于耳畸形儿童气管插管的比较
郅 娟,邓晓明,杨 冬,温 超,徐文莉,王 磊,徐 瑾
中国医学科学院 北京协和医学院 整形外科医院麻醉科,北京 100144
目的 比较Air-Q和Ambu Aura-i气管插管型喉罩联合纤维支气管镜(FOB)用于耳畸形儿童气管插管的安全性和有效性。方法 120例全麻下行外耳再造手术患儿,根据体重随机分为Air-Q喉罩组(Air-Q组)和Ambu Aura-i喉罩组(Aura-i组),喉罩置入到位后,经Air-Q和Ambu Aura-i插管型喉罩联合FOB实施气管插管。记录喉罩置入、喉罩退出及FOB引导气管插管时间及次数;测量喉罩的套囊压、密封压;观察记录FOB在喉罩开口处的声门暴露分级、喉罩和气管插管操作过程对循环系统的影响以及术后并发症的发生情况。结果 120例患儿全部完成喉罩置入、气管插管和喉罩退出,Air-Q组和Aura-i组的喉罩置入时间、气管插管时间和喉罩退出时间分别为(14.1±7.2) s和(10.8±5.2) s(P<0.05)、(39.8±9.5) s 和(24.1±8.2) s (P<0.05)、(18.2±5.1) s 和 (14.7±3.7) s (P<0.05);Air-Q组和Aura-i组在喉罩开口处FOB观察的声门暴露分级相近,声门直视率分别为80.0%和86.7%; Air-Q组和Aura-i组的平均漏气压分别为(20.5±4.8) cmH2O和(22.2±5.0) cmH2O(P<0.05),平均套囊压分别为(22.9±11.5) cmH2O和(33.9±15.9) cmH2O(P<0.05)。两种插管方式插管对血流动力学影响较小,术后2 h Air-Q组和Aura-i组分别有4例和3例发生咽痛,并发症较低。结论 Air-Q 和Ambu Aura-i插管型喉罩联合FOB用于耳畸形儿童气管插管均有操作简单、插管成功率高、术后并发症少等优点,其中Ambu Aura-i 插管型喉罩的优点更为突出。
气管插管型喉罩通气道;Air-Q;Ambu Aura-i;纤维支气管镜引导插管;耳畸形儿童
ActaAcadMedSin,2016,38(6):637-642
Air-Q气管插管型喉罩(Air-Q intubating laryngeal airway,Air-Q)是目前临床使用较为广泛的插管型喉罩,其型号齐全,管壁柔韧、变形能力强,可引导盲探、视可尼硬镜以及纤维支气管镜(fiberoptic bronchoscope,FOB)等多种气道处理工具完成气管插管,具有较高的插管成功率[1]。Ambu Aura-i(Aura-i single use laryngeal mask-sterile)是一种新型的气管插管型喉罩,材质柔软,独特的90°弯曲与咽喉部的生理曲线相近,但临床应用时间较短、使用范围有限,尤其缺少耳畸形儿童的相关研究,因耳畸形患儿多合并偏颌及小下颌畸形,口咽腔解剖存在异常,可能导致插管困难。本研究通过比较Ambu Aura-i和Air-Q在FOB引导下行耳畸形儿童气管插管的临床安全性及有效性,为耳畸形儿童安全有效地使用插管型喉罩提供参考。
对象和方法
对象 选取本院择期在全身麻醉下小耳畸形拟行耳再造手术患儿120例,美国麻醉医师协会分级Ⅰ级,年龄5~12岁,体重17~50 kg,根据使用喉罩的不同随机分为Air-Q组和Aura-i组,每组60例。排除标准:牙齿松动、有胃食道返流危险以及预测面罩通气困难或既往麻醉有面罩通气困难史。
准备工作 根据患儿体重选择合适的一次性插管型喉罩,17~30 kg选用2号Air-Q/Aura-i;30~50 kg选用2.5号Air-Q/3号Aura-i;根据患儿年龄按照公式(气管导管ID=年龄/4+4),再参考身高体重选择合适型号的气管导管及匹配的退喉罩管芯(气管导管型号在4.5~5.5选用中号,6.0~6.5选用大号),使用前常规检查喉罩的密闭性,用利多卡因凝胶充分润滑喉罩背面、喉罩导气管内壁和气管导管外壁。检查FOB的光源,润滑镜干,再将气管导管固定在FOB镜干的根部。
操作过程 患儿入室后,建立静脉输液通路,不合作患儿采用七氟醚吸入诱导后再开放静脉通路。用欧美达S5多功能监测仪监测生命体征,取稳定5 min后的数值作为麻醉诱导前的基础值。经静脉壶入咪达唑仑0.03 mg/kg、舒芬太尼0.2 μg/kg,预充氧确定无面罩通气困难后,静脉给予丙泊酚2.0~2.5 mg/kg和罗库溴铵0.6~0.8 mg/kg麻醉诱导,并持续泵注丙泊酚5 mg·kg-1·h-1、瑞芬太尼0.15 μg·kg-1·min-1,面罩纯氧通气1 min后,取头部正中位,颈部垫一个棉垫卷以保持颈部正中位置。将自然充气状态下的插管型喉罩缓慢置入咽部,遇阻力后,连接麻醉机手控呼吸,观察胸廓起伏情况。挤压贮气囊时,无明显漏气声,胸廓起伏良好,听诊双肺呼吸音对称,出现规律的呼气末二氧化碳分压波形,表明经喉罩通气良好;否则需要部分后退再置入或重新置入喉罩以获得最佳通气的喉罩位置。获得满意的喉罩置入位置后,采用Portex专用套囊测压计,测喉罩套囊内压和喉罩密封压(即将氧气流量开至6 L/min,关闭APL阀,在患儿口周刚刚听到漏气声时的环路压力)。将套有气管导管的FOB经插管型喉罩通气导管放入,于通气管在喉罩的开口处观察声门显露情况后,将FOB送入声门见隆突后,推送气管导管进入气管内。退出FOB,通过听诊双肺呼吸音及呼气末二氧化碳分压监测进一步确认气管导管位置正确后,用专用管芯协助退出插管型喉罩,再次确认气管导管位置正确后固定。连接麻醉呼吸机进行间歇正压通气。整个插管操作由熟悉两种插管型喉罩和FOB技术、经验丰富的同一麻醉医师完成。插管型喉罩置入次数超过3次仍不满意或插管时间超过5 min视为插管失败,改用FOB引导或直接喉镜完成气管插管。
监测指标 记录喉罩置入时间(从面罩通气结束到置入喉罩获得满意肺通气)、气管插管时间(喉罩置入成功后到呼气末二氧化碳分压证实气管插管成功)以及喉罩退出时间(气管插管成功后到退出喉罩后呼气末二氧化碳分压再次证实气管插管成功);观察记录FOB在喉罩开口处的声门暴露分级:1级:直视全部声门;2级:直视部分声门;3级:直视未见声门,但寻找可见声门;4级:寻找不到声门;记录喉罩置入和气管插管次数(指喉罩或气管导管退出口腔后重新置入的次数);记录喉罩套囊压力、密封压力;记录操作过程中遇到的问题和处理方法,两组喉罩退出后是否带血以及术后2 h咽喉部疼痛[2](0级:完全无痛;1级:有些痛;2级:与感冒时咽喉痛差不多;3级:比感冒时咽喉痛严重)、声音嘶哑(0级:完全无声音嘶哑;1级:轻度,声音嘶哑只有自己能感觉到;2级:声音嘶哑别人也能察觉到;3级:重度,不能发音)等并发症发生情况。
统计学处理 采用SPSS 16.0统计软件进行分析。计量资料以均数±标准差表示,组内比较采用配对t检验,组间比较采用独立样本t检验,等级资料比较采用χ2检验,P<0.05为差异有统计学意义。
结 果
两组患儿的一般情况差异均无统计学意义(表1)。全部患儿成功置入自然充气状态下的Air-Q和Ambu Aura-i喉罩,其中Air-Q组和Aura-i组分别有6例和5例耳畸形儿童喉罩置入时使用了反转法,分别有2例和1例在喉罩置入时需要辅助上提下颌,Air-Q组有1例置入后漏气较明显,增加充气1.5 ml后消失;全部患儿均通过FOB引导顺利完成气管插管,一次成功率为97.5%,有3例第2次插管成功。其中Air-Q组和Aura-i组各有1例患儿在退喉罩时将气管导管带出,Aura-i组有1例因FOB从气道中退出过早致插管失败。两组耳畸形儿童的喉罩置入、气管插管、退喉罩的平均时间以及喉罩置入到位后的平均套囊压和平均漏气压差异均有统计学意义(P均<0.05),而喉罩置入的次数、FOB下声门的暴露分级以及气管插管的次数差异均无统计学意义(表2)。喉罩和气管插管的操作过程对血流动力学无影响(表3),拔除喉罩时Air-Q组和Aura-i组分别有4例和3例的喉罩上带血,术后2 h随访Air-Q组和Aura-i组分别有4例和3例患儿出现明显咽痛(咽喉部疼痛2级),无特殊处理自行恢复,未出现声音嘶哑和牙损伤。
讨 论
Air-Q插管型喉罩是近年广泛应用于临床的气管插管型喉罩,尤其是儿童使用型号齐全、可用于包括体重5 kg以下的新生儿在内的所有儿童,为儿童解决困难气道提供了较大的便利[3- 4]。Ambu Aura-i是一种新型气管插管型喉罩,可以应用于体重小于7 kg的儿童,通气管90°的弯曲与人体咽喉部生理弯曲一致,自带牙垫的通气管还可以防止管腔咬闭[5- 6]。Air-Q和AmbuAura-i均为插管型喉罩,都具有通气管粗大、长度较短、便于气管导管的通过与退出,但两者在材质、设计及构造等方面存在较大差异,主要体现在以下几个方面:(1)Air-Q是由硅胶材质制成,通气导管质地柔软,韧性及弹性较好。Ambu Aura-i由聚氯乙烯材料构成,管壁相对较硬,遇到阻力时不容易变形; (2)Air-Q的通气管为弯曲角度较大,导管连接头可取下,便于通过更粗的气管导管。Ambu Aura-i导管为固定接头,通气管具有牙垫功能和90°的弯曲度,弯曲点接近罩体,便于置入后罩体的位置向前向上移动;(3)Air-Q喉罩体前端有3条隆脊可有效隔离食道,并与咽后壁形成良好的密闭。Ambu Aura-i的罩体设计更为轻薄,与咽壁的贴合性较好;(4)Air-Q喉罩罩口处有一楔形凸起便于引导气管导管上翘进入气管内;(5)Air-Q有配套的专用退喉罩管芯,而Ambu Aura-i没有,可应用气管导管或其他的退喉罩管芯完成喉罩退出。临床研究已经证实,经Air-Q气管插管型喉罩可采用盲探和可视引导方式完成气管插管[7- 9],由于儿童的声门位置较成人明显偏高,且耳畸形患儿多合并颌面畸形,盲探插管的成功率较低,多数情况下需要FOB的辅助才能顺利完成经喉罩的气管插管[3- 4]。因此,本研究观察比较两种气管插管型喉罩联合FOB引导气管插管用于耳畸形儿童的临床效果。

表 1 两组患儿的一般情况(n=60)
Air-Q组:Air-Q 气管插管型喉罩组;Aura-i组:Ambu Aura-i气管插管型喉罩组
Air-Q group:Air-Q intubating laryngeal airway group;Aura-i group:Ambu Aura-i single-use laryngeal mask-sterile group
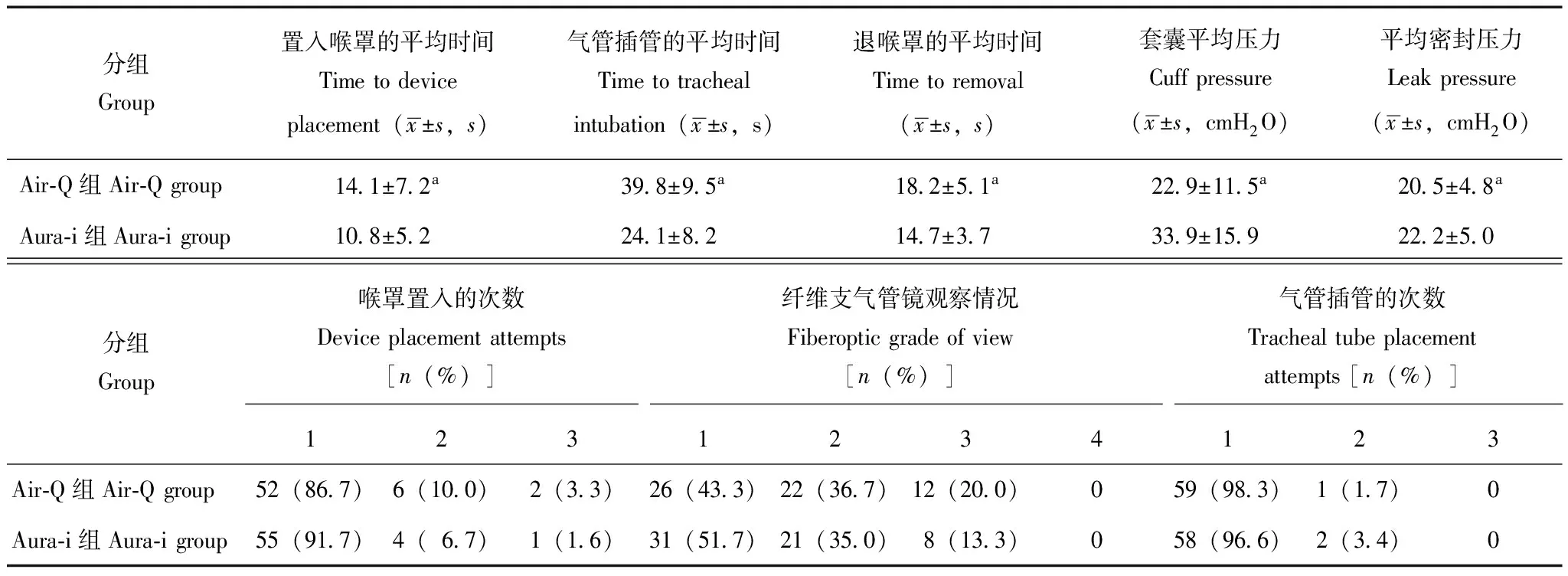
表 2 两组患儿的喉罩置入、纤维支气管镜下声门的暴露分级以及气管插管情况(n=60)
1 cmH2O=0.098 kPa;纤维支气管镜观察情况:1:直视全部声门;2:直视部分声门;3:直视未见声门寻找见声门;4:寻找不到声门;与Aura-i组比较,aP<0.05
the grade of fiberobronchoscopy: 1: the all view of glottis; 2: the partial view of glottis; 3: the view of glottis can be found;4: the view of glottis can not be found;aP<0.05 compared with Aura-i group
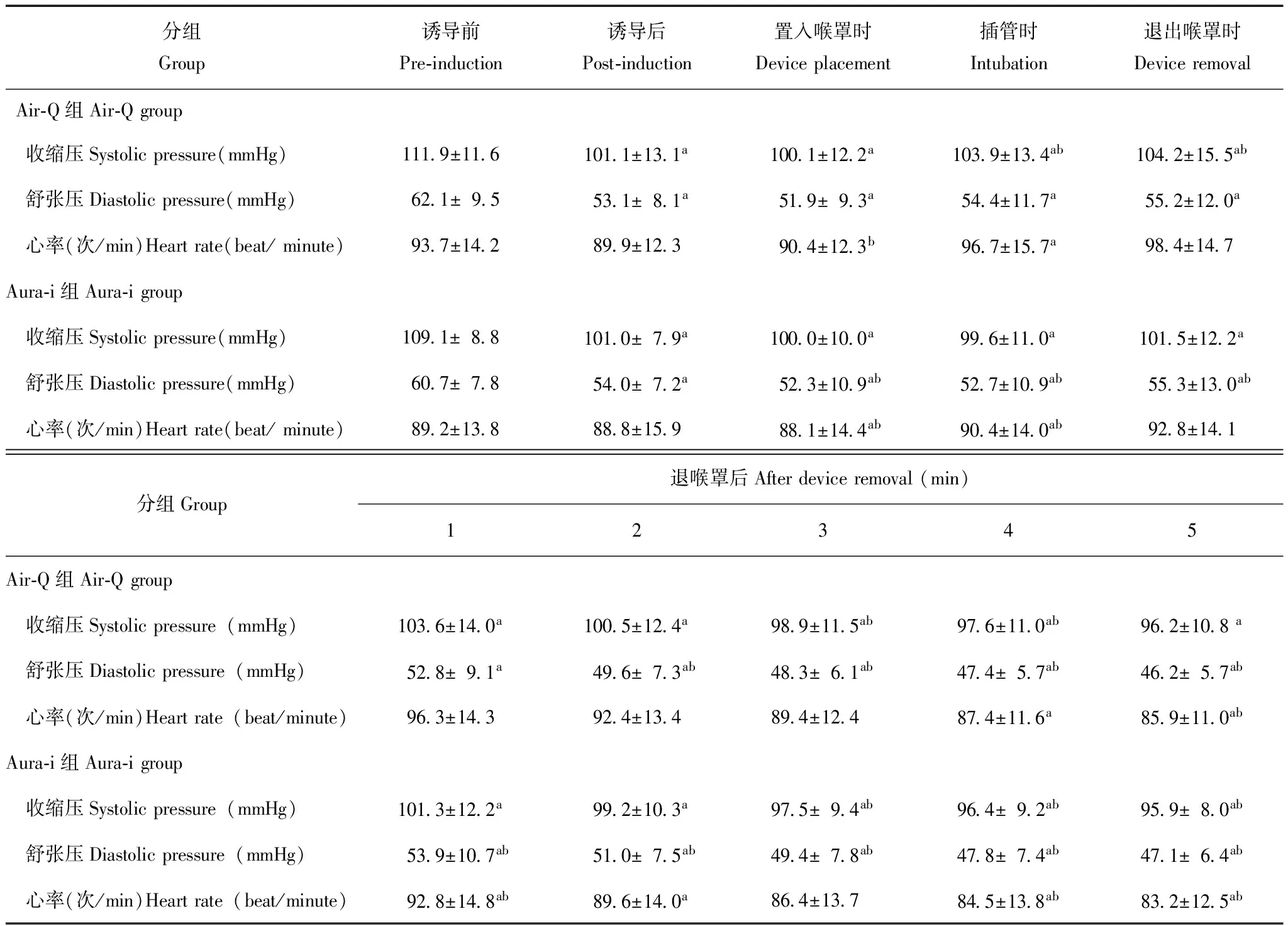
表 3 Air-Q组和Aura-i组喉罩置入和气管插管对血流动力学的影响(n=60,x-±s)
1 mmHg=0.133 kPa;与麻醉诱导前比较,aP<0.05;与麻醉诱导后比较,bP<0.05
aP<0.05 compared with pre-induction;bP<0.05 compared with post-induction
本研究证实,Air-Q和Ambu Aura-i插管型喉罩均有操作简单、置入容易的优点,Air-Q与Ambu Aura-i首次置入成功率分别高达86.7%和91.7%,在通过手法调整[10]和重新置入等方式处理后,喉罩置入到位的成功率可以达到100%。本研究显示Aura-i组不仅首次成功率较Air-Q组稍高,喉罩的置入时间也明显缩短,与文献报道结果[11- 12]基本一致,其原因可能与Air-Q喉罩尖端有3道横嵴,在通过咽后壁时容易在横嵴处出现反折,增加手法调整的机会有关。而Aura-i的通气管的强度相对较大,不易变形,在一定程度上增加了Air-Q喉罩的手法调整的次数。此外,Aura-i的结构与一次性使用普通的Ambu Aura一样,临床应用较多,操作者熟练度较高也在一定程度上缩短操作时间,因此提示在遇到困难气道患者时,可以优先选择Aura-i尽快获取有效通气,为插管营造时间。本研究证实,自然充气状态下置入,两种喉罩均可以获得良好的密封性,置入后即可获得良好的通气并实施插管操作,简化了操作步骤。但Aura-i组的套囊压和漏气压均明显高于Air-Q组[12],可能与Aura-i的罩口较深、靠近罩口的大角度弯曲增加了前后径以及柔软的套囊与咽壁贴合更好相关[6,13- 14]。
本研究两种插管型喉罩的FOB镜下分级情况无差异,两种喉罩均可以获得良好的声门对应关系,其中80%以上耳畸形儿童可以直视声门,其余耳畸形儿童均可通过调节FOB的前端角度找到声门,全部耳畸形儿童均在FOB引导下完成气管插管,部分FOB下不能直视声门的耳畸形儿童,在气管导管推送出现困难时,可以通过助手辅助上提下颌的方法帮助完成送管。本研究提示,由于儿童的气管较短,气管导管进入声门下的距离有限,且部分耳畸形患儿咽腔容积小,操作空间小,在喉罩退出时有可能出现气管导管脱出声门的情况。因此,退出喉罩时必须保持退喉罩管芯的稳定,退出喉罩后必须再次确认气管导管在气管内。本研究Aura-i组的喉罩退出时间明显短于Air-Q组,原因可能与Air-Q喉罩内的楔形突起有关[15]。该突起的主要目的是在盲探插管时引导气管导管前端上翘,便于气管导管前端进入声门,但也在一定程度上增加了气管导管退出的阻力。Aura-i喉罩缺少专用的退喉罩管芯,本研究统一使用Air-Q专用的退喉罩管芯。
临床研究表明,气管插管导致的血流动力学反应主要与显露声门时喉镜对舌根和咽喉部的刺激以及插入气管导管时对气管壁的刺激有关,由于避免和减轻了常规喉镜对会厌、舌根和咽部肌肉深部感受器的机械性刺激[16],本研究两组耳畸形儿童的气管插管过程中对血流动力学影响轻微,两组差异无统计学意义。
由于小耳畸形综合症是耳廓先天性发育不良,常伴有外耳道闭锁、中耳畸形和颌面部畸形[17- 18],因此耳畸形儿童多合并下颌发育不良、小颏畸形,导致口咽腔容积小,可能在插管时存在困难,由于本研究设计均为插管型喉罩,意在两种不同插管型喉罩的比较,可以看到应用这两种插管型喉罩,声门对位情况良好,基本可以解决耳畸形患儿的插管问题,为选用插管工具提供启发,减少插管损伤及避免未预测的困难气道的发生。
综上,耳畸形儿童经Air-Q和Aura-i插管型喉罩FOB引导插管具有喉罩置入容易、插管成功率高、循环反应轻、并发症少等优点,为耳畸形儿童气管插管提供了新的插管选择。其中Aura-i插管型喉罩的喉罩置入、气管导管插入以及喉罩退出时间均明显短于Air-Q组。
[1]杨冬,邓晓明,佟世义,等. 困难气道患者Cookgas气管插管型喉罩引导气管插管的效果[J]. 中华麻醉学杂志, 2008,28(11):1047- 1048.
[2]Sumathi PA, Shenoy T, Ambareesha M, et al.Controlled comparison between betamethasone gel and lidocaine jelly applied over tracheal tube to reduce postoperative sore throat, cough, and hoarseness of voice[J].Br J Anaesth,2008,100(2):215- 218.
[3]杨冬,邓晓明,佟世义,等. Cookgas和Fastrach插管型喉罩联合纤维光导支气管镜用于预测重度困难气道管理的比较[J]. 中国医学科学院学报,2013,35(5):477- 482.
[4]郅娟,杨冬,邓晓明. 插管型喉罩的临床应用及进展[J]. 临床麻醉学杂志,2014,30(2):204- 206.
[5]Sudhir G, Redfern D, Hall JE,et al. A comparison of the disposable Ambu®AuraOnceTMlaryngeal mask with the reusable LMA classic laryngeal mask airway[J]. Anaesthesia, 2007, 62(7): 719- 722.
[6]Baidya DK, Chandralekha Darlong V, Pandey R, et al. Comparative efficacy and safety of the Ambu®AuraOnceTMlaryngeal mask airway during general anaesthesia in adults: a systematic review and meta-analysis[J]. Anaesthesia,2014,69(9):1023- 1032.
[7]Yang D, Deng XM, Tong SY, et al.Fibreoptic intubation through Cookgas intubating laryngeal airway in two children[J].Anaesthesia.2009,64(10):1148- 1149.
[8]邓晓明,杨冬,魏灵欣, 等.全麻患者经Cookgas气管插管型喉罩盲探气管插管的可行性[J].中华麻醉学杂志,2006,26(3):224- 226.
[9]杨冬,邓晓明,佟世义,等. 困难气道患者Cookgas气管插管型喉罩引导气管插管的效果[J]. 中华麻醉学杂志, 2008,28(11):1047- 1048.
[10]Gerstein NS, Braude DA, Hung O, et al. The Fastrach intubating laryngeal mask airway: an overview and update[J]. Can J Anaesth,2010,57(6):588- 601.
[11]Theiler LG, Kleine-Brueggeney M, Luepold B, et al. Performance of the pediatric-sized i-gel compared with the Ambu AuraOnce laryngeal mask in anesthetized and ventilated children[J]. Anesthesiology,2011,115(1): 102- 110.
[12]Jagannathan N, Sohn LE, Sawardekar A,et al.A randomized trial comparing the Ambu®Aura-iTMwith the Air-QTMintubating laryngeal airway as conduits for tracheal intubation in children[J].Paediatr Anaesth,2012,22(12):1197- 1204.
[13]White MC, Cook TM, Stoddart PA. A cri-tique of elective pediatric supraglottic airway devices[J]. Paediatr Anaesth,2009,19(1): 55- 65.[14]Hagberg CA, Jensen FS, Genzwuerker HV, et al. A multicenter study of the Ambu laryngeal mask in nonparalyzed, anesthetized patients[J]. Anesth Analg,2005,101(6):1862- 1868.
[15]Karim YM, Swanson DE. Comparison of blind tracheal intubation through the intubating laryngeal mask airway (LMA FastrachTM) and the Air-QTM[J]. Anaesthesia, 2011,66(3):185- 190.
[16]Siddiqui NT,Khan FH. Hemodynamic response to tracheal intubation via intubating laryngeal mask airway versus direct laryngoscopic tracheal intubation[J]. J Pak Med Assoc, 2007,57(1):11- 14.
[17]王炜. 整形外科学[M]. 杭州: 浙江科学技术出版社,1999:1066- 1068.
[18]Daniela VL, Leoncini E, Mastroiacovo P.Microtia-anotia:a global review of prevalence rates[J].Birth Defects Research,2011,91(4):813- 822.
Comparison of the Ambu Aura-i with the Air-Q Intubating Laryngeal Airway as A Conduit for Fiberoptic-guided Tracheal Intubation in Children with Ear Deformity
ZHI Juan,DENG Xiao-ming,YANG Dong,WEN Chao,XU Wen-li,WANG Lei,XU Jin
Department of Anesthesiology,Plastic Surgery Hospital,CAMS and PUMC, Beijing 100144,China
DENG Xiao-ming Tel:010- 88772091, E-mail:dengxiaoming2003@sina.com
Objective To compare the Ambu Aura-i with the Air-Q intubating laryngeal airway for fiberoptic-guided tracheal intubation in ear deformity children.Methods Totally 120 children who were scheduled for elective auricular reconstruction surgery requiring general anaesthesia with tracheal intubation were enrolled in this prospective study. They were randomized to receive either the Ambu Aura-i (Aura-i group) or Air-Q (Air-Q group). The time for successful tracheal intubation was assessed. The attempts for successful device insertion, leak pressures, cuff pressures, fiberoptic grade of laryngeal view, time for removal of the device after endotracheal intubation, and complications were recorded. Results Device placement, endotracheal intubation, and removal after endotracheal intubation were successful in all patients. The Air-Q group required longer time than the Aura-i group in device placement[(14.1±7.2) svs. (10.8±5.2) s,P<0.05], successful endotracheal intubation [(39.8±9.5) svs. (24.1±8.2) s,P<0.05], and device removal [(18.2±5.1) svs. (14.7±3.7) s,P<0.05]. There were no differences in fiberoptic grade of view between these devices, and the percentage of glottis seen was 80.0% (Air-Q group)vs. 86.7% (Aura-i group). The leak pressure was (20.5±4.8) cmH2O in the Air-Q group and (22.2±5.0) cmH2O in the Aura-i group (P<0.05), and the cuff pressure was (22.9±11.5)cmH2O in the Air-Q group and (33.9±15.9) cmH2O in the Aura-i group (P<0.05). Hemodynamic changes were not significantly different between two group. The incidence rate of sore throat two hours after operation was 6.5% (n=4) in the Air-Q group and 5% (n=3) in the Aura-i group. Conclusion Both Ambu Aura-i and Air-Q intubating laryngeal airway are effective conduits forberoptic-guided tracheal intubation, with advantages including simple operation, high success rate, and fewer complications, especially the Ambu Aura-i.
intubating laryngeal airway;Air-Q; Ambu Aura-i; fiberoptic intubation; ear deformity children
北京协和医学院青年科研基金(3332013094)Supported by the Peking Union Medical College Youth Scientific Research Funds (3332013094)
邓晓明 电话:010- 88772091,电子邮件:dengxiaoming2003@sina.com
R614
A
1000- 503X(2016)06- 0637- 06
10.3881/j.issn.1000- 503X.2016.06.003
2015- 11- 19)

