急性脑梗死患者静脉溶栓后出血性转化的危险因素分析
晏小琼,谭倩,余丹芳,付斌,郭珍立
·临床研究·
急性脑梗死患者静脉溶栓后出血性转化的危险因素分析
晏小琼,谭倩,余丹芳,付斌,郭珍立
目的:探讨急性脑梗死患者静脉溶栓后出血性转化(HT)的危险因素。方法:回顾性分析186例接受静脉溶栓治疗的急性脑梗死患者的临床资料。根据溶栓后3 d复查头颅CT的结果,将患者分为有HT组31例和无HT组155例,对静脉溶栓后发生HT的相关危险因素进行单因素及多因素Logistic回归分析。结果:单因素分析表明,糖尿病史、心房纤颤史、大面积脑梗死、溶栓前美国国立卫生研究院脑卒中量表(NIHSS)评分、起病-溶栓时间(OTT)以及溶栓后24 h血压是急性脑梗死患者静脉溶栓后发生HT的危险因素。进一步多因素Logistic回归分析显示,大面积脑梗死、溶栓前高NIHSS评分、溶栓后24 h高舒张压及收缩压是急性脑梗死患者静脉溶栓后发生HT的独立危险因素。结论:大面积脑梗死、溶栓前高NIHSS评分、溶栓后24 h高舒张压及收缩压是急性脑梗死患者静脉溶栓后发生HT的独立危险因素。
急性脑梗死;静脉溶栓;出血性转化;危险因素
众所周知,脑梗死是临床上常见、多发的脑血管病,其有效的治疗方法为静脉溶栓治疗[1]。在静脉溶栓带来脑血管再通的同时,溶栓后高达20%的出血性转化(hemorrhagic transformation,HT)可致患者病情加重和死亡。这在一定程度上影响了溶栓治疗的安全性。因此,早期识别脑梗死患者静脉溶栓后发生HT的危险因素,对及时、有效的溶栓治疗具有重要的临床意义。本文采用回顾性病例对照研究方法分析186例急性脑梗死患者接受静脉溶栓治疗后发生HT的相关危险因素,现报告如下。
1 资料与方法
1.1 一般资料
选择2010年5月至2015年5月湖北省中西医结合医院神经内科接受静脉溶栓治疗的急性脑梗死患者186例,男106例,女80例;入院前经颅脑CT或MRI确诊为急性脑梗死;溶栓前美国国立卫生研究院脑卒中量表(national institutes of health stroke scale,NIHSS)评分≥4分;均入院后(发病6 h内)给予尿激酶(100~150万U加入0.9%生理盐水50 mL于1 h内持续静脉输入)进行静脉溶栓治疗;排除颅内出血、有溶栓禁忌症及严重心、肝、肾功能不全者。根据溶栓治疗后3 d复查颅脑CT的结果,将患者分为HT组31例及无HT组155例。
1.2 研究方法
比较2组患者的性别、年龄、既往病史、大面积脑梗死、起病-溶栓时间(onset to treatment time, OTT)、溶栓前NIHSS评分、溶栓前后血压及溶栓前纤维蛋白原等临床资料。
1.3 统计学处理
使用SPSS 17.0进行数据分析,计量资料以(x± s)表示,组间比较采用独立样本t检验,分类变量比较采用卡方检验。多因素分析用Logistic回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 急性脑梗死患者静脉溶栓后发生HT的相关危险因素的单因素分析
单因素分析表明,糖尿病史、心房纤颤史、大面积脑梗死、溶栓前NIHSS评分、OTT以及溶栓后24 h血压是急性脑梗死患者静脉溶栓后发生HT的危险因素,见表1。
2.2 急性脑梗死患者静脉溶栓后发生HT的相关危险因素的多因素Logistic回归分析
将上述单因素分析具有统计学意义的危险指标进一步进行多因素Logistic回归分析,结果表明大面积脑梗死、溶栓前高NIHSS评分、溶栓后24 h高舒张压及收缩压是急性脑梗死患者静脉溶栓后发生HT的独立危险因素,见表2。
3 讨论
HT是指脑梗死患者首次CT或MRI检查未发现出血,但是经过抗凝、溶栓等治疗后经CT或MRI复查证实梗死区内继发性脑出血。HT的发生一方面增加了脑血管病患者的致残率与死亡率,另一方面增加了溶栓、抗凝等促进脑血管再通治疗风险[2]。因此,只有充分认识影响脑梗死患者静脉溶栓后发生HT的相关危险因素,做好溶栓治疗风险评估,最大程度上降低HT的发生率,才能更好地改善患者预后,提高患者的生存时间及生活质量。
众所周知,脑梗死面积越大,继发性脑水肿对周围血管压迫越重,更易导致血管壁通透性增加,在血管再通时易发生再灌注后出血。大面积脑梗死是由于脑动脉主干闭塞导致其所供血的脑组织广泛水肿、坏死。穆雪梅[3]研究显示大面积脑梗死患者HT发生率为29.4%,远远高于腔隙性梗死患者HT发生率(0.94%)。Kerenyi等[4]的研究表明,245例急性脑梗死患者有29%的患者出现HT,多因素回归分析证实脑梗死面积是HT的独立危险因素。这一点与我们的研究结果相一致。
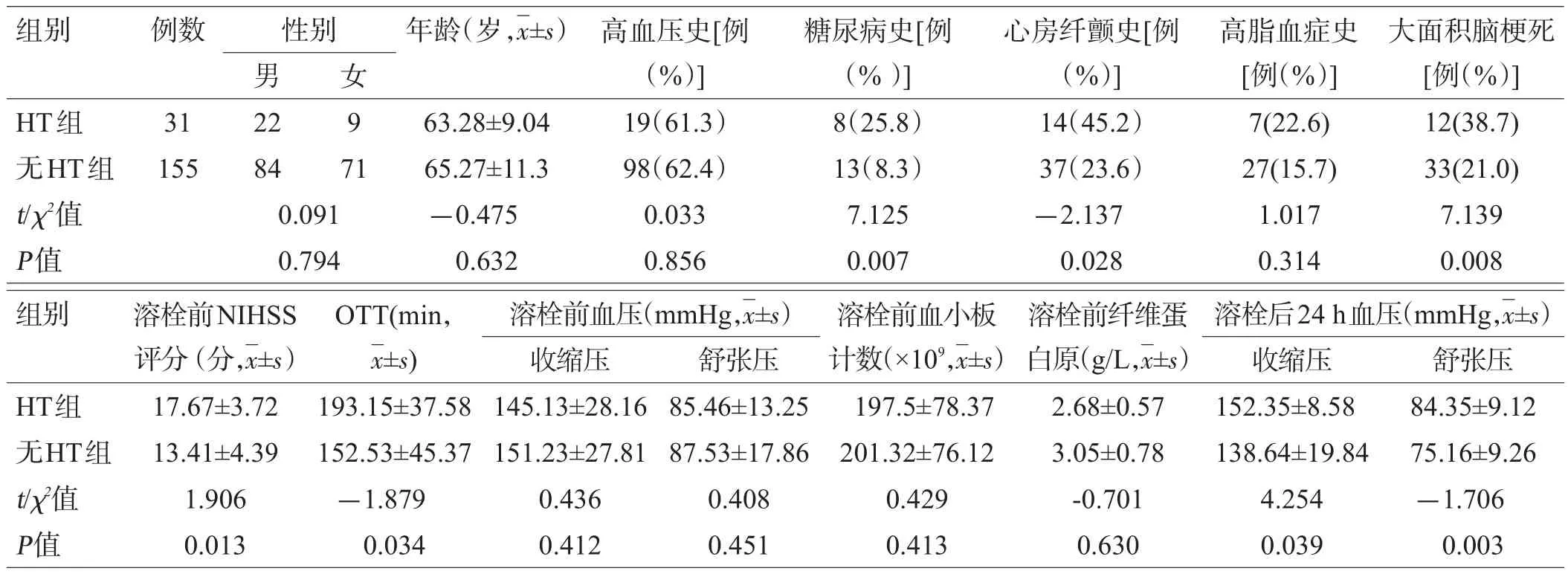
表1 2组患者静脉溶栓后发生HT相关危险因素的单因素分析

表2 2组静脉溶栓后发生HT相关危险因素的的多因素Logistic回归分析
国内外研究表明,溶栓前临床症状越重,溶栓后发生HT的几率越高。国立神经病与中风研究所研究表明[5]术前NIHSS评分>20分的患者出现HT的比例远远高于术前NIHSS评分≤ 5分的患者,前者是后者的11倍,当NIHSS评分>25分时,禁忌溶栓治疗。Tanne等[6]的研究也证实,NIHSS评分>20分患者发生HT的几率为8%,但当NIHSS评分≤10分时,HT的发生率仅为3%。冼文川等[7]研究亦表明术前NIHSS评分是患者溶栓术后发生HT的独立危险因素之一,这一点与我们的研究结果相一致。
高血压患者脑血管壁长期承受较大的压力,可导致血管壁变性、坏死,在溶栓治疗过程中更易发生HT。邵自强等[8]通过对比113例HT患者和1115例非HT患者的临床资料,认为HT发生与血压升高呈正相关,并且认为高血压是患者发生HT的危险因素。Hsia等[9]研究结果亦表明基线血压增高是脑卒中患者溶栓后发生HT的危险因素。我们的研究也证实,溶栓后舒张压及收缩压过高是急性脑梗死患者发生HT的独立危险因素之一。
除此之外,关于OTT国内外有所差异,国外研究表明急性脑梗死发病后3~4.5 h开始溶栓可以获益,但我国将这一时间限定为6 h,并且认为OTT越长,溶栓后越容易发生HT[10]。高血糖不仅能够导致血小板及凝血-纤溶系统异常,而且可通过基质金属蛋白-9破坏血管内皮细胞,增加溶栓后HT的发生率[11]。心房纤颤患者可引起栓子形成、脱落,阻塞脑血管,导致脑血管因缺血、缺氧而变性,当血流再通时可引起血管出血,导致HT的发生[12]。
有些研究表明,患者的年龄、溶栓前高血糖水平、低血小板状态以及高红细胞比容也是急性脑梗死患者静脉溶栓后发生HT的独立危险因素。本研究因纳入研究的指标不同及样本量大小不同未能予以一一证实。
综上所述,急性脑梗死患者静脉溶栓后发生HT的危险因素并不是单一的,而且各因素之间有着协同作用,因此需要我们在临床工作中及早发现危险因素,同时采取有效的应对措施,才能让患者从静脉溶栓治疗中真正获益。
[1]汤媛媛,秦超,梁志坚,等.急性缺血性脑卒中患者出血转化与血脂水平的关系[J].中国神经精神疾病杂志,2011,37:740-743.
[2]贾建平,冀瑞俊.关于急性缺血性卒中溶栓干预若干问题的思考[J].中华神经科杂志,2010,43:817-819.
[3]穆雪梅.脑梗死出血性转化相关因素的分析[J].医学理论与实践, 2006,19:129l-1292.
[4]Kerenyi L,Kardos L,Szász J,et al.Factors influencing hemorrhagic transformation in ischemic stroke:a clinicopathological comparison[J]. Eur J Neurol,2006,13:1251-1255.
[5]The NINDS t-PA Stroke Study Group.Intracerebral hemorrhage after intravenous t-PAtherapy for ischemic stroke[J].Stroke,2001,32:438-441.
[6]Tanne D,Kasner SE,Demchuk AM,et al.Markers of increased risk of intracerebral hemorrhage after intravenous recombinant tissue plasminogen activator therapy for acute ischemic stroke in clinical practice:The Multicenter rt-PAStroke Survey[J].Circulation,2002,105:1679-1685.
[7]冼文川,朱育昌,张惠婷,等.缺血性脑卒中患者静脉溶栓后出血性转化[J].中国老年学杂志,2015,35:110-111.
[8]邵自强,赵雪梅,焦劲松.出血性脑梗死相关因素的研究[J].中华老年心脑血管病杂志,2006,8:116-118.
[9]Hsia AW,Edwards DF,Morgenstern LB,et al.Racial disparities in tissue plasminogen activator treatment rate for stroke:a population-based study[J].Stroke,2011,42:2217-2221.
[10]Hemmen TM,Rapp KS,Emond JA,et al.Analysis of the national institute of neurological disorders and stroke tissue plasminogen activator studies following European Cooperative Acute Stroke Study III patient selection criteria[J].J Stroke Cerebrovasc Dis,2010,19:290-293.
[11]Wahlgren N,Ahmed N,Eriksson N,et al.Multivariable analysis of outcome predictors and adjustment of main outcome results to baseline data profile in randomized controlled trials:Safe Implementation of Thrombolysis in Stroke-Monitoring Study(SITS-MOST)[J].Stroke,2008,39:3316-3322.
[12]IMS Study Investigators.Hemorrhage in the interventional management of stroke study[J].Stroke,2006,37:847-851.
(本文编辑:雷琪)
R741;R743.33
ADOI10.16780/j.cnki.sjssgncj.2016.05.021
湖北省中西医结合医院神经内科武汉 430015
2016-01-07
郭珍立guozl2009@126. com

