乳腺癌时辰化疗的临床疗效观察
刘先娣 谢丹
(1广东省茂名市中医医院 茂名 525000;2广州中医药大学第一附属医院广东 广州 510405)
乳腺癌时辰化疗的临床疗效观察
刘先娣1谢丹2
(1广东省茂名市中医医院茂名525000;2广州中医药大学第一附属医院广东广州510405)
目的:观察乳腺癌时辰化疗疗效、副作用发生率情况。方法:将53例乳腺癌患者随机分到实验组(丑时化疗)、对照组(日常化疗组),比较两组疗效及副作用发生率。结果:两组总有效率(CR+PR)上差异存在统计学意义(P<0.05),对照组中乳房原发肿瘤疗效、腋窝转移淋巴结缓解程度不一致(P<0.05)。两组在减少白细胞减少上发生率相当(P>0.05),时辰化疗组恶心呕吐发生率较低(P<0.05)。结论:凌晨丑时行TEC化疗在治疗乳腺癌中较常规化疗能显著提高疗效,并且毒副反应小,安全可靠。
乳腺癌;时辰化疗;腋窝淋巴结;临床疗效
基于20世纪20年代的时间生理学、时间病理学而形成的时辰化疗学,指在某个时间给予化疗以起到提高疗效、降低副作用的效果。该理论已被应用于肿瘤化疗、药物代谢等方面,但在时辰治疗理论指导下行乳腺化疗却鲜有报道。本研究根据与时辰治疗学贴近的子午流注理论,制定了一个夜间丑时(凌晨1:00~3:00)化疗并在临床中应用,观察丑时化疗与常规化疗的疗效差异。现报道如下:
1 资料与方法
1.1一般资料本病例均来源于广州中医药大学第一附属医院2013年3月~2014年12月收治的病理确诊为乳腺癌的女性住院患者,共53例,术前穿刺病理为乳腺癌,年龄30~65岁,中位年龄48岁。随机分为实验组21例和对照组32例,两组在临床分期、肿瘤大小、分子分型、病理学分型比较无明显差异,具有可比性。见表1。
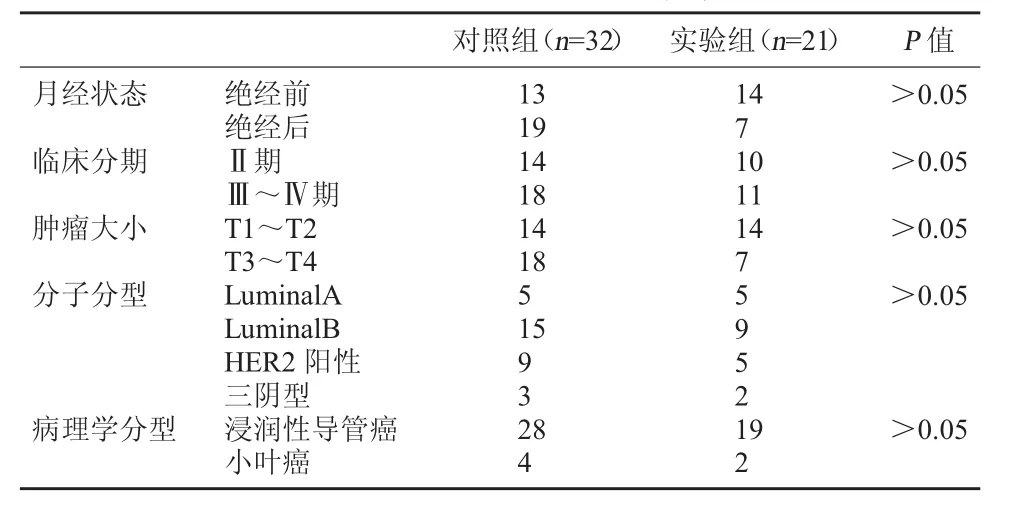
表1 两组病例一般资料比较(例)
1.2临床分期判断标准(1)体格检查:由医师对乳房肿块和腋窝淋巴结进行仔细查体,根据乳房肿块和腋窝淋巴结的部位、质地、形态、大小、活动度、数目,并结合病史等进行综合判定;(2)B超下怀疑腋窝淋巴结转移的标准为:最短径>5 mm,形态趋圆,淋巴门结构异常或消失,皮质异常增厚>3 mm;(3)化疗前,对可疑淋巴结进行粗针穿刺,经病理确诊为转移性淋巴结[2]。
1.3研究方法化疗方案选用TEC:多西他赛(国药准字H20020543)75 mg/m2+环磷酰胺(国药准字H32020856)500 mg/m2+盐酸表柔比星100 mg/m2,21 d为1个疗程,共3个疗程。对照组化疗药物在白天不定时注入,实验组化疗药物在凌晨1~3时注入。两组均在化疗前给予等量的地塞米松注射液预防化疗药物的过敏反应,按需要给予止呕及粒细胞集落刺激因子等对症治疗。
1.4疗效评价标准按国际抗癌联盟(UICC)的实体瘤通用疗效评定标准,临床评估分为临床完全缓解(CR):临床可测病灶完全消失;临床部分缓解(PR):可测病灶最大两径之乘积缩小50%;病情稳定(SD):可测病灶最大两径之乘积缩小不到50%,或增大<25%;疾病进展(PD):肿块双径乘积增加25%或出现新病灶。手术后再根据病理结果评价化疗疗效,其中病理完全缓解(PCR)为手术标本中未见到肿物残留,本研究以乳腺彩超测量乳腺肿物大小变化[1]。
1.5毒副反应按照美国癌症研究所(NCI)的CETAE分级标准评价,分为0~Ⅴ级,其中Ⅲ~Ⅳ级毒副反应是影响化疗主要原因。
1.6统计学分析所有数据资料均以SPSS19.0软件进行统计分析。计数资料采用χ2检验,等级资料分析采用秩和检验,检验水准为α=0.05,P<0.05为差异有统计学意义。
2 结果
2.1化疗后原发灶、转移灶疗效比较纳入的原发灶肿瘤、转移灶肿瘤共106个,化疗后,实验组总有效缓解率(原发灶、转移灶)为:25/42(59.5%),总无效率为:17/42(40.5%),对照组总有效缓解率为:24/64(37.5%),总无效率为:40/64(62.5%),卡方检验P<0.05,差异有统计学意义,即时辰化疗后原发灶、转移灶的缓解率更高。见表2。
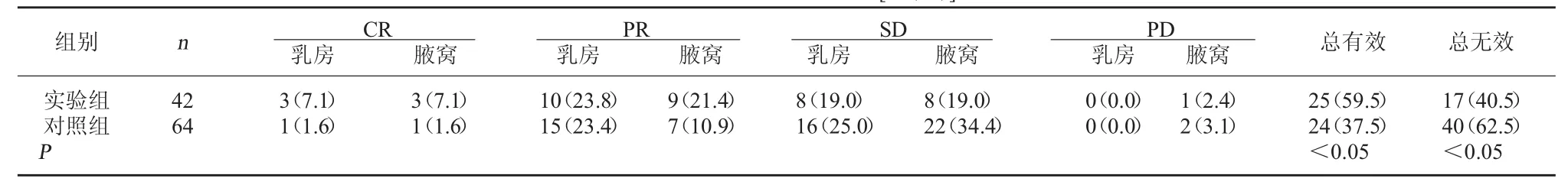
表2 化疗后两组疗效比较[例(%)]
2.2化疗后对照组中原发灶与转移灶疗效比较化疗后对照组中原发灶(乳房肿物)、转移灶(腋窝转移淋巴结)有效率分别为:16/32(50.0%)、8/32(25.0%),两组比较,P=0.039<0.05,差异具有统计学意义。见表3。

表3 化疗后对照组中原发灶与转移灶有效率比较[例(%)]
2.3两组毒副作用发生率比照实验组和对照组白细胞减少发生率分别为14/21(66.7%)、22/32(68.8%),两组发生率相当(P=0.87>0.05);恶心呕吐发生率分别为7/21(33.3%)、21/32(65.6%),两组比较有统计学差异(P=0.03<0.05)。
3 讨论
本研究参照现代医学上的时辰疗法而对应的中医学上的子午流注学术理论,即“气血迎时而为盛,过时而去为衰,逢时为开,过时为阖”的观点,在该经旺时给药,使药物在该静脉所经脏腑或部位的局部药物浓度最高,提高药物利用率,以提高疗效。再者因乳腺癌的病因、发病机制及治疗上与“肝”密切相关,而化疗药物疗效类似于具有活血破癥散结之效的中药,多入肝经,故选择在肝经旺时-丑时行化疗,以观察其新辅助化疗疗效,以期其能提高临床上化疗疗效。
本研究参照WHO实体瘤疗效标准,评估两组原发灶及转移灶的总有效率,P<0.05,与目前相关研究相符。另外,本研究中有4名浸润性导管癌患者出现病理完全缓解,其中有3名是三阴型乳腺癌患者,高于其他型乳腺癌,说明三阴型对化疗较为敏感。对于化疗方案的选择[3],某些研究者发现以紫杉类+蒽环类药物的联合化疗获得的病理完全缓解率明显高于单用紫杉类或者蒽环类化疗获得的病理完全缓解率
在临床研究上一般上认为化疗后原发肿瘤病理缓解程度高,腋窝淋巴结缓解程度也高。Kuerer等报道腋窝淋巴结阴性组者72%是原发灶也是病理完全缓解,28%是还有浸润癌残留,提示原发灶与转移灶存在比较高一致性[4],故认为手术前可以根据原发灶的治疗情况预测转移灶的治疗效果。但是在后来的研究中发现两者存在差异性,或出现缓解程度不尽一致,或原发肿瘤有效,对转移灶无效,或原发肿瘤无效,而对转移灶有效,这些情况说明了肿瘤细胞的异质性。在本研究日间不定时化疗中,也发现原发灶与转移灶缓解程度不尽一致,其原因具体未明确,某些专家认为可能是因为可能是免疫组化不尽一致[5];也有研究上认为可能是P-gp、GST-Π的表达不同[6]。
BRIRG001试验显示TEC方案主要毒副作用主要有血液学毒性、胃肠道反应、脱发、感觉神经异常、口腔黏膜炎、心脏毒性等[7]。在本研究中,两组脱发的发生率100%,都尚未发现心脏毒性。白细胞在骨髓造血中增殖快,受化疗药物影响明显,特别表现在Ⅱ级以上的骨髓抑制,两组发生率相当,说明TEC化疗方案化疗后骨髓抑制明显。在恶心呕吐方面,实验组发生率33.3%明显低于对照组发生率65.6%,考虑原因可能为:凌晨丑时化疗过程中,患者此时处在睡眠状态中,神经兴奋阈值升高、全身血液在大脑、胃肠道的分布较少,减少化疗药物、代谢产物或直接刺激胃肠道黏膜嗜铬细胞释放HT-5引起的神经冲动机会,或者直接刺激第四脑室后区的CTZ(化学感受器激发区)引起恶心呕吐的机会。另外,患者少了紧张不安等精神刺激因子等影响,也都会使胃肠蠕动减慢、胃酸分泌减少、吞咽活动减弱、呕吐反射减弱,从而减少恶心呕吐的机会。所以,基于正常细胞分裂活跃周期与癌细胞不同而设计的时辰化疗,通过改变给药时间不仅提高药物疗效,还可以降低化疗对人体正常细胞的毒性作用,与现在研究者关于时辰化疗研究结果基本一致。
[1]冯奉仪.实体瘤新的疗效评价标准[A].北京:第三届中国肿瘤内科大会,2009.123-125
[2]任卫东,常才.超声诊断学[M].北京:人民卫生出版社,2013.456-459
[3]周波,谢菲,王思源,等.紫杉类联合蒽环类的新辅助化疗方案治疗三阴乳腺癌的疗效及预后[J].中国癌症杂志,2009,19(2):129-132
[4]Kuerer HM,Sahin AA,Hunt KK,et al.In cadence and impact of documentedradicationofbreastcanceraxilarylymphnode metastases before surgery in patients treated with neoadjuyant hemotherapy[J].Ann surgy,1999,230(1):72-78
[5]徐兰伟.乳腺癌原发灶和腋淋巴结转移灶中生物学指标的对比研究[D].济南:山东大学,2007.46
[6]袁凯.新辅助化疗敏感性与乳腺癌多药耐药的相关性研究[D].济南:山东大学,2006.10-13
[7]杨泳,张家衡,柯有力,等.TE与TEC新辅助化疗方案对乳腺癌的近期疗效和不良反应观察[J].海南医学院学报,2014,20(9):1273-1275
R737.9
B
10.13638/j.issn.1671-4040.2016.09.018
(2016-03-12)

