后循环缺血性脑卒中患者发病与生存状况影响因素的研究*
谢涛波,周华军
(1.海南省儋州市人民医院神经内科 571700;2.三峡大学神经病学研究所,湖北宜昌 443002)
论著·临床研究
后循环缺血性脑卒中患者发病与生存状况影响因素的研究*
谢涛波1,周华军2△
(1.海南省儋州市人民医院神经内科 571700;2.三峡大学神经病学研究所,湖北宜昌 443002)
目的 探讨后循环缺血性脑卒中(PCCI)患者发病与生存状况的影响因素。方法 选取2011年8月至2015年10月海南省儋州市人民医院收治的358例缺血性脑卒中患者为研究对象,根据其梗死部位分为PCCI组(156例)和前循环缺血性脑卒中(ACCI)组(202例),然后对PCCI患者根据发病3个月后的Barthel指数分为预后良好组(评分大于或等于60分,105例)和预后不良(评分小于60分,51例)组。比较各组的临床资料,采用多因素Logistic回归探讨PCCI发生及预后的影响因素。结果 多因素Logistic回归结果表明短暂性脑缺血发作(TIA)史,糖化血红蛋白(HbA1c)≥8.5%,同型半胱氨酸(Hcy)>15μmol/L是患者发生PCCI的独立危险因素(P<0.05),入院时的美国国立卫生研究院卒中量表(NIHSS)评分大于12分,HbA1c≥8.5%,Hcy>15μmol/L,发病至溶栓时间超过4.5h是PCCI者预后不良的独立危险因素(P<0.05)。结论HbA1c和Hcy升高均是PCCI患者发病和生存状况的独立影响因素,应对其进行早期溶栓,尽可能改善患者的预后。
后循环缺血性脑卒中;预后;影响因素
缺血性脑卒中,又称为脑梗死,是指由各种原因导致的局部脑组织的血液供应障碍,引起脑组织缺血、缺氧,出现相对应的神经功能缺失的临床表现。随着人们生活水平的提高及饮食结构的改变,加上人口的老龄化,缺血性脑卒中在临床上越来越常见,是神经内科的一种多发病、常见病。根据临床表现及发病部位解剖位置的不同,临床上常将缺血性脑卒中分成前循环缺血性脑卒中(anterior circulation cerebral infarction,ACCI)和后循环缺血性脑卒中(posterior circulation cerebral infarction,PCCI),与前者相比,后者的预后较差,病死率和致残率更高[1],故有必要对PCCI的发病及预后的影响因素进行探索,但以往的研究多将脑梗死作为研究主题,未进行细分。本研究回顾性分析海南省儋州市人民医院收治的358例缺血性脑卒中患者的临床资料及随访结果,旨在探讨PCCI的发病与生存状况的影响因素,为临床提供参考依据,现报道如下。
1 资料与方法
1.1 一般资料 选取2011年8月至2015年10月该院收治的358例缺血性脑卒中患者为研究对象,纳入标准:(1)缺血性脑卒中的诊断符合诊断标准[2],并经过头颅的影像学检查证实;(2)发病至就诊时间小于或等于9 h;(3)临床资料完整,发病3个月均进行门诊随访。排除标准:(1)颅脑外伤、肿瘤或出血性疾病;(3)合并有严重的心、肺、肝、肾等脏器功能不全或恶性肿瘤;(3)因各种原因在发病3个月内死亡。本研究通过医院伦理委员会批准。
1.2 方法 收集所有患者的病史资料,包括年龄、性别、吸烟史、饮酒史、高血压史、糖尿病史、高血脂史、冠心病史、房颤史、短暂性脑缺血发作(TIA)史、缺血性脑卒中家族史、入院时的美国国立卫生研究院脑卒中量表(NIHSS)评分、入院时的糖化血红蛋白(HbA1c)、空腹血糖(FPG)、收缩压(SBP)、舒张压(DBP)、总三酰甘油(TG)、总胆固醇(TC)、同型半胱氨酸(Hcy)、发病至溶栓时间等,并在发病3个月后对患者进行门诊随访,除了常规检查外,采用Barthel指数评定量表来评价患者的生活自理能力。根据梗死部位将全部患者分为PCCI组(156例)和ACCI组(202例),然后对PCCI患者根据发病3个月后的Barthel指数分为预后良好组(评分大于或等于60分,105例)和预后不良(评分小于60分,51例)组。
1.3 统计学处理 采用SPSS19.0统计学软件进行分析,将年龄、SBP等所有指标均转化为计数资料,对计数资料采用频数(频率)进行统计学描述,并用χ2检验比较组间差异。采用多因素Logistic回归分析探讨患者发生PCCI和预后不良的影响因素,以P<0.05为差异有统计学意义。
2 结 果
2.1 PCCI组和ACCI组的临床资料比较 结果表明,两组的糖尿病史、心房颤动史、HbA1c、FBG、Hcy等临床资料比较,差异有统计学意义(P<0.05),见表1。
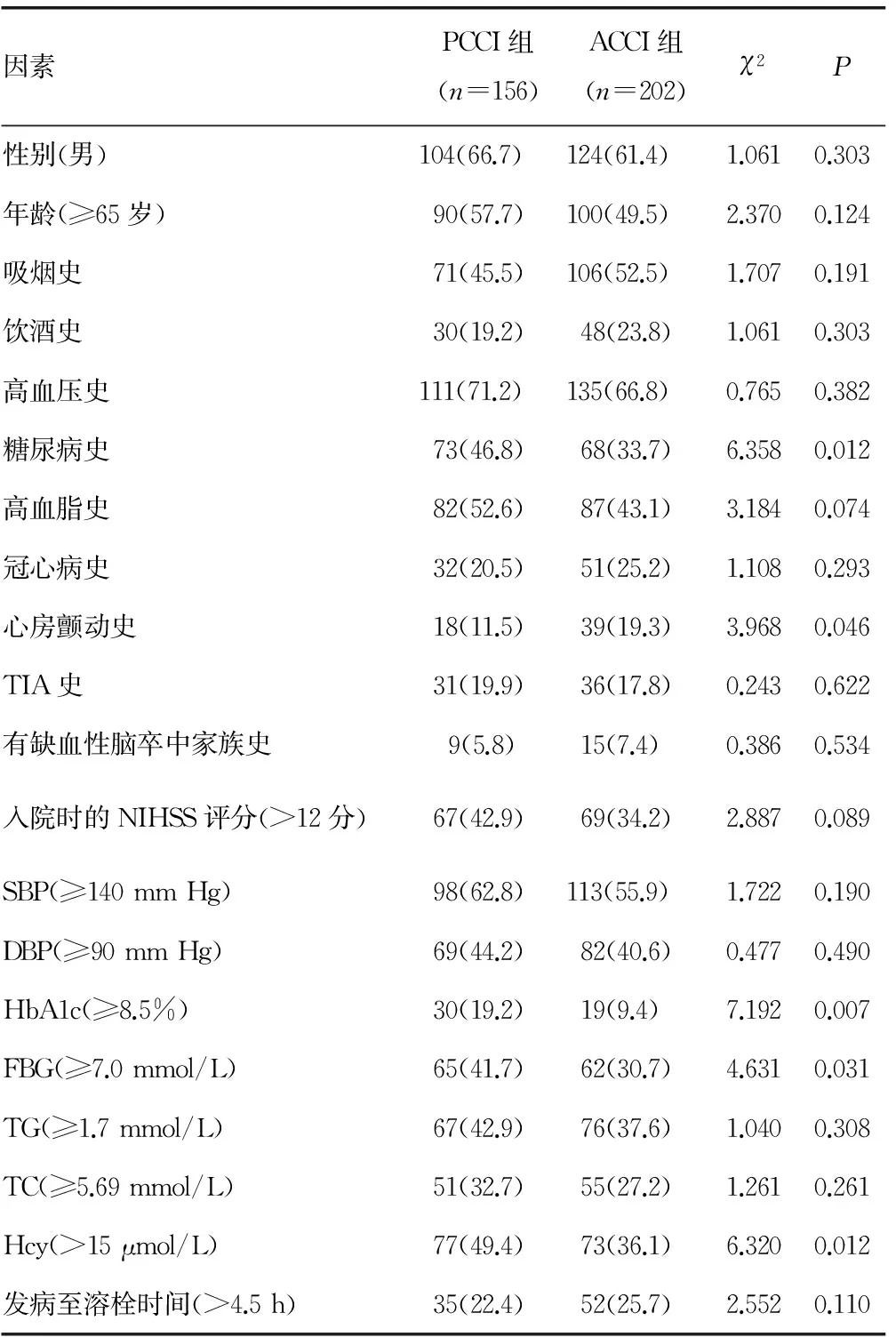
表1 PCCI组和ACCI组的临床资料比较[n(%)]
2.2 预后不良组和预后良好组的临床资料比较 156例PCCI患者中51例患者发病3个月后Barthel指数评分小于60分,生存状况不佳,占32.7%,归入预后不良组,其余105例患者归入预后良好组,结果表明,两组的年龄、高血压史、糖尿病史、入院时的NIHSS评分、HbA1c、FBG、Hcy、发病至溶栓时间等临床资料比较,差异有统计学意义(P<0.05),见表2。
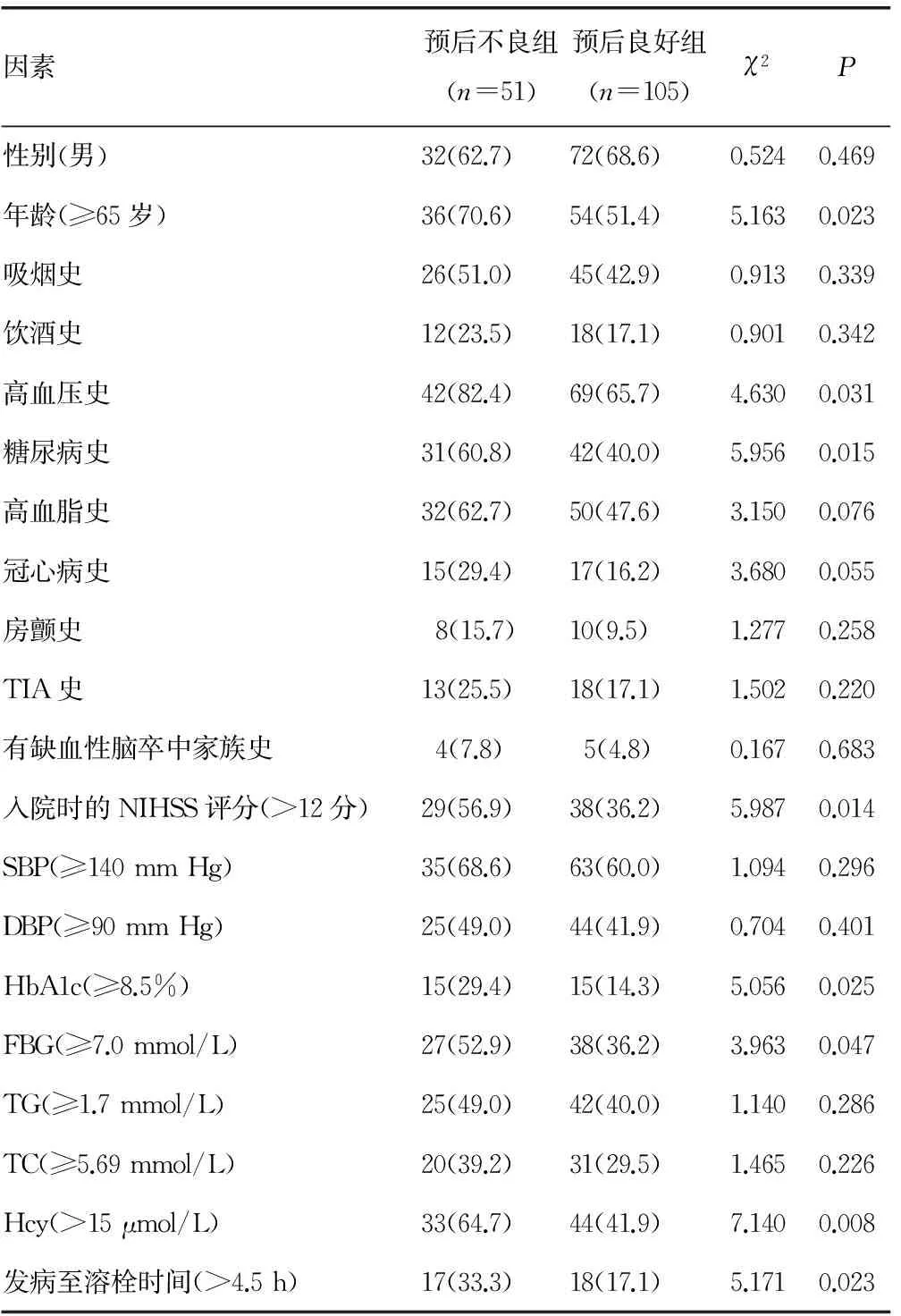
表2 预后不良组和预后良好组的临床资料比较[n(%)]
2.3 PCCI发病的多因素Logistic回归分析结果 以是否发生PCCI为因变量,对表1中的各因素进行赋值,采用逐步回归法进行多因素Logistic回归分析,结果表明,TIA史、HbA1c≥8.5%、Hcy>15 μmol/L是患者发生PCCI的独立危险因素(P<0.05),见表3。
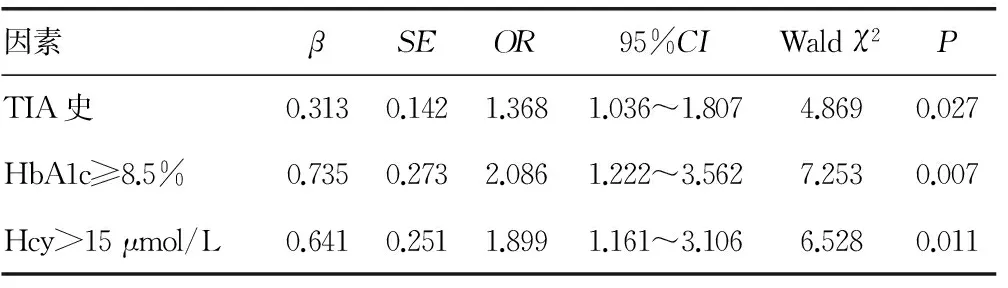
表3 PCCI发病的多因素Logistic回归分析结果
2.4 PCCI预后的多因素Logistic回归分析结果 以是否发生预后不良为因变量,对表2中的各因素进行赋值,采用逐步回归法进行多因素Logistic回归分析,结果表明,入院时的NIHSS评分大于12分,HbA1c≥8.5%,Hcy>15 μmol/L,发病至溶栓时间大于4.5 h是PCCI者预后不良的独立危险因素(P<0.05),见表4。
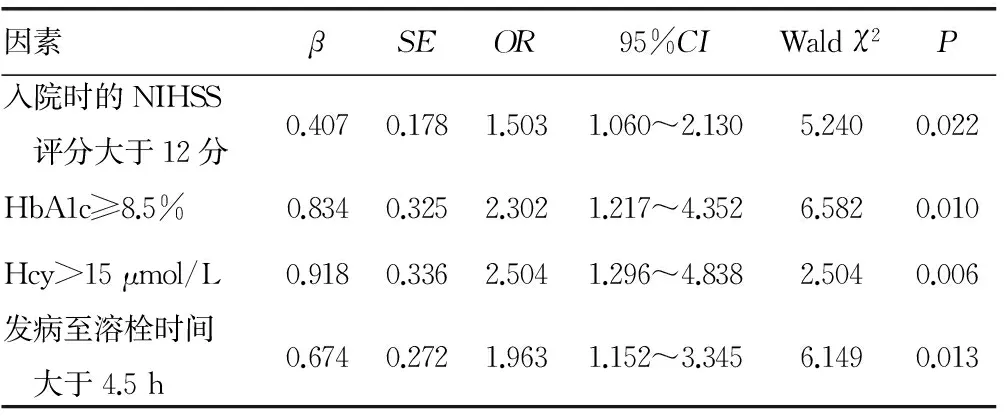
表4 PCCI预后的多因素Logistic回归分析结果
3 讨 论
人体中枢神经系统的血液循环是由椎基底动脉系统组成的后循环以及颈动脉系统组成的前循环构成,前者除了是脑干和小脑的全部血液供应来源,同时也给丘脑、内囊后肢、枕叶、颞叶内侧等多个部位提供血液。PCCI通常是指椎基底动脉系统及其分支闭塞导致的脑组织梗死,占全部脑梗死的15%~20%,其临床表现复杂多样,尤其是病变部位较多者,其致残率和病死率均较高,其诊治一直是临床的重难点。以往对缺血性脑卒中危险因素的多数研究并没有对梗死部位进行细分,因此,为了更好地对PCCI进行防治,本研究旨在从脑梗死的众多危险因素中找出能影响PCCI发生和预后的独立危险因素,帮助临床上进行PCCI的防治。
本研究多因素Logistic回归分析结果表明TIA史、HbA1c≥8.5%、Hcy>15 μmol/L是患者发生PCCI的独立危险因素(P<0.05)。以往多个研究均证实TIA史是脑卒中发生的先兆和危险因素,故对于有确认TIA史的患者应该将其视为脑梗死的高危人群,积极进行随访和预防,值得注意的是,Bi等[3]研究结果表明脑部短暂性缺血的动物在合适的间隔时间后反而会保护缺血的大脑,这种保护作用使脑梗死发生后的预后变得更好,因此,TIA史是脑卒中的危险因素,但可能并不预示着其预后不良。本研究结果表明,既往有TIA史的PCCI患者3个月后预后不良的发生率为25.5%,与无TIA史患者的17.1%相比无显著差异,故TIA史不是PCCI患者的独立预后因素。HbA1c是血糖与红细胞内的血红蛋白结合的产物,其是不可逆的反应,与血糖水平呈正比,且能保持120 d左右,故其能反应机体近8~12周的血糖控制状况。在美国糖尿病协会(American Diabetes Association,ADA)制订的糖尿病最新诊疗指南中,HbA1c已经成为糖尿病的诊断标准之一[4]。对于急性脑卒中患者而言,容易因应激反应和胰岛素抵抗等原因发生血糖升高。有研究果表明以8.5%作为HbA1c临界值可判断空腹和餐后血糖的贡献,若HbA1c≥8.5%,则餐后血糖的贡献较空腹更多[5],而HbA1c<8.5%,则空腹血糖的贡献较餐后更多,故本研究以8.5%作为临界值来进行因素分析,结果表明HbA1c≥8.5%是PCCI发生的独立危险因素。既往有研究证实糖尿病是PCCI的一大危险因素,本研究进一步提示血糖持续升高可能更容易出现PCCI,而不是ACCI,可能是由于高血糖更容易出现脑干梗死有关[6-7]。Hcy是甲硫氨酸代谢过程中产生的一种含硫氨基酸,是机体甲基化过程中的中间产物,与心脑血管疾病有关[8]。本研究中PCCI患者中Hcy>15 μmol/L占49.4%,显著高于ACCI患者的36.1%,是PCCI发生的独立危险因素,故Hcy升高不仅是缺血性脑卒中发生的危险因素,还与PCCI这一类型关系更密切。
本研究采用Barthel指数来评价患者发病3个月后的生存状况,其是衡量缺血性脑卒中患者生活自理能力的常用方法。结果表明,32.7%的PCCI患者的Barthel指数评分小于60分,故有约1/3的PCCI患者预后不佳,值得引起临床的重视,有必要研究PCCI预后的影响因素,进行重点诊治。多因素Logistic回归分析结果表明,入院时的NIHSS评分大于12分、HbA1c≥8.5%,Hcy>15 μmol/L,发病至溶栓时间超过4.5 h是PCCI者预后不良的独立危险因素(P<0.05)。NIHSS评分是临床上广泛应用的评判脑卒中患者神经功能缺损的量表之一,其应用较简便,容易掌握,几乎不引起疲劳,可在1 d内进行多次检查。Boehme等[9]研究表明NIHSS评分在评估急性缺血性脑卒中患者的预后方面有很高的灵敏度和特异度,并建议以12分作为临界值。本研究中预后不良组入院时的NIHSS评分大于12分占56.9%,显著高于预后良好组的36.2%,NIHSS评分越高,患者神经功能障碍越重,生存状况也越差。本研究发现HbA1c≥8.5%不仅与PCCI发生有关,还能提示患者的预后,可见血糖控制效果尤其重要,特别是对于脑卒中高危人群而言,应积极进行血糖控制。此外,Hcy>15 μmol/L同样与PCCI的发生和预后均显著相关,有研究报道在排除了高血压等危险因素后,血浆Hcy超过18 μmol/L与脑梗死患者5年内终点时间的发生率明显相关[10]。王晶等[11]的多元回归分析结果同样表明在调整其他因素后,Hcy升高与老年急性脑梗死患者的预后不良密切相关。其原因可能是由于Hcy升高能加重脑梗死患者脑细胞对缺血和缺氧的耐受程度,使损伤的脑组织的氧化应激和炎症反应加剧,影响了脑细胞线粒体合成和代谢ATP的功能,加重神经功能损害[12]。目前对于急性缺血性脑卒中患者的治疗目的主要是将梗死血管再通,恢复血供,挽救那些处于半暗带的脑细胞,溶栓治疗是其一个有效的治疗方法,尤其是对于PCCI患者,更应该积极进行超早期的溶栓治疗,包括静脉和导管介入等方法,关于其溶栓时间窗方面,最初认为是3 h内溶栓最佳,目前认为应该将其延长到4.5 h[13-16]。本研究中预后不良者中发病至溶栓时间超过4.5 h者占33.3%,明显高于预后良好组,故发病至溶栓时间越长,疗效就越低,故仍然提倡早期溶栓,尽可能改善患者的预后。
综上所述,HbA1c和Hcy升高均是PCCI患者发病和生存状况的独立危险因素,应对其进行早期溶栓,尽可能改善患者的预后。
[1]朱亚涛.后循环脑梗死的临床特点及预后分析[D].郑州:郑州大学,2014.
[2]中华医学会神经病学分会脑血管病学组急性缺血性脑卒中诊治指南撰写组.中国急性缺血性脑卒中诊治指南2010[J].中国全科医学,2011,14(35):4013-4017.
[3]Bi Q,Wang L,Li X,et al.Risk factors and treatment of stroke in Chinese young adults[J].Neurol Res,2010,32(4):366-370.
[4]American Diabetes Association.Executive summary:Standards of medical care in diabetes--2010 [J].Diabetes Care,2010,33 Suppl 1:S4-10.
[5]Monnier L,Lapinski H,Colette C.Contributions of fasting and postprandial plasma glucose increments to the overall diurnal hyperglycemia of type 2 diabetic patients:variations with increasing levels of HbA(1c)[J].Diabetes Care,2003,26(3):881-885.
[6]Kim JS,Nah HW,Park SM,et al.Risk factors and stroke mechanisms in atherosclerotic stroke:intracranial compared with extracranial and anterior compared with posterior circulation disease[J].Stroke,2012,43(12):3313-3318.
[7]王燕琴.高血糖并脑干梗死的磁共振特点及发病机制的探讨[D].福州:福建医科大学,2009.
[8]许红.脑梗死患者血浆同型半胱氨酸水平与颈动脉粥样硬化的关系[J].山东医药,2010,50(9):43-44.
[9]Boehme AK,Rawal PV,Lyerly MJ,et al.Investigating the utility of previously developed prediction scores in acute ischemic stroke patients in the stroke belt[J].J Stroke Cerebrovasc Dis,2014,23(8):2001-2006.
[10]严江涛,张莉,邵姣梅,等.血浆同型半胱氨酸水平与中国人初发脑卒中预后关系的研究[J].临床内科杂志,2008,3(3):163-166.
[11]王晶,刘家丰,郭兆慧,等.高同型半胱氨酸血症与老年急性脑梗死预后的关系研究[J].中华老年心脑血管病杂志,2013,15(6):599-601.
[12]张超.高同型半胱氨酸性脑梗死TOAST分型和NIHSS评分的研究[D].天津:天津医科大学,2013.
[13]Hacke W,Kaste M,Bluhmki E.Thrombolysis with alteplase 3 to 4.5 hours after acute ischemic stroke[J].J Vasc Surg,2008,48(6):1634-1635.
[14]Van Der Hoeven EJ,Dankbaar JW,Algra A,et al.Additional diagnostic value of computed tomography perfusion for detection of acute ischemic stroke in the posterior circulation[J].Stroke,2015,46(4):1113-1115.
[15]Kate M,Shuaib A.Hyperacute posterior circulation ischemic stroke:shed DWI light[J].Can J Neurol Sci,2014,41(2):139-140.
[16]Szárazová AS,Bartels E,Bartels S,et al.Possible morphological pathomechanisms of ischemic stroke in the posterior circulation of patients with vertebral artery hypoplasia[J].J Neuroimaging,2015,25(3):408-414.
Study on influence factors of morbidity and survival status in patients with posterior circulation cerebral infarction*
XieTaobo1,ZhouHuajun2△
(1.DepartmentofNeurology,DanzhouMunicipalPeople′sHospital,Danzhou,Hainan571700,China;2.InstituteofNeurology,ChinaThreeGorgesUniversity,Yichang,Hubei443002,China)
Objective To explore the influencing factors of morbidity and survival status in the patients with posterior circulation cerebral infarction (PCCI).Methods A total of 358 patients with ischemic cerebral stroke in the Danzhou Municipal People′s Hospital from August 2011 to October 2015 were enrolled as the study subjects and divided into the PCCI group(n=156) and anterior circulation cerebral infarction (ACCI) group(n=202) according to the infarction location.Then the patients with PCCI were divided into the good prognosis group (score≥60 points,n=105) and poor prognosis group (score<60 points,n=51) according to the Barthel index at 3 months after onset.The clinical data were compared among different groups,and the multivariate Logistic regression analysis was adopted to investigate the influence factors of morbidity and prognosis for PCCI.Results The multivariate Logistic regression analysis results showed that the history of transient ischemic attack (TIA),glycosylated hemoglobin(HbA1c)≥8.5% and homocysteine (Hcy)>15 μmol/L were the independent risk factors of PCCI occurrence(P<0.05),and the National Institutes of Health Stroke Scale score≥12 points,HbA1c≥8.5%,Hcy>15 μmol/L,time of onset to thrombolysis>4.5 h were the independent risk factors of poor prognosis in the patients with PCCI (P<0.05).Conclusion The rise of HbA1c and Hcy are the independent influencing factors of occurrence and survival status of PCCI,so thrombolysis should be performed early for improving the prognosis as far as possible.
posterior circulation cerebral infarction;prognosis;influencing factors
10.3969/j.issn.1671-8348.2016.32.008
国家自然科学基金资助项目(81202625)。 作者简介:谢涛波(1983-) ,主治医师,本科,主要从事脑卒中的临床研究。△
E-mail:xtb1205@163.com。
R
A
1671-8348(2016)32-4487-03
2016-06-22
2016-08-10)

