巨大儿对分娩结局的影响
朱明凤, 张连英
(江苏省兴化市人民医院 妇产科, 江苏 兴化, 225700)
巨大儿对分娩结局的影响
朱明凤, 张连英
(江苏省兴化市人民医院 妇产科, 江苏 兴化, 225700)
巨大儿; 足月适龄儿; 分娩并发症
由于孕妇在孕期营养的增加及活动量的减少,巨大儿的发生率呈逐年上升趋势,分娩并发症的发生率也随之升高[1-2]。本研究选择2015年在本院出生的157例巨大儿,与同期100例足月适龄儿的临床资料进行比较,探讨巨大儿对分娩结局的影响,现报告如下。
1 资料与方法
1.1 一般资料
选择2015年在本院住院分娩的巨大儿157例作为观察组,同期足月适龄儿100例作为对照组。所有新生儿母亲均无心血管系统、呼吸系统、消化系统、内分泌代谢系统等病史。巨大儿诊断标准是指胎儿或新生儿体质量达到或超过4 000 g者[3]。2组新生儿及其母亲的一般资料见表1。
1.2 统计学方法
所得数据采用SPSS 13.0统计学软件进行处理,计量资料以均数±标准差表示,采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
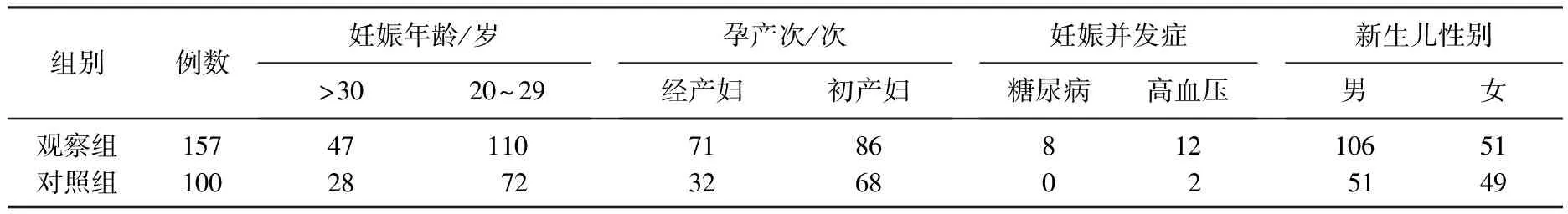
表1 2组新生儿及其母亲的一般资料比较
2 结 果
观察组发生肩难产14例,臂丛神经损伤6例,胸锁乳突肌血肿7例,新生儿窒息15例,新生儿颅内出血10例;对照组发生肩难产2例,臂丛神经损伤0例,胸锁乳突肌血肿1例,新生儿窒息3例,新生儿颅内出血1例。观察组肩难产、臂丛神经损伤等发生比例显著高于对照组(P<0.05)。
观察组新生儿母亲行剖宫产120例,产道分娩37例,产后出血25例,软产道裂伤15例,产后尿潴留14例;对照组新生儿母亲行剖宫产43例,产道分娩57例,产后出血5例,软产道裂伤3例,产后尿潴留1例。观察组新生儿母亲分娩方式、产后出血、软产道裂伤、产后尿潴留发生例数显著多于对照组(P<0.05)。
3 讨 论
巨大儿对产妇及新生儿均造成不良影响,具体包括以下方面: ① 对母体的影响。巨大儿母亲剖宫产率、产时出血量均明显增高[4]。② 剖宫产率增加。巨大儿不仅胎儿头大,而且头硬不易变形,通过正常产道分娩较困难,因此剖宫产率增加[5]。③软产道裂伤。由于胎儿大,手术产率增加,胎儿通过软产道时可造成宫颈、阴道、会阴裂伤,严重者可裂伤至阴道穹窿、子宫下段甚至盆壁,形成腹膜后血肿或阔韧带内血肿。④ 产后出血。由于胎儿过大、子宫过度膨胀,子宫肌纤维过度伸展,而发生产后子宫收缩乏力,以及手术产率高、软产道损伤多,易引起产后出血,失血过多可继发失血性休克和贫血。⑤ 产后尿潴留。巨大儿引起的产程延长、产程停滞,胎儿先露部长时间压迫膀胱及盆腔神经丛,使膀胱肌麻痹,运动迟缓无力;产后盆腔内压力突然下降,引起盆腔内瘀血;产后会阴侧切和或会阴撕裂伤造成外阴创伤性疼痛,使支配膀胱的神经功能紊乱,反射性地引起膀胱括约肌痉挛;产程延长引起产妇体力的大量消耗,而导致排尿困难。⑥ 臂丛神经损伤。巨大儿伴随肩难产的增加,臂丛神经损伤也常常发生。出生体质量>4 000 g的新生儿中发生率为9.56%, >4 500 g 升至17.94%, >5 000 g升至45.15%[6]。臂丛神经损伤大多数在出生后不久或婴幼儿期一般能自愈,但也有的新生儿臂丛神经损伤是永久性的。⑦ 胸锁乳突肌血肿。因娩肩困难过度下压胎颈致胸锁乳突肌产生血肿,如处理不及时可使患侧胸锁乳突肌挛缩而致斜颈。⑧ 胎儿窘迫。胎儿头部娩出后胎肩以下部分嵌顿于产道内,胎儿不能自主呼吸致胎儿窘迫,如脐带停止搏动或胎盘剥离可造成死产。⑨ 新生儿窒息。据文献[7]报道新生儿体质量>4 000 g者窒息概率增高, >4 500 g者新生儿窒息率达16%, 新生儿病死率高达7.2%。⑩ 新生儿颅内出血。如胎儿宫内缺氧时间长以及困难的阴道分娩或手术产,使新生儿发生颅内出血的概率增加。
预防巨大儿的发生是提高产科质量的前提。加强孕期保健、临产前准确评估胎儿体质量、正确处理产程等可减少因巨大儿引起的母婴并发症[8]。具体措施如下: ① 降低巨大儿的发生率。加强健康教育,改变传统观念,胎儿过重也是胎儿发育异常的表现。对巨大儿的危害、影响因素、预防措施等加强宣传,提高产妇及其家属的健康妊娠、分娩的知识水平。孕期加强腹围、宫高检查;采用超声检测等先进手段对早期巨大儿进行发现,及时告知孕妇,指导其进行预防;重视对孕期的营养指导及体质量监测,做到合理安排生活、工作、饮食和锻炼计划等[9]。有研究[10]报道,新生儿出生体质量控制在2 900~3 499 g有利于降低剖宫产率,产后出血量较少,母婴并发症的发病率也较低,从而获得最佳妊娠结局。② 提高巨大儿的产前诊断率。目前测量胎儿体质量的方法较多,临床上常用的指标有宫高、腹围、孕妇的体质量增长指数,超声检测胎儿的双顶径、股骨长度、双肩径、头围及软组织厚度等[11], 并将其结果进行综合性分析以判断胎儿体质量。妊娠37周后应做产前预测,文献[12-14]报道可用腹围+宫高≥140 cm, B超测胎儿双顶径≥9.6 cm, 胎儿双肩径等于11.0 cm作为胎儿体质量≥4 000 g的最佳指标。③ 正确处理产程与分娩,避免困难的阴道分娩。Sack指出胎儿体质量>4 000 g肩难产发生率10%, 而伴第二产程延长>1 h的发生率增加至35%, 建议把巨大儿和第二产程延长作为肩难产的预警信号[16-20]。
[1] 张玲君, 钱志红. 巨大儿原因分析及预防措施探讨[J]. 中国妇幼保健, 2008, 23(3):313-314.
[2] 尚丽新, 巴来春, 王少为, 等. 对巨大儿采取积极干预措施改善围产儿预后的临床研究[J]. 中国实用妇产科杂志, 1998, 14(4):240-241.
[3] 乐杰. 妇产科[M]. 7版. 北京: 人民卫生出版社, 2008: 123.
[4] 金子环. 王淑娟. 孕妇产前体重指数对妊娠结局的影响[J]. 中国妇幼保健, 2008, 23(14): 1915-1916.
[5] 曾银英. 180例巨大儿临床特点及分娩结局[J]. 中国实用医学, 2006, 1(1): 87-89.
[6] Grassi A, Giuliano M. The neonate with macrosomia[J]. Clin Obstet Gynecol, 2000, 43(2): 340-345.
[7] 蔡淑进, 姜梅. 肥胖妇女的妊娠[J]. 国外医学妇产科分册, 2001, 17: 138-139.
[8] 尹菊. 巨大胎儿的母儿并发症及预防[J]. 中国实用妇科与产科杂志, 2002, 18(10): 583-584.
[9] 董淑筠, 伍晓倩. 巨大儿与母亲体重的关系探讨[J]. 实用妇产科杂志, 2011, 17(6): 358-359.
[10] 周敏, 章小雏, 渠川琰, 等. 妊娠期适宜增重范围与出生体重的关系研究[J]. 中国实用妇科与产科杂志, 2007, 23 (4): 275-277.
[11] 倪仁敏, 吴秋萍, 吴昧辛. B超测量肱骨软组织厚度预测巨大儿[J]. 中华围产医学杂志, 1999, 2(3): 170-171.
[12] 杨彬. 218例巨大胎儿相关因素[J]. 分析疾病控制杂志, 2000, 4(3): 281-282.
[13] 庞玉梅, 周溶. 巨大胎儿的产前诊断和产时处理[J]. 中国优生优育, 1999, 10(4): 148-149.
[14] 刘朝晖, 何泽红, 金燕志. B超测量胎儿双肩径及其它参数的临床应用[J]. 中国实用妇科与产科杂志, 1999, 15(1): 27-28.
[15] 乐杰. 妇产科学[M]. 5版. 北京: 人民卫生出版社, 2000: 5.
[16] Urena-Celebrezza J, Cataiano P M. The infant of the woman with gestational diabetes mellitus[J]. Clin Obstet Gyneco1, 2000, 43(1): 127-128.
[17] 刘靖, 唐乃秀, 叶名芳. 妊娠期健康教育及营养干预对降低巨大儿出生率的影响[J]. 中华全科医学, 2013, 11(6): 913-914.
[18] 宋丰杰. 妊娠中期母体血脂及尿酸水平对妊娠期糖尿病及巨大儿的预测价值[J]. 实用临床医药杂志, 2015, 19(3): 92-94.
[19] 李红雨, 许翔, 王捷文. 经产妇巨大儿相关因素及妊娠结局分析[J]. 中华全科医学, 2012, 10(2): 216-217.
[20] 杨燕. 非糖尿病性巨大儿发生的相关因素及妊娠结局分析[J]. 实用临床医药杂志, 2015, 19(13): 62-65.
2016-09-20
R 722.1
A
1672-2353(2016)23-177-02
10.7619/jcmp.201623067

