阴茎鳞癌组织学亚型与腹股沟淋巴结转移的相关性分析
王进有,于德新,谢栋栋,王 毅,毕良宽,张 涛,丁德茂
(安徽医科大学第二附属医院泌尿外科,安徽合肥 230601)
·临床研究·
阴茎鳞癌组织学亚型与腹股沟淋巴结转移的相关性分析
王进有,于德新,谢栋栋,王 毅,毕良宽,张 涛,丁德茂
(安徽医科大学第二附属医院泌尿外科,安徽合肥 230601)
目的 探讨不同组织学亚型阴茎鳞癌和腹股沟淋巴结转移概率的关系。方法 回顾183例行腹股沟淋巴结清扫的阴茎癌患者资料,按照WHO 2016年阴茎癌分型标准复习病理切片并重新分型,同时收集患者年龄、肿瘤分期、临床区域淋巴结分期、脉管栓塞以及是否神经侵犯。对可能影响腹股沟淋巴结转移的因子进行单因素和Logistic多因素回归分析。结果 9例乳头状癌中1例(11.1%)、20例疣状癌中1例(5.0%)出现腹股沟淋巴结转移,22例疣性癌中7例(31.8%)及63例(54.3%)经典鳞癌被证实淋巴结受累;所有腺鳞癌、肉瘤样癌及75%的基底细胞癌发生淋巴结转移,组间差异有统计学意义(P<0.000)。然而多因素分析显示组织学亚型并非腹股沟淋巴结转移的独立预测因子。 结论 阴茎鳞癌不同亚型与区域性淋巴结转移关系密切,病理分型为低危险组建议观察随访;高危险组患者最好行预防性双侧腹股沟淋巴结清扫术;疣性鳞癌和经典型鳞癌患者需结合其他预测因子和临床检查制定合适的诊疗计划。
阴茎肿瘤;组织病理学分型;分期;浸润深度;淋巴结转移
阴茎癌是一种较为少见的男性生殖系统恶性肿瘤,腹股沟淋巴结转移情况是阴茎鳞状细胞癌患者最重要的预后因子[1-2]。目前,阴茎癌治疗的关键在于准确判断是否存在腹股沟淋巴结受累并给予根治性治疗。既往许多研究探讨了临床病理指标与阴茎癌患者区域淋巴结转移的关系,比如肿瘤分期越高、组织学分化越差的患者发生腹股沟淋巴结转移的概率越高[3]。其中,阴茎鳞癌组织学亚型是一个重要且有待进一步探讨的因素。本研究回顾性收集183例行腹股沟淋巴结清扫的阴茎癌患者资料,分析不同组织学亚型阴茎癌腹股沟淋巴结转移的风险。
1 资料与方法
1.1 临床资料 本研究的研究对象为2002年1月至2016年4月间我院行腹股沟淋巴结清扫且资料齐全的183例阴茎鳞状细胞癌患者。所有患者通过体格检查、腹部B超和胸部CT等排除远处转移病灶。
1.2 研究方法 根据我院的诊疗常规,阴茎癌患者I期行原发灶切除术,II期对腹股沟触及肿大淋巴结(cN+)的患者均行标准的腹股沟淋巴结清扫术。所有临床淋巴结阴性(cNo)的患者均接受了预防性的腹股沟淋巴结清扫,清扫的范围为:上界为腹股沟韧带上2 cm,外界为缝匠肌外缘,内界为长收肌内缘,下界为股三角尖端,该范围内的深浅腹股沟淋巴结均被完整切除[4]。按照WHO 2016年阴茎癌分型标准复习病理切片后,对原发灶重新分型[5]。所有肿瘤均依据2009年的TNM分期标准进行病理分期,收集的其他临床病理学信息包括患者年龄、肿瘤分期、临床区域淋巴结分期、脉管栓塞以及是否神经侵犯。
1.3 统计学方法 采用SPSS19.0软件进行统计学分析,组间比较采用χ2检验。将年龄按<40岁,40~60岁和>60岁分为3组[6],肿瘤分期以T2为节点分为两组,并采用多因素Logistic回归模型分析变量与腹股沟淋巴结转移的关系。以P<0.05为差异有统计学意义。
2 结 果
2.1 一般情况及单因素分析 本组183例患者的中位年龄为53岁(20~84岁),116例(63.4%)患者病理亚型为经典鳞癌,其他亚型包括乳头状癌、疣状癌、疣性癌、基底细胞癌以及较为少见的腺鳞癌和肉瘤样癌。术前57例患者可触及肿大淋巴结,术后85例患者腹股沟淋巴结转移。9例乳头状癌中1例(11.1%)、20例疣状癌中1例(5.0%)出现腹股沟淋巴结转移;22例疣性癌中7例(31.8%)及63例(54.3%)经典鳞癌被证实淋巴结受累;所有腺鳞癌、肉瘤样癌及75%的基底细胞癌患者术后区域淋巴结转移,各组比较差异有统计学意义(P<0.000)。若按不同组织学亚型淋巴结转移的风险将患者分成3组,其中低危组包括乳头状癌和疣状癌,中危组包括疣性癌和经典鳞癌,其余归入高危组,3组间比较差异仍有统计学意义(P<0.000)。其他因子除年龄(P=0.831)和神经侵犯(P=0.848)外,肿瘤分期(P<0.000)、临床淋巴结分期(P=0.001)、脉管栓塞(P=0.008)均与淋巴结转移的关系有统计学意义(表1)。
2.2 多因素分析 多因素分析显示,中危组和高危组患者出现区域淋巴结转移的风险分别是低危组患者的1.57和3.96倍,但均无统计学意义。肿瘤分期(HR:4.24,P=0.013)、临床淋巴结分期(HR:24.43,P=0.000)及原发灶脉管栓塞(HR:8.66,P=0.009)与淋巴结转移的关系均有统计学意义(表2)。
表1 本组患者临床病理学特征分布及其对腹股沟淋巴结转移的单因素影响
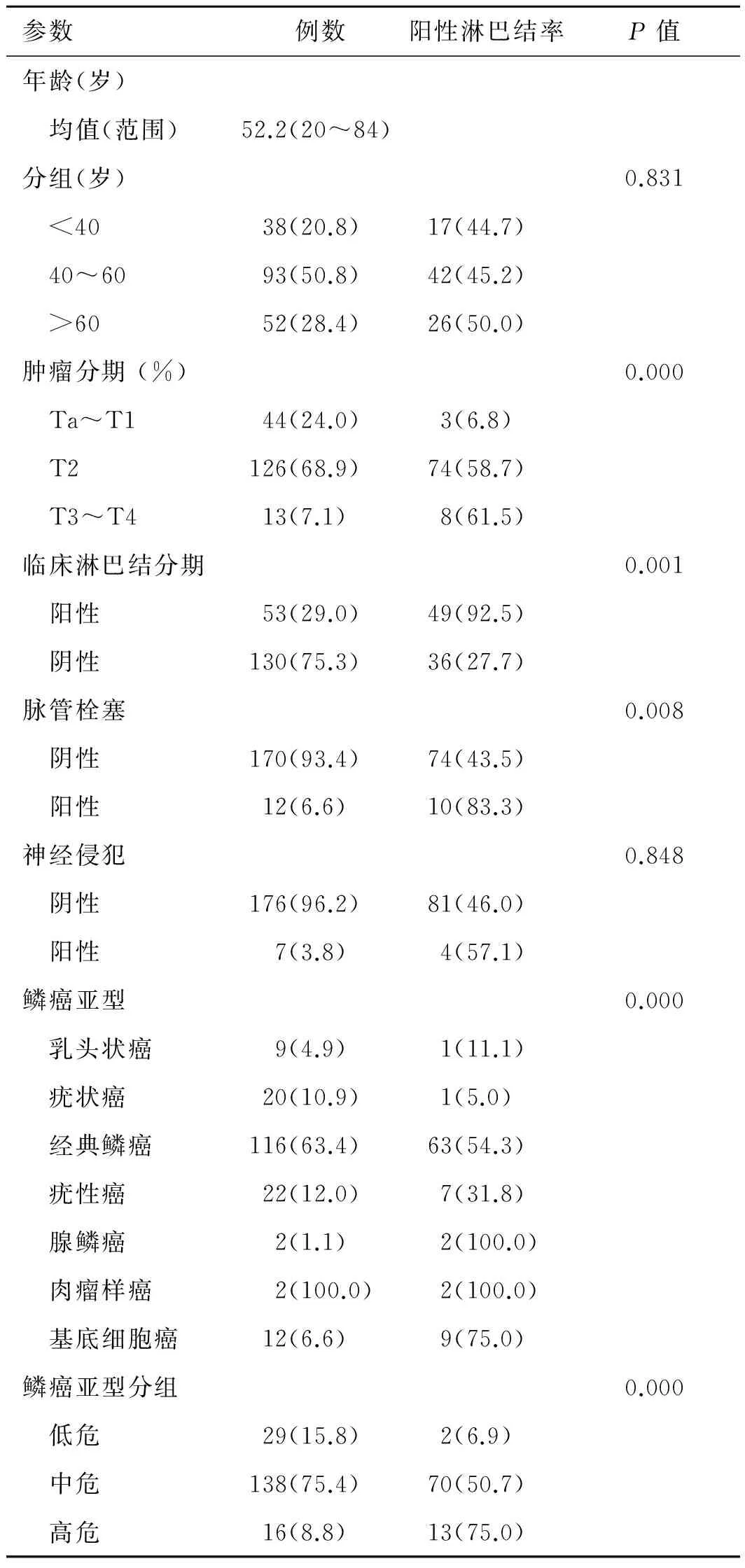
[例(%)]
表2 影响阴茎癌腹股沟淋巴结转移的多因素分析
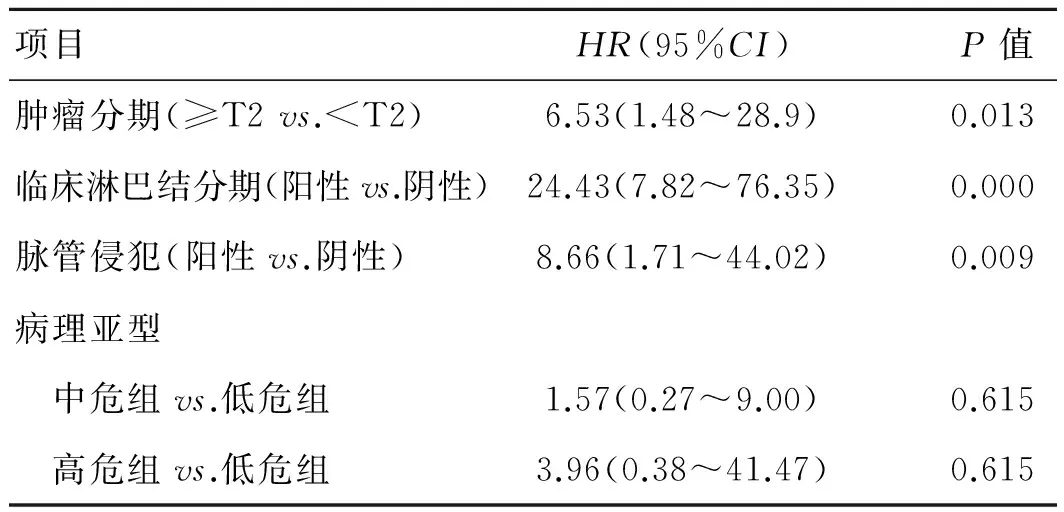
项目HR(95%CI)P值肿瘤分期(≥T2vs. 阴茎鳞状细胞癌发病率极低,2000年我国发病率为0.9/10万。淋巴结转移是阴茎癌的主要播散方式,区域淋巴结受累与患者的预后密切相关。目前,阴茎癌治疗的关键在于准确判断是否存在腹股沟淋巴结受累并给予根治性治疗。既往文献研究了大量能预测腹股沟淋巴结转移的临床、病理及分子学指标,然而原发肿瘤的组织学亚型与淋巴结转移的相关性有待进一步明确[1-3,7]。 根据2016年世界卫生组织的分型分级标准,阴茎鳞癌可分为疣状癌、基底样鳞癌、疣性癌、乳头样癌、肉瘤样癌、混合型癌等特殊亚型,无特殊表现者归为经典型鳞癌[5]。本组183例患者中116例为经典型鳞癌,其余者归入特殊亚型,不同亚型的鳞癌其镜下特征及生物学行为大相径庭。疣状癌是一种少见的阴茎恶性肿瘤,仅占阴茎癌的7%,大体呈外生型乳头状,可表现为多发结节鹅卵石样外观或呈乳头状长条钉样突起。疣状癌生长表浅,极少穿透固有膜或海绵体,显微镜下肿瘤细胞分化好,异形性小,胞质丰富,细胞核染色质变粗,可见核仁。细胞多呈现过度鳞化,肿瘤与间质之间存在广泛的接触面[8]。该型以局部侵袭性生长为主,很少发生区域性淋巴结转移或远处转移,本组患者中疣状癌仅占10.9%,其中1例(5.0%)患者出现腹股沟转移。GUIMARAES等[9]回顾375例阴茎癌,仅25例为疣状癌且无1例发生淋巴结转移。 乳头状癌是一种低级别的疣状肿瘤,肿瘤大体呈外生性,大而不规则,镜下为分化良好的乳头状鳞癌,呈过度角化和多发性乳头瘤样改变。乳头状癌生长缓慢,本组9例患者中仅1例发生淋巴结受累,GUIMARAES等[9-10]研究显示11%的乳头状癌患者出现淋巴转移。 阴茎疣性鳞癌镜下主要表现为呈乳头状生长的肿瘤,最显著的特点是有大量肿瘤性非典型性凹空细胞,癌细胞核仁大,染色质浓集,并见双核细胞。此类型癌是一种生长缓慢的、低-中度恶性的HPV相关性疣样肿瘤。CUBILLA等[11]报道,疣性鳞癌可浸润深层的海绵体组织并发生淋巴结转移和远处转移。本组资料显示疣性鳞癌为22例,其中7例(31.8%)出现区域淋巴结转移。 经典鳞状细胞癌占所有阴茎癌的50%~69%。经典型鳞癌的生物学行为从低分级到高分级有明显的变化,一般分级低者浸润较浅,分级高者浸润较深[12]。本组患者经典鳞癌占63.4%,其中54.3%的患者出现淋巴结转移。 腺鳞癌较少见,来源于具有粘液腺分化的鳞状上皮细胞,大多原发于龟头,常为巨大瘤体,浸润深度多达阴茎海绵体。其出现腹股沟淋巴结转移的概率较高,本组患者中2例均出现转移,GUIMARAES等[9]研究50%出现转移。另一种少见亚型为肉瘤样癌,以梭形细胞为主的浸润性肿瘤,占所有阴茎癌的1%~4%,局部转移率高达85%,病死率也较高。一项5例肉瘤样癌病例的研究中,80%的患者出现了远处转移[13],本组患者中2例有腹股沟淋巴结转移。 阴茎基底样鳞癌分级高、分化极差、常浸润深层组织甚至尿道海绵体,镜下特征性表现为:肿瘤细胞浸润广泛、呈灶状分布、癌巢中央常有粉刺样坏死,周边呈栅栏状排列,癌细胞核浓染、胞质稀少、核分裂像多见。生物学行为以浸润性生长为主,区域性淋巴结及远处转移多见。本组12例患者中75%发生区域性淋巴结转移。GUIMARAES等[9]研究也显示50%的基地样癌患者出现淋巴转移。 本研究中单因素分析显示阴茎鳞癌原发灶的病理分型与区域性淋巴结转移之间关系密切。若按淋巴结转移的风险将患者分成3组,其中低危组包括乳头状癌和疣状癌,中危组包括疣性癌和经典鳞癌,其余归入高危组,3组间比较差异仍有统计学意义(P<0.000)。这也同既往的研究结果相符。多因素分析显示肿瘤分期、临床淋巴结分期及脉管栓塞均为区域淋巴结转移的独立预测因子,而病理亚型却无统计学意义。可能的原因之一包括病例数较少。另外我们发现,病理亚型高危组的患者肿瘤分期多为T3或T2期,且多可触及腹股沟肿大淋巴结,而低危组患者肿瘤分期多为Ta或者T1期。即肿瘤分期与病理分型危险性存在一定的线性关系,且前者的风险系数高于后者。虽然多因素分析中病理分型无统计学意义,但有研究表明不同的鳞癌组织学亚型与局部或全身播散的几率具有相关性[14]。 总之,单因素分析显示阴茎鳞癌不同亚型与区域性淋巴结转移关系密切。病理分型为低危险组包括乳头状癌和疣状癌建议选择观察随访;高危险组如腺鳞癌、肉瘤样癌及基底细胞癌患者最好行预防性双侧腹股沟淋巴结清扫术;疣性鳞癌和经典型鳞癌患者需结合其他预测因子和临床检查制定合适的诊疗计划。 [1] CURADO MP, EDWARDS B, SHIN HR. Cancer incidence in five continents. 9th ed[M]. Lyon:IARC Scientific Publications, 2007:216-212. [2] 李健,朱耀,姚旭东.预测淋巴结阳性阴茎癌手术后无病生存率列线图的建立[J].中华泌尿外科杂志,2011,32(10):807-810. [3] 叶定伟,朱耀.优化阴茎癌的诊治策略[J].中华泌尿外科杂志,2011,32(10):797-798. [4] WANG JY, ZHU Y, TANG SX. Prognostic significance of the degree of extranodal extension in patients with penile carcinoma[J]. Asian J Androl, 2014,16(3):437-41. [5] MOCH H,CUBILLA AL,ULBRIGHT TM, et al. The 2016 WHO classification of tumours of the urinary system and male genital organs[J]. Eur Urol, 2016, 70(1):93-105. [6] 朱耀,叶定伟,姚旭东.阴茎癌患者年龄和腹股沟淋巴结转移概率的关系[J].临床泌尿外科杂志,2011,26(4):261-263. [7] 上海市肿瘤研究所流行病学研究室. 2000年上海市恶性肿瘤发病率[J].肿瘤,2003,23(6):532. [8] 戴波,叶定伟,方银忠.阴茎疣状癌的诊治[J].中华泌尿外科杂志,2005,26(8):425-427. [9] GUIMARAES G, SOARES F. WHO histological classification, regional metastasis and outcome in 375 surgically treated patients with penile SCC[J]. Mod Pothol, 2007, 206(76):150A. [10] CUBILLA AL, VELAZQUEZ EF, SOKIN A. Epithelial lesions associated with invasive penile squamous cell carcinoma:a pathologic study of 288 cases[J]. Int J Surg Pathol, 2004, 12(4):351-364. [11] CUBILLA AL, VELAZQUES EF, REUTER VE. Warty (condylomatous) squamous cell carcinoma of the penis:a report of 11 cases and proposed classification of ‘verruciform’ penile tumors[J]. Am J Surg Pathol, 2000, 24(5):505-512. [12] CUBILLA AL, AYALA AG, DILLNER J. Tumours of the penis∥EBLE, SAUTER C, EPSTEIN HI,et al. Pathology and genetics of tumor of the urinary system and male genital organs[M]. Lyon:IARC Press, 2004: 279-290. [13] LONT AP, GALLEE MP, SNIJDERS P. Sarcomatoid carcinoma of the penis:a clinical and pathological study of 5 cases[J]. J Urol, 2004, 172(3):932-935. [14] CUBILLA AL, REUTER V, VELAZQUEZ E. Histologic classification of penile carcinoma and its relation to outcome in 61 patients with primary resection[J]. Int J Surg Pathol, 2001, 9(2):111-120. (编辑 王 玮) The relationship between histopathological classification and probability of inguinal lymph node metastases in penile cancer WANG Jin-you, YU De-xin, XIE Dong-dong, WANG Yi, BI Liang-kuan, ZHANG Tao, DING De-mao (Department of Urology, the Second Affiliated Hospital of Anhui Medical University, Hefei 230601, China) Objective To investigate the relationship between histopathological classification and the probability of inguinal lymph node metastases (LNM) in patients with penile cancer. Methods Clinical data of 183 patients who underwent inguinal lymph node dissection for penile cancer were retrospectively assessed. Primary lesions were re-evaluated according to the 2016 WHO histopathological clissification. The clinicopathological factors in the medical records were retrieved, including age, pathological T stage, clinical stage, lymphovascular invasion and so on. A multivariate Cox proportional hazards model was used to explore the risk factors of inguinal lymph node metastases. Results LNM occurred in 1 (11.1%) of 9 cases of papillary carcinoma and in 1 (5.0%) of 20 cases of verrucous carcinoma. Seven (31.8%) of 22 cases of condylomatous warty carcinoma and 63 (54.3%) cases of typical squamous cell carcinoma developed LNM. All sarcomatoid andadenousquamous carcinomas and 75% of basaloid carcinoma cases developed LNM. The difierences among these groups were significant (P<0.000). However, in multivariate analysis, the histological subtypes were not significantly associated with LNM. Conclusions The histopathological classification was significant predictor for LNM in univariate analysis, and it can be used to guide clinical practise. Follow-up observation is recommended for the low risk group, and prophylactic inguinal lymphadenectomy is recommended for the high-risk group, while the intermediate group requires a combination of other predictors to work out a plan. penile neoplasm; histopathological classification; lymph node metastases 2016-08-18 2016-09-03 安徽省自然科学基金(No. 1608085QH173) 于德新,教授,主任医师.E-mail:yudx_urology@126.com 王进有(1985-),男(汉族),主治医师,博士.研究方向:泌尿系肿瘤外科.E-mail:jinyouwang@126.com R737 A 10.3969/j.issn.1009-8291.2016.11.0043 讨 论

