高频彩超鉴别诊断神经鞘瘤的意义与价值
孟建钦 杨利霞
1)河南南乐县人民医院超声科 南乐 457400 2)郑州大学第二附属医院超声科 郑州 450014
高频彩超鉴别诊断神经鞘瘤的意义与价值
孟建钦1)杨利霞2)
1)河南南乐县人民医院超声科 南乐 457400 2)郑州大学第二附属医院超声科 郑州 450014
目的 评估高频彩超声图像特征对神经鞘瘤的鉴别诊断意义与价值。方法 选取2010-07—2015-07我院外科手术切除的四肢或颈部肿瘤病灶患者157例,所有肿瘤病灶术前均行高频彩超检查。现对这些肿块的彩超图像进行整理,分析肿块的包膜、形态、血流、钙化及与神经的关系对鉴别诊断的价值。并计算高频彩超诊断神经鞘瘤的灵敏性、特异度及准确性。结果 肿瘤病灶共157个,其中高频彩超拟诊为神经鞘瘤39例,病理证实33例,余118例病变超声提示非神经鞘瘤,病理证实16例为神经鞘瘤,高频彩超诊断神经鞘瘤的灵敏度、特异性、准确度分别为67.35%,94.44%,85.98%。其中肿块的包膜完整和有神经束结构对鉴别诊断有重要临床意义。结论 高频超声诊断鉴别神经鞘瘤的准确度及特异度较高,可为临床医生早期快速诊断提供帮助。
高频彩超;神经鞘瘤;鉴别诊断
神经鞘瘤(neurilemmoma)又可称神经膜纤维瘤(Schwann cell tumor)或雪旺瘤(Schwannoma),是神经鞘形成的一种良性病变[1-2],多单发,肿瘤生长较缓慢,病程较长,肿瘤一般呈膨胀性生长,与周边组织界限较清楚,移动度较好。其好发在四肢的外周大神经,多是下肢,也可见于头颈部、面部及腹膜后[3]。病灶早期多体积较小,对周围组织无浸润及压迫,对神经也无明显压迫现象,这个时期一般无临床表现。病例多是在病灶长大到一定程度,在体表可触及一个肿块或对神经造成挤压引起一侧神经症状就诊。
1 资料与方法
1.1 一般资料 选取2010-08—2015-07我院外科手术切除并经病理证实的有四肢或颈部肿瘤病灶的157例患者,全部患者的病历、术后病理报告和图片及术前病灶的彩超图像数据均保存完整。男89例,女68例,男:女为1.31:1;年龄22~71岁,平均(47.6±2.7)岁。肿瘤病灶均为单发,共157个,主要见于下肢较大神经的走行区域,占58.59%(93/157),病灶直径13~81 mm,平均(38.5±8.7)mm。
1.2 仪器和检查方法 选用ALOKA彩色超声仪器,频率为10 MHz,选择肌骨条件。由一名高年资医师进行操作,患者选取合适的体位,将病变部位很好显示出来,将检查探头置于病变体表部位,首先选用高频灰阶超声寻找肿块,找到病变后观察肿瘤的形状和内部回声,测量大小,记录位置等信息,启用彩色多普勒模式查看病灶内部和边缘的血管分布情况,其次多切面着重查看肿块边缘是否和神经相连,有无神经束,最后记录保存图像。
1.3 血流评定标准 病灶内少血流或无血流就是Adler[4]血流评定中的0级和1级,也就是病灶内无明显血流和病灶内有≤3支的线状血流或有多个点状血流,病灶内血流多即Adler血流评定中的2级和3级,也即病灶内出现>3支的线状血流或粗大的棒状血流或病灶里探及多支呈团状或枝桠状分布的条带状血流。
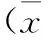
2 结果
2.1 高频彩超结果 本文共查出157例病灶,单发,均手术切除,术后送病理进行分析,其中超声诊断为神经鞘瘤39例,病理结果证实33例是神经鞘瘤,6例为其他性质的肿瘤,包括2例神经纤维瘤,2例恶性神经鞘瘤,1例纤维瘤,1例肌间血管瘤;余118例超声诊断为非神经鞘瘤的病灶其中病理结果证实16例为神经鞘瘤。超声诊断神经鞘瘤的灵敏性67.35%,特异度94.44%,准确性85.98%。
2.2 声像图表现 肿块有无包膜和是否与神经相连比较,差异有统计学意义(P<0.05),且神经鞘瘤的包膜显示率67.34(33/49)高于非神经鞘瘤36.11(39/108)。病灶的形态、内部血流及内部是否钙化差异无统计学意义(P>0.05)。见表1。
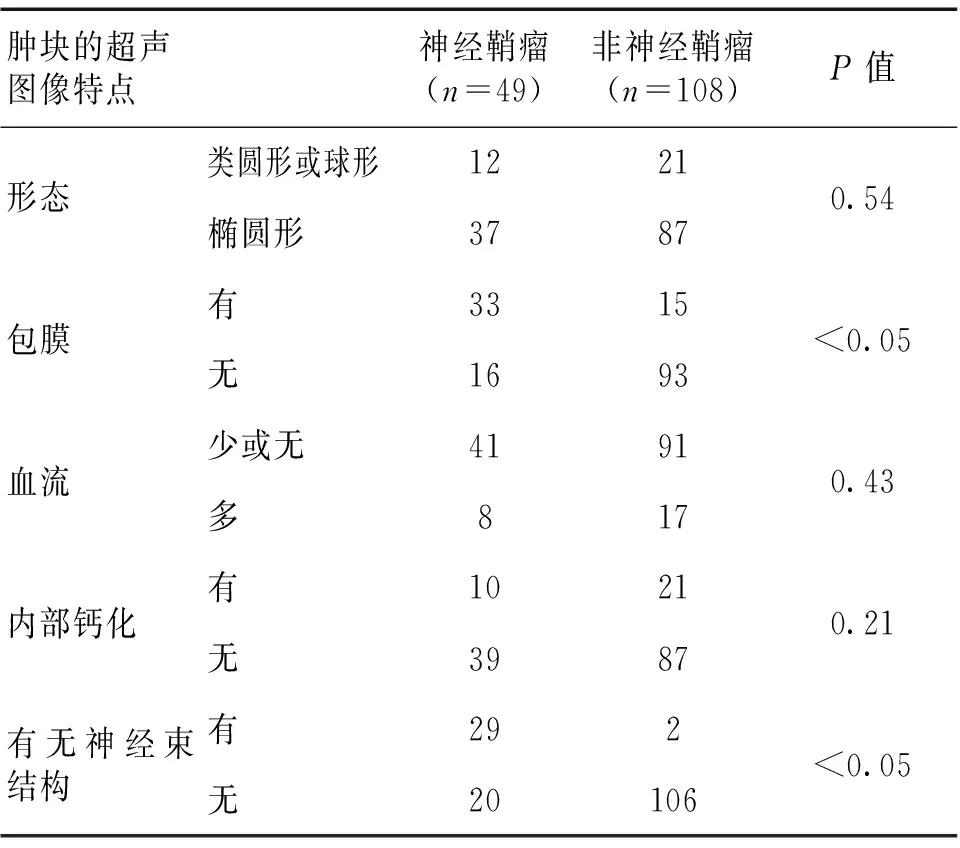
表1 神经鞘瘤和非神经鞘瘤的特点比较 (n)
3 讨论
神经鞘瘤和其他神经源性肿瘤有许多相似之处,如在中青年多发,起源于神经,好发于神经主干走行区域,病灶发生于皮下,多在体表可触及肿块,四肢及颈部多见等[1,4]。但手术方式有很大不同,如神经鞘瘤起源于神经的雪旺细胞,一般对神经有挤压作用但不损伤神经束,手术只需将其完整切除,然后保留神经干,而神经纤维瘤则不同,起自神经的内膜,生长过程中会侵及神经干,手术需将其和一段神经全部切除[5],因此,只有术前准确的鉴别诊断才能为临床治疗方式的选择提供帮助。
与CT、MRI相比,超声诊断浅表组织的肿瘤有许多优势[6-7]。它能够实时动态显示病灶的内部结构和血流信息,还能准确测量病灶的大小,观察其形态,可以从多个切面、多个角度对病灶进行观察,还能查看肿块是否和神经相连,同时因超声安全,无辐射,可对病灶进行多次重复扫查,还可评估病灶是否完整切除及术后恢复等信息[8]。
本研究显示,在众多的超声声像图特征中,包膜和是否含有神经束有助于鉴别诊断。其中神经鞘瘤组67.35%(33/49)的病灶有包膜,远远高于非神经鞘瘤组的13.89%(15/108),2组比较差异有统计学意义(P<0.05);神经鞘瘤组有神经数的病灶占59.18%(29/49),另一组占1.85%(2/108),差异有统计学意义(P<0.05)。文献[6-9]报道,神经鞘瘤大多非对称性生长,椭圆形或类圆形居多,而非神经鞘瘤主要为梭形,根据病灶的形态可鉴别肿瘤类型,显示神经鞘瘤组圆形及类圆形占24.49(12/49),对照组占19.44(19/108),神经鞘瘤组高于非神经鞘瘤组,但差异无统计学意义(P>0.05),说明形态对鉴别神经鞘瘤无太大意义。同样,肿块内的血流及病灶内出现钙化对鉴别诊断无临床意义。
根据其图像特点结合病史和体征对病灶进行区分鉴别,其准确性、灵敏度和特异性分别为85.98%、67.35%、94.44%。也就是说,高频彩色超声波可准确诊断出大多数神经鞘瘤,但漏诊时有发生,和四肢的其他肿瘤相比,类圆形或圆形、内部钙化等并不是神经鞘瘤的特征性表现,其对神经鞘瘤的鉴别影响不大。
综上所述,高频彩超鉴别诊断神经鞘瘤的准确性和特异度都很高,因此,可以很好地应用于术前神经鞘瘤的鉴别诊断。
[1] Wu S,Liu G,Tu R.Value of ultrasonography in neurilemmoma diagnosis:the role of round shape morphology[J].Med Ultrason,2012,14(3):192-196.
[2] 陈定章,朱永胜,赵睿,等.超声在颈部神经肿瘤诊断中的临床应用[J].中国超声医学杂志,2014,30(10):865-857.
[3] 范亦武,张旋,常才,等.高频超声和彩色多普勒鉴别诊断颈部神经鞘瘤的应用及分析[J].上海医学影像,2010,19(1):25-27.
[4] 查月琴,林和平,沈伟东,等.超声诊断外周神经鞘类肿瘤的临床价值[J].临床超声医学杂志,2011,13(11):764-766.
[5] 包敏娟,薛勤.32例外周神经鞘瘤的高频超声表现及临床分析[J].重庆医学,2013,42(7):807-809.
[6] 丰乃奇,王雪瑞,王建华.35例浅表神经鞘瘤超声表现的回顾性分析[J].疾病监测与控制杂志,2011,5(4):241-242.
[7] 高亮,康斌,熊奡,等.周围神经源性良性肿瘤的超声特性[J].实用医学影像杂志,2013,14(3):188-190.
[8] 杨斌,詹维伟,陈亚青.浅表器官超声诊断学图解[M].北京:人民军医出版社,2010:95.
[9] 佟凌霞,齐娜,王蕊.颈部神经鞘瘤的超声表现与病理对照研究[J].中国实验诊断学,2014,18(5):837-839.
(收稿2015-11-23)
R739.4
B
1673-5110(2016)20-0084-02

