Brugada综合征的诊断及治疗
阮燕菲++刘念

【中图分类号】R541.7 【文献标识码】A 【文章编号】ISSN.2095-6681.2016.17.00.03
1 定义
Brugada综合征是一种编码离子通道基因异常所致的家族性原发心电疾病。病人的心脏结构多正常,心电图具有特征性的“三联征”:右束支传导阻滞、右胸导联(V1-V3)ST段呈穹窿形或马鞍形抬高、T波倒置,临床常因室颤或多形性室速引起反复晕厥、甚至猝死。
2 历史由来及流行病学特点
1966-1977年,美国亚特兰大市疾病控制中心发现,在越战后移民美国的老挝、柬埔寨、越南和泰国的亚裔难民中,男性青壮年夜间猝死率异乎寻常地升高,猝死的平均年龄仅32岁。1992年由西班牙学者Brugada P和Brugada J两兄弟首先发表了该类疾病的报告,1996年日本Miyazaki等将此病症命名为Brugada综合征。
Brugada综合征多见于男性,男女之比约为8:1,发病年龄多数在30~40岁之间。主要分布于亚洲,尤以东南亚国家发生率最高,故有“东南亚突发性原因不明夜间猝死综合征(SUNDS)”之称,在泰国该综合征年病死率达40/10万人口,仅次于第1位交通事故死亡率。Brugada综合征所致猝死占所有猝死病例的4~12%,占心脏结构正常的猝死病例的20%。近年来世界各地均有病例报道,但Brugada综合征在人群中的准确发病率尚不清楚。Brugada综合征的初次发病(出现晕厥或猝死)年龄多在30~40岁,诊断年龄从出生后两天到85岁不等,猝死时的平均年龄约35~40岁。
3 分子生物学机制
编码心肌细胞膜上钠离子通道α和β亚单位的SCN5A 和SCN1B基因、钠离子通道调节因子GPD1L、编码钙离子通道α和β亚单位的CACNA1C和CACNA2B基因、编码瞬时外向钾电流(Ito)的Kv4.3基因以及编码IKr通道的KCNH2基因都可能是Brugada综合征的分子生物学基础,但只有SCN5A是得到大家公认的。其它的致病基因位点受到病例数的限制,尙不能通过连锁分析研究确定。此外,SCN5A还是LQTS3的致病基因。
4 遗传学特点及检查价值
该病为常染色体显性遗传,父母中有一方患有该病的,其子有50%的机率会患病。此病好发于男性,男女之比约8:1。先证者兄弟姐妹的患病危险性取决于患者父母的遗传学状态。如果患者的父亲或母亲也患有此疾病,兄弟姐妹患病的危险性也是50%。
由于存在很大一部分散发病例,遗传学检查阳性并不是诊断Brugada综合征的必要条件。以下情况中遗传学检测具有价值:①进一步证实诊断;②将Brugada综合征与疑似病例或重叠型患者进行区别;③通过检测发现先证者家族中的无症状高危成员。
5 引起Brugada综合征的离子通道机制
1998年Chen等最早证实了编码心脏钠通道基因(SCN5A)的α亚单位突变是Brugada综合征的遗传学基础之一,表现为该基因功能缺失(Loss of Function),机制包括:①功能性钠离子通道数量减少、通道表达障碍和细胞内转运障碍;②钠通道动力学特征改变,如钠电流激活、失活、灭活的时间依赖性和电压依赖性改变,导致通道功能下降;③混合性,既有表达下降又有动力学的改变。
6 Brugada综合征样的心电图特征
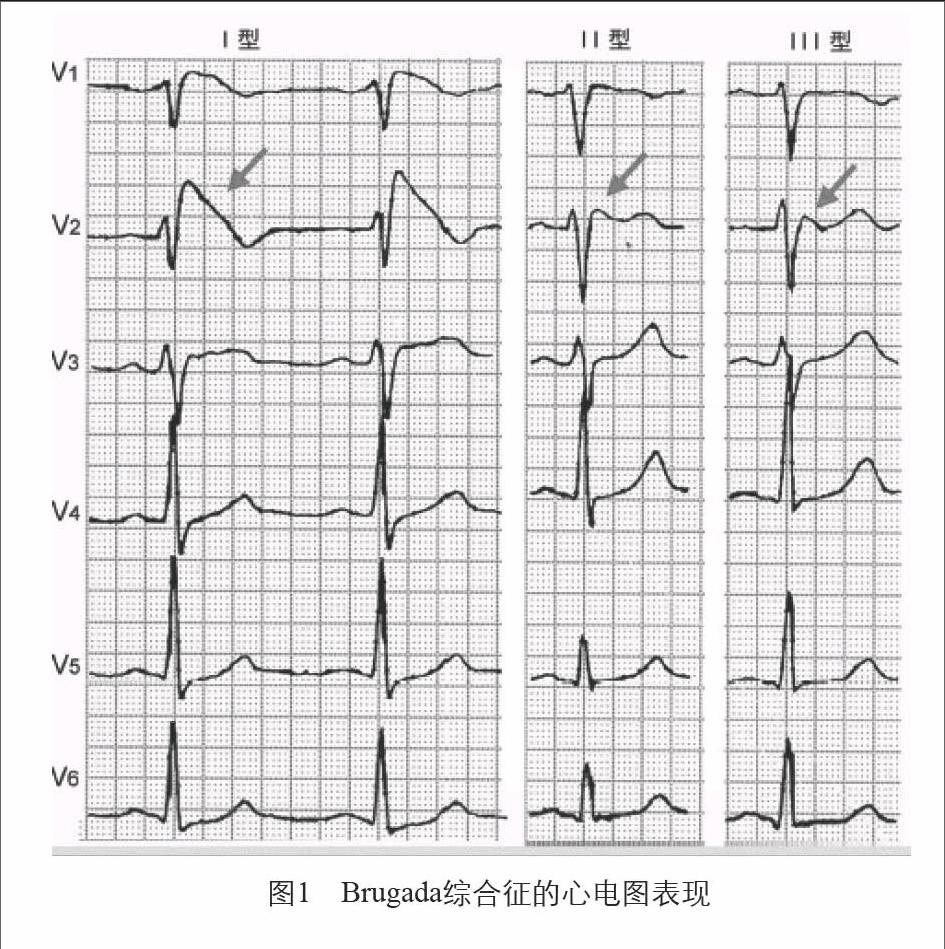
ST段抬高、右束支传导阻滞和T波异常为Brugada综合征样心电图右胸导联三联征,按其形态特征可分为三种类型:Ⅰ型ST段呈“穹隆样”抬高,J点和ST段顶点抬高
≥2 mm,伴有T波倒置;Ⅱ型ST段呈“马鞍形”抬高
≥1 mm,J点抬高≥2 mm,伴有双向或正向T波;Ⅲ型ST段呈“马鞍形”或“穹隆样”抬高≤1 mm,J点抬高≥2 mm,伴有正向T波。
Brugada综合征患者的心电图表现可持续存在,也可间歇存在,具有多变性。这一特点使患者在不同时间的心电图可具有典型的Brugada综合征特点;或不典型的ST改变或完全正常。迷走神经兴奋、心率减慢及使用钠离子通道阻滞剂有助于典型心电图的显现(图1)。
7 Brugada综合征样心电图的形成机制
心室肌细胞的动作电位分为0相除极和1相、2相、3相、4相复极。快钠内向电流形成0相除极,瞬时外向钾电流(Ito)是形成最早期1相复极的主要离子流。Ito通道激活后在瞬间形成强大的外向钾电流使电位迅速下降,从而形成动作电位尖峰波。此后,Ito锐减,缓慢的钙内流及钾内流等内向电流占优势,动作电位进入平台期,形成2相复极时的圆顶波。正常情况下,心外膜心肌与心内膜心肌的动作电位存在一定的电势差,主要是Ito在内膜心肌细胞分布较少,使心内膜动作电位曲线缺乏1相时的尖峰样、穹隆样的形态特征(也称为切迹),与心外膜动作电位之间产生的跨膜电势梯度表现在心电图上即为J波。在病理状态下(Brugada综合征时),由于SCN5A基因突变导致钠电流降低,进一步放大了动作电位早期的异质性,使J波和J点上抬更加明显:如果心外膜动作电位复极总在心内膜之前,T波则表现为持续直立,从而产生“马鞍形”ST段抬高;如果心外膜动作电位时程也明显延长,跨膜电势梯度发生倒转,从而使复极方向由心内膜指向心外膜,最终产生“穹隆样”ST段抬高和T波倒置,形成Brugada综合征特征性的心电图。以上这些改变的主要离子基础是Ito电流,后者在右心室的分布多于左心室,因此心电图表现也集中反映在右心导联。
8 Brugada综合征患者发生快速室性心律失常的机制
Brugada综合征患者发生室速、室颤的机制是2相折返。由于快钠内向电流减少,使动作电位2相平台期的Ito与ICa、INa的平衡被破坏,Ito电流占优势,钾离子快速外流,复极速率加快,平台期缩短甚至消失。而这种改变并不是均匀一致发生在所有心室肌:心外膜比心内膜明显,右室比左室明显,心外膜不同位点间也不一致。当心外膜表面不同部位间或心内膜与心外膜间电势差(复极离散度)足够大时,就会产生一个2相平台期的易损窗。适时的室性早搏落在这个窗口即可导致折返性心律失常,即冲动通过上述电势差在不同部位间传导并产生局部再兴奋,连续的折返就导致了Brugada综合征时的室速和室颤。这就是所谓的“2相折返”。
9 Brugada综合征患者夜间发生猝死的机制
交感与迷走神经张力的不均衡可能是Brugada综合征患者易于夜间发生室颤、猝死的重要原因。迷走神经张力占优势时,可使心肌细胞膜上的外向电流增大,进一步增加了跨膜或不同部位间的复极离散度,有利于心律失常的发生。另外,激素分泌和其它一些代谢因素的昼夜节律改变也可能是重要因素。
10 确诊或疑诊Brugada综合征的患者行心内电生理检查的意义
这一直是一个有争议的问题。以Brugada兄弟为代表的一方学者认为,所有有症状(晕厥)的患者以及无症状而有猝死家族史的确诊Brugada综合征患者均应行心内电生理检查,并根据其结果对患者做危险分层:可诱发持续性室速或室颤者应考虑ICD治疗;不能诱发者可暂观察;对于疑诊Brugada综合征的患者,如果电生理检查诱发持续性室速或室颤,则可确立诊断。但以Priori等为代表的另一部分学者认为,心内电生理检查诱发心律失常并不代表Brugada综合征患者会有自发性或者复发性的室速、室颤,不能作为患者危险分层的指标。
11 确诊或疑诊Brugada综合征患者的危险分层
高危组,基础状态下(自发)I型的ST抬高≥2mm并有晕厥史。
中危组,基础状态下(自发)I型的ST抬高≥2mm但没有晕厥史。
低危组,遗传学检查阳性但临床表现为阴性或经药物激发试验才出现典型心电图表现者。2006年Gehi公布的一项Brugada综合征患者危险分层荟萃分析结果显示:既往有晕厥或心脏性猝死史、自发性I型Brugada综合征样心电图改变、男性均是预后不良的预测因素;而猝死家族史、SCN5A基因突变和心内电生理检查诱心律失常尚不能作为有效的预测因子。
12 Brugada综合征的临床诊断标准
根据2013年美国心律学会和欧洲心律学会的专家共识建议,以下情况诊断Brugada综合征。
1在第2,3,4肋间V1,V2位置1个以上导联记录到自发的或I类抗心律失常药物诱发的I型Brugada综合征心电图表现。
2患者在第2,3,4肋间V1,V2位置1个以上导联记录到Ⅱ型或Ⅲ型Brugada综合征心电图表现,并在I类抗心律失常药物诱发下出现I型Brugada综合征心电图表现。
13 Brugada综合征药物激发试验的阳性标准和常用药物
由于部分Brugada综合征患者的心电图可呈隐匿性或不典型性,在临床上怀疑诊断时,可给予钠通道阻滞剂做激发试验,通过进一步增大心肌动作电位1相时的电势差使典型Brugada综合征样心电图显现。激发试验阳性的标准为:①心电图由Ⅱ型或Ⅱ型转变为I型;②心电图正常或呈Ⅱ型、Ⅱ型心电图的患者,J点在原有基础上抬高≥2 mm。
凡具有钠离子通道阻滞作用的药物均可使患者的心电图发生改变,常用的药物为Ajmaline (阿义吗林)、Flecainide(氟卡尼、氟卡胺) 及Procainamide (普鲁卡因酰胺),一般不主张使用Propafenone (普罗帕酮)。使用剂量为:阿义吗林1mg/kg,10 mg/ min,静脉注射;氟卡尼2mg/kg,最大剂量不超过150 mg,10min内静脉注射完毕;普鲁卡因酰胺10mg/kg,100mg/min静脉注射。但在国内前三种药物均不能获得,故只能普罗帕酮替代,单个中心使用的方案为:首剂普罗帕酮1-1.5 mg/kg,5 min匀速静脉注射,给药后观察20min无阳性反应,再给予0.5 mg/kg,2.5min匀速静脉注射;必要时可重复1次,总量不超过2 mg/kg;但该方案用于诊断Brugada综合征的敏感性和特异性还有待进一步确定。
进行Brugada综合征药物激发试验过程中的注意事项包括:①试验前须向患者及其亲属说明本试验的意义及可能出现的危险,并签字同意;②持续12 导联心电监护及血压监护,心电图电极的位置要正确;③建立静脉通道,备齐各种抢救药品;④抢救设备如除颤仪、临时起搏器、气管插管、呼吸机等处于待用状态。
停止用药的标准为 ①试验呈阳性;②出现室性心律失常(如频发室性早搏、室速等);③心电图QRS波增宽≥30%;④出现显著低血压。用药后心电图有改变者,心电监护应持续至心电图恢复基础状态。
14 Brugada综合征的治疗原则
目前还没有公认的、对Brugada综合征有确切疗效的药物,因此预防猝死的唯一措施是ICD。虽然不同研究观点在对该病的危险分层指标和治疗策略上存在差异,但总的趋势认为对高危的Brugada综合征患者,如曾发生过室颤或心跳骤停、心电图呈I型Brugada综合征样表现并伴有晕厥者,应安装ICD。对无症状或心电图表现不典型的患者的治疗策略尚无一致意见,药物预防这些患者发生室速、室颤的效果或预防性植入ICD价值仍有待证实。
15 Brugada综合征患者的药物治疗展望
理论上而言,凡是能使Brugada综合征患者心肌动作电位1,2相电流再平衡的药物都有治疗作用。目前应用较多的是奎尼丁(300mg/次,每日两次)。研究表明奎尼丁可抑制Ito,减小Brugada综合征患者动作电位的平台期的电势差而使ST段恢复正常,并抑制2相折返和心律失常的发生。但并无前瞻性的大型临床试验证实奎尼丁能降低Brugada综合征患者的死亡率,故在高危患者奎尼丁治疗并不能取代ICD植入。异丙肾上腺素通过增加心肌细胞的L型钙离子内流来纠正Brugada综合征患者动作电位的平台期的电势差,静脉使用可减少电风暴的发作。最新的一种治疗该病的药物是磷酸二酯酶Ⅲ抑制剂Cilostazol,它可能通过增强钙离子内流和减少Ito外流来提高心率,使Brugada综合征患者心电图上的ST段恢复正常。研制特异性Ito阻滞剂是药物治疗Brugada综合征的发展方向。
16 可导致类似Burgada综合征样心电图的其它原因
1)单纯右束支传导阻滞
2)急性心肌缺血或梗死
3)急性心肌炎
4)体温过低
5)急性肺动脉栓塞
6)主动脉夹层
7)杂环类抗抑郁药过量
8)各种中枢和自主神经系统疾病
9)Duchenne肌营养不良症
10)Fredreich共济失调
11)维生素B1缺乏
12)高钾或高钙
13)可卡因中毒
14)纵隔肿瘤挤压右室流出道
15)致心律失常右室发育不良或心肌病(ARVD/C)
16)早期复极综合征或其它正常变异(尤其是男性患者)
当上述情况存在并出现Brugada综合征样心电图表现时,要注意鉴别。
17 Brugada综合征与致心律失常性右室心肌病(ARVC)的鉴别
致心律失常性右室心肌病 (ARVC)是一种主要累及右心室心肌组织的疾病,患者的常规心电图检查可见到V1-V2导联Epsilon波、右束支传导阻滞等,室性心律失常是ARVC的主要临床表现之一,部分患者可以心脏性猝死为首发表现,多见于年轻的病人,因此要与Brugada综合征进行仔细鉴别(表1)。
表1 Brugada综合征与致心律失常性右室心肌病的鉴别要点 Brugada综合征 ARVD/C
染色体定位 3 1,2,3,10,14
基因 SCN5A Plakophilin,Desmoglein等
影像 正常 右心室形态,功能异常
病理 正常 纤维,脂肪组织取代
心电图 多变,V1-V3导联ST段特征性抬高,右束支传导阻滞 大多固定,右束支传导阻滞,可见Epsilon波
室性心律失常 多形性室速或室颤 单形性室速或室颤
心律失常发病情况 心动过缓或休息时 用力时
心律失常机制 2相折返 瘢痕相关性,触发和折返机制
药物激发试验 有反应,心电图改变 无反应

