血浆降钙素原与脓毒症急性肾损伤早期危险因素的相关性研究
刘 文,张建楠,田 阔,赵鸣雁
(哈尔滨医科大学附属第一医院,黑龙江 哈尔滨 150001)
血浆降钙素原与脓毒症急性肾损伤早期危险因素的相关性研究
刘文,张建楠,田阔,赵鸣雁
(哈尔滨医科大学附属第一医院,黑龙江 哈尔滨 150001)
目的探讨血浆降钙素原(PCT)水平与脓毒症急性肾损伤(AKI)早期危险因素的相关性。方法回顾性分析脓毒症患者129例,分为AKI组51例和非AKI组78例。收集2组实验室检查、物理检查、病情评估等指标进行比较,并将PCT水平与其他指标进行Pearson双变量相关分析。结果AKI组PCT、动脉血乳酸、平均动脉压(MAP)水平、急性生理与慢性健康评分(APACHEⅡ)得分均高于非AKI组(P<0.05)。Pearson双变量相关分析,PCT与动脉血乳酸含量、APACHEⅡ评分呈正相关(r=0.204,0.189,P均<0.05);与MAP无明显相关性(r=0.142,P>0.05)。结论PCT是早期诊断AKI的敏感指标,与动脉血乳酸含量、急性生理与慢性健康评分、MAP综合分析能提高诊断率。
脓毒症;急性肾损伤;降钙素原;危险因素;相关性
急性肾损伤(AKI)是脓毒症常见并发症,也是难治性并发症。研究表明,合并AKI的脓毒症患者死亡率是未合并者的2倍[1]。因此有学者指出,早发现、早治疗是降低脓毒症AKI患者死亡率的关键[2]。根据急性肾损伤网络(AKIN)诊断标准,AKI是以血肌酐(SCr)或尿量水平进行衡量,但SCr和/或尿量出现改变时肾损伤已经发生,单纯SCr指标不能对脓毒症患者是否发生AKI起到警示作用。因此寻找能够早期识别脓毒症AKI的生物学标志物成为近年来学术界研究热点。血浆降钙素原(PCT)被发现与脓毒症AKI的发生存在密切关系[3],但单一PCT指标变化缺乏诊断特异性。为此,本研究将脓毒症患者早期血浆PCT水平与其他实验室检查、物理检查、病情评估等进行比较及相关分析,以求用综合性指标提高早期脓毒症AKI的诊断率。
1 临床资料
1.1一般资料回顾性分析我院重症医学科2014年5月—2015年10月收治的脓毒症患者129例,全部样本使用统一的诊断及治疗标准。脓毒症的诊断采用2001年国际脓毒症会议诊断标准,即感染证据+全身炎症反应综合征(SIRS)。AKI的诊断采用2005年AKIN诊断标准。脓毒症治疗根据国际严重脓毒症和脓毒性休克治疗指南(2012版)要求进行标准化治疗。纳入标准:①年龄≥18周岁,≤65周岁;②进入ICU时临床确诊为脓毒症。排除标准:①进入ICU 48 h内死亡或主动出院者;②进入ICU时已出现AKI者;③合并慢性肾功能不全、恶性肿瘤及免疫功能障碍者;④低血容量性休克者。根据入院后是否发生AKI分为AKI组51例和非AKI组78例。AKI组男29例,女22例;年龄18~62(45.2±17.3)岁。非AKI组男47例,女31例;年龄19~65(48.7±19.6)岁,2组患者一般资料比较差异无统计学意义(P均>0.05),具有可比性。该研究经我院伦理委员会批准同意。
1.2研究方法收集患者入院48 h时的检查结果,静脉血指标包括PCT、白细胞计数(WBC),中性粒细胞百分比(Neu%)、血小板计数(Plt)、C反应蛋白(CRP)、SCr、血尿素氮(BUN);动脉血指标包括动脉血乳酸、氧合指数[p(O2)/FiO2]以及其他指标,包括平均动脉压(MAP)、急性生理与慢性健康评分(APACHEⅡ)、序贯器官衰竭估计评分(SOFA)等。对于入院48 h内出现AKI者,则以确诊AKI前一时间点检查结果作为研究指标。比较脓毒症AKI组和非AKI组各项指标差异,并分析血浆PCT与其他各项指标的相关性。
1.3统计学方法应用SPSS 17.0统计学软件对采集数据进行分析。2组计数资料以例数表示,组间比较采用2检验;计量资料以均数±标准差±s)表示,组间比较采用两独立样本t检验。PCT与其他指标关系采用Pearson双变量相关分析。统计结果均以P<0.05为差异有统计学意义。
2 结 果
2.12组治疗效果比较脓毒症患者AKI发病率为39.5%,AKI组死亡24例,病死率为47.1%,非AKI组死亡19例,病死率为24.4%,AKI组病死率约为非AKI组的2倍。
2.22组检查结果比较AKI组血浆PCT水平、动脉血乳酸含量、MAP及APACHEⅡ评分均高于非AKI组(P均<0.05);2组其他各项指标比较差异无统计学意义(P均>0.05)。见表1。
2.3血浆PCT与其他指标的相关分析可见PCT与动脉血乳酸、APACHEⅡ评分呈正相关(P均<0.05),与其他指标无明显相关性(P均>0.05)。见表2。
3 讨 论
全球每年脓毒症患者约为1 800万,致死人数与心肌梗死相当[4],其中1/3患者会并发AKI[5],而脓毒症AKI病死率高达44%[6]。根据这一比例计算,全球每年死于脓毒症AKI患者达260余万。研究表明,早发现早治疗是降低病死率的关键[2],然而目前诊断标准缺乏特异性,符合AKIN诊断标准时,患者已经出现明显肾损伤。因此国内外学者通过多种指标对脓毒症AKI进行早期监测[7-9],取得了一定进展,其中PCT被认为在早期诊断脓毒症中具有重要参考价值[10]。然而,多种微生物感染均可造成PCT升高,单一凭借PCT指标进行诊断缺乏特异性。为此,本研究将脓毒症患者早期血浆PCT水平与其他指标进行比较并进行相关分析,以求用综合性指标提高早期脓毒症AKI的诊断率。
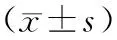
表1 2组检查结果比较

组别nBUN/(mmol/L)乳酸/(mmol/L)p(O2)/FiO2MAP/mmHgAPACHEⅡ评分/分SOFA评分/分AKI组516.42±1.282.78±0.81234.65±72.2782.3±10.422.3±3.26.7±1.8非AKI组786.05±1.122.49±0.74218.83±59.1278.6±9.720.7±3.96.3±2.4t1.732.101.362.062.441.02P0.0860.0380.1760.0420.0160.311
注:1 mmHg=0.133 kPa。
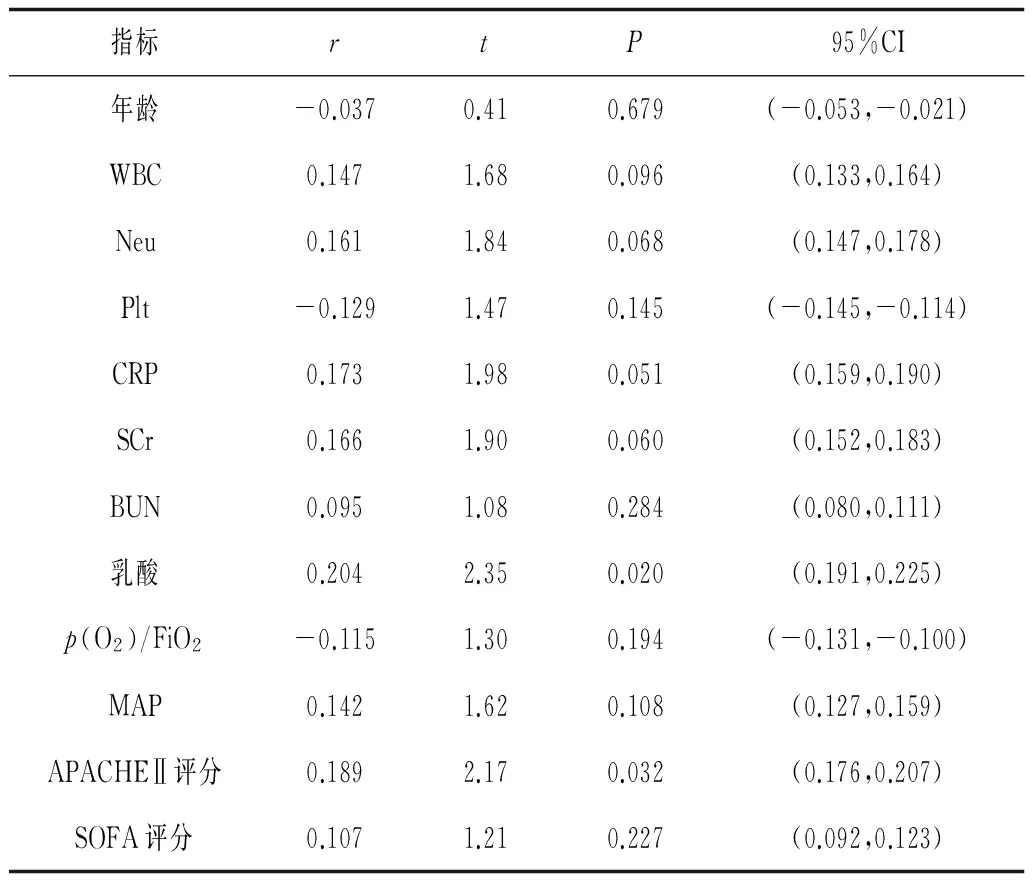
表2 PCT与其他指标的相关分析
既往认为脓毒症患者出现AKI是由微循环障碍、肾组织灌注不足引起[11]。但近年来深入研究表明,脓毒症发生AKI是由微循环障碍、缺血再灌注损伤、炎症反应、凝血障碍等因素共同介导,最终产生多种炎症因子攻击肾组织,导致AKI[12-13]。PCT来源于人体11号染色体,是无激素活性的降钙素前肽,可以被细菌内毒素、肿瘤坏死因子-α、白细胞介素-6等多种因子激活[14]。由此推测,PCT在脓毒症早期升高与炎症因子产生有关,早期炎症因子继而通过级联反应进一步放大,导致肾脏损伤。本研究中,2组白细胞水平及中性粒细胞比例比较差异无统计学意义,说明早期炎症因子对白细胞无明显激活作用,可能对多器官的神经内分泌细胞更为敏感[15]。
本研究结果可见,脓毒症尚未出现AKI时,2组WBC、CRP、Neu等常用于炎症反映程度的指标比较差异无统计学意义,说明早期炎症因子不作用上述指标,或这些指标的敏感性较低。而2组血乳酸含量及MAP比较差异有统计学意义,说明脓毒症AKI早期患者已出现血流动力学的改变。相关分析结果表明,PCT水平与血乳酸、APACHEⅡ呈正相关,说明血液代谢变化会导致PCT的改变,但由于APACHEⅡ参考指标较多,其与PCT的关系尚需进一步研究。AKI组患者MAP水平高于非AKI组,与同类报道相一致[16],但与PCT无明显相关性,提示PCT与MAP是早期诊断脓毒症AKI的相互独立因素。
综上所述,血浆降钙素原是早期诊断脓毒症急性肾损伤的敏感指标,与动脉血乳酸含量、急性生理与慢性健康评分、平均动脉压综合分析能提高诊断率。
[1]Honore PM,Jacobs R,Hendrickx I,et al. Prevention and treatment of sepsis-induced acute kidney injury: an update[J]. Ann Intensive Care,2015,5(1):51
[2]Roberts G,Phillips D,McCarthy R,et al. Acute kidney injury risk assessment at the hospital front door: what is the best measure of risk[J]. Clin Kidney J,2015,8(6):673-680
[3]Wang M,Zhang Q,Zhao X,et al. Diagnostic and prognostic value of neutrophil gelatinase-associated lipocalin, matrix metalloproteinase-9, andtissue inhibitor of matrix metalloproteinases-1 for sepsis in the Emergency Department: an observational study[J]. Crit Care,2014,18(6):634
[4]商娜. 脓毒症流行病学研究[J]. 中国急救医学,2013,33(1):8-12
[5]Zarbock A, Gomez H, Kellum JA. Sepsis-induced acute kidney injury revisited:pathophysiology, prevention and future therapies[J]. Curr Opin Crit Care,2014,20(6):588-595
[6]Sargenti K,Prytz H,Strand A,et al. Healthcare-associated and nosocomial bacterial infections in cirrhosis: predictors and impact on outcome[J]. Liver Int,2015,35(2):391-400
[7]方红龙,陈娟,罗建,等. 血降钙素原测定对重症脓毒症患者急性肾损伤的预测价值[J]. 医学研究杂志,2014,43(5):70-72
[8]Regueira T,Andresen M,Mercado M,et al. Early determinants of acute kidney injury during experimental intra-abdominal sepsis[J]. Rev Med Chil,2014,142(5):551-558
[9]Oppert M. Acute kidney injury and sepsis[J]. Med Klin Intensivmed Notfmed,2014,109(5):331-335
[10] 宋雨薇,柴艳芬. 脓毒症并发急性肾损伤患者临床特征及危险因素分析[J/CD]. 中华临床医师杂志:电子版,2015,9(3):391-394
[11] Mayeux PR,MacMillan-Crow LA. Pharmacological targets in the renal peritubular microenvironment: implications for therapy for sepsis-induced acute kidney injury[J]. Pharmacol Ther,2012,134(2):139-155
[12] Zager RA,Johnson AC,Frostad KB. Acute hepatic ischemic-reperfusion injury induces a renal cortical “stress response,” renal “cytoresistance,” and an endotoxin hyperresponsive state[J]. Am J Physiol Renal Physiol,2014,307(7):856-868
[13] 亢宏山,白艳,刘淑红,等. 严重脓毒症并发急性肾损伤的诊治进展[J]. 中国中西医结合急救杂志,2015,22(4):445-448
[14] Ergin B,Kapucu A,Demirci-Tansel C,et al. The renal microcirculation in sepsis[J]. Nephrol Dial Transplant,2015,30(2):169-177
[15] Bhargava R,Altmann CJ,Andres-Hernando A,et al. Acute lung injury and acute kidney injury are established by four hours in experimental sepsis and are improved with pre, but not post, sepsis administration of TNF-α antibodies[J]. PLoS One,2013,8(11):e79037
[16] 赵娜,田焕焕,李志,等. 脓毒症并发急性肾损伤的危险因素分析与早期诊断[J]. 中华危重病急救医学,2013,25(9):542-545
赵鸣雁,E-mail:liuwen2112@163.com
10.3969/j.issn.1008-8849.2016.29.029
R692
B
1008-8849(2016)29-3272-03
2016-02-25

