维持性血液透析患者血钠水平与营养状态的相关性研究
叶琼,邵国建,刘琦,郑约楠,陈辉
(浙江省温州市中心医院 肾内科,浙江 温州 325000)
维持性血液透析患者血钠水平与营养状态的相关性研究
叶琼,邵国建,刘琦,郑约楠,陈辉
(浙江省温州市中心医院 肾内科,浙江 温州 325000)
目的探讨维持性血液透析患者透析前血清钠水平与营养状况的关系。方法选取2015年4月-2015年8月浙江省温州市中心医院终末期肾病接受维持型血液透析治疗患者94例,用标准技术测量患者的肱三头肌皮褶厚度厚度、上臂中部肌周长、上臂中点肌肉周长、握力以及采用改良主观综合评估法评估患者的营养状态,检测透析间期体重增长、干体重、透析前后血压以及实验室指标。其根据血清钠水平分两组:低钠组(Na<137mmol/L)和对照组(Na≥137mmol/L),分别比较两组的上述指标。结果低钠组患者上臂肌围、握力、血清白蛋白水平更低,营养评分、透析间期体重增长占干体重的平均百分数更高,差异有统计学意义(P< 0.05)。两组的肱三头肌皮褶厚度、上臂围、干体重、血透前后血压、前白蛋白、血红蛋白、转铁蛋白、血脂、血钾、血钙及CRP差异无统计学意义(P>0.05)。透析前血清钠浓度与上臂肌围呈正相关(r=0.266,P=0.009),与握力呈正相关(r=0.401,P=0.001),与营养评分呈负相关(r=-0.46,P=0.001),与血清白蛋白水平呈正相关(r=0.309,P=0.002),与血CRP和透析间期体重增长占干体重的平均百分数不相关。结论维持性血液透析患者透析前血钠水平偏低与蛋白质能量消耗和透析间期体重增加有关。
低钠血症;维持性血液透析;营养不良;透析间期体重增加;改良主观综合评估
最新文献报道,透析患者透析前血清钠浓度与死亡率呈负相关,轻度的低钠血症(130~134mmol/L)可以使得住院患者死亡风险增加47%[1]。低钠血症也与低蛋白血症、体重减轻、透析间期体重增加有关[2]。营养不良是较常见的血液透析并发症,发生率为23%~76%[3]。营养不良与维持性血液透析(maintenance hemodialysis,MHD)患者的发病率和死亡率升高有关,是影响患者预后及生存质量的重要因素[4]。本研究通过观察患者透析前的血清钠浓度以及有关营养状态的各项评价指标,探讨血透患者透析前血钠水平与营养状态的关系。
1 资料与方法
1.1病例选择
选取2015年4月-2015年8月浙江省温州市中心医院血液透析治疗患者130例,选取其中94例终末期肾病维持性血液透析患者。男性65例,女性29例(占30.9%);年龄40~88岁,平均(66.0±12.7)岁;糖尿病患者48例(占51.1%)。入选标准:接受规律的血液透析治疗>3个月,每周3次,每次4 h。同时排除:近3个月中曾输血或出血者;患有肾性贫血以外的其他血液系统疾病者;患有肿瘤、严重心肺功能不全、严重肝功能异常和慢性感染消耗性疾病如结核病等。
1.2方法
1.2.1一般情况通过病历记录患者的性别、年龄、糖尿病病史;记录患者的干体重,记录最接近人体学指标测量时间的3次透析间期体重增长(interdialytic weight gain,IDWG),取平均值,计算观察期IDWG占干体重的平均百分数(以下简称IDWG%);记录患者最接近人体学指标测量时间的3次透析前后的血压,记录收缩压及舒张压各自的平均值。
1.2.2营养评估营养评估采用改良主观综合评估法(MQSGA)[5]。其评价指标包括体质量、饮食变化、胃肠道症状、生理功能变化、并发症、皮下脂肪及肌肉消耗7个指标,每项指标分为1~5分,总分35分得分越高,说明营养不良越严重。
1.2.3人体学指标人体测量包括肱三头肌皮褶厚度(triceps skinfold thickness,TSF)、上臂围(midarm circumference,MAC)、上臂肌围(midarm muscle circumference,MAMC)[6]以及握力(handgrip strength,HGS)[7],注意有动静脉瘘的患者应选择非造瘘侧手臂测量。其中TSF、MAC分别应用皮褶测量仪及软尺测量,测量3次取平均值,计算MAMC=MAC(cm)-3.14×TSF(cm)。HGS需用测力计测量,测量3次取平均值。
1.2.4生化指标记录患者最接近人体学指标测量时间的3个月的炎症指标C反应蛋白(C-reaction protein,CRP)以及营养相关的生化参数,包括血清白蛋白(Albumin,ALB)、前白蛋白(Prealbumin,Pre-ALB)、转铁蛋白(Transferrin,TF)、血红蛋白(Hemoglobin,HB)、胆固醇(total cholesterol,TC)、三酰甘油(Triglyceride,TG)、透析前血清钾、钙,取平均值。
1.2.5分组记录患者近3个月的透析前血清钠浓度,取平均值。根据患者血钠水平的中位数进行分组,低于中位数的进入低钠组,高于中位数的进入对照组。
1.3统计学方法
采用SPSS 18.0统计软件进行数据分析,使用皮尔森相关系数评估变量之间的相关强度,并用皮尔森偏相关来控制其他变量的效果。连续资料用独立样本t检验,双侧检验,分类数据用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1一般资料和营养指标比较
选取2015年4月-2015年8月本院共有130例血透患者,经过筛选,取94例患者的数据纳入最后的分析。以血清钠的中位数137进行分组,血清钠< 137mmol/L的患者进入低钠组 [血钠波动于125~136mmol/L,均值(133.97±2.27)mmol/L],血清钠≥137mmol/L的患者进入对照组 [血钠波动于137~148mmol/L,均值(139.42±2.11)mmol/L]。低钠组患者MAMC、HGS、血清白蛋白水平更低,MQSGA、ID WG%更高,差异有统计学意义(P<0.05)。两组的TSF、MAC、干体重、血透前后血压、Pre-ALB、HB、红细胞压积、TF、血脂、血钾、血钙及CRP差异无统计学意义(P>0.05)。见附表。
2.2相关性分析
将血清钠水平与患者MAMC、HGS、IDWG%、MQSGA及血白蛋白水平用皮尔森相关检验。透析前血清钠浓度与MAMC呈正相关(r=0.266,P=0.009),与HGS呈正相关(r=0.401,P=0.001),与MQSGA呈负相关(r=-0.46,P=0.001),与ALB水平呈正相关(r=0.309,P=0.002),与血CRP和IDWG%无关。血钠和MAMC、HGS、MQSGA、ALB相关散点图(见1~4)。应用皮尔森偏相关控制年龄、性别、糖尿病情况后,血清钠水平仅与MQSGA呈负相关(r=-0.225,P=0.032),而与MAMC和HGS、ALB无关。血清白蛋白水平与MQSGA呈负相关(r=-0.252,P=0.016)。见图5。
附表 低钠组和对照组的各项指标比较 ()
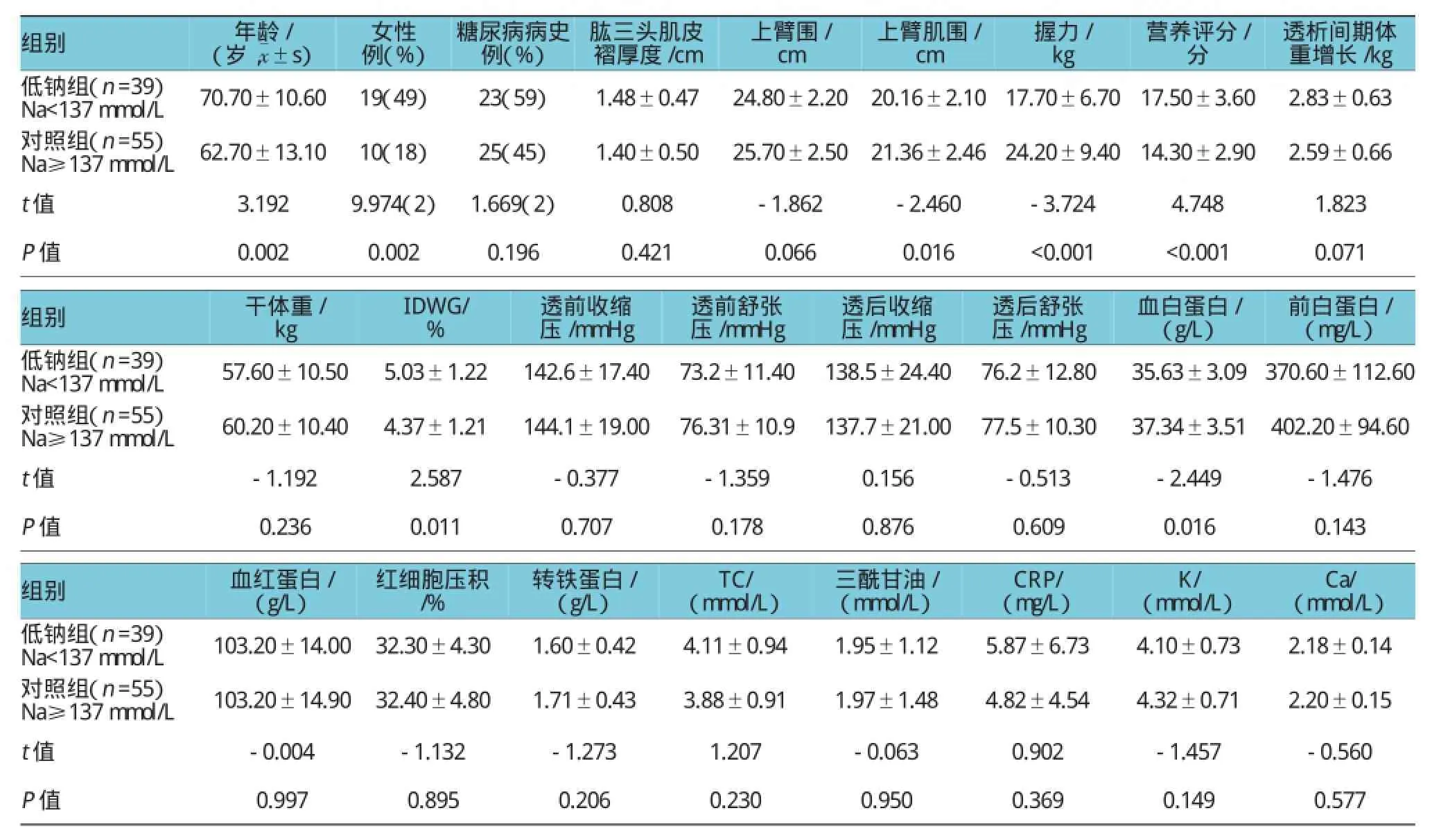
附表 低钠组和对照组的各项指标比较 ()
组别握力/ kg低钠组(n=39)Na<137mmol/L 70.70±10.60 19(49) 23(59) 1.48±0.47 24.80±2.20 20.16±2.10 17.70±6.70对照组(n=55)Na≥137mmol/L 62.70±13.10 10(18) 25(45) 1.40±0.50 25.70±2.50 21.36±2.46 24.20±9.40年龄/(岁,) 女性例(%) 糖尿病病史例(%) 肱三头肌皮褶厚度/cm上臂围/ cm上臂肌围/ cm营养评分/分t值 3.192 9.974(2) 1.669(2) 0.808 -1.862 -2.460 -3.724 P值 0.002 0.002 0.196 0.421 0.066 0.016 <0.001透析间期体重增长/kg 17.50±3.60 2.83±0.63 14.30±2.90 2.59±0.66 4.748 1.823 <0.001 0.071组别 前白蛋白/(mg/L)低钠组(n=39)Na<137mmol/L 57.60±10.50 5.03±1.22 142.6±17.40 73.2±11.40 138.5±24.40 76.2±12.80 35.63±3.09 370.60±112.60对照组(n=55)Na≥137mmol/L 60.20±10.40 4.37±1.21 144.1±19.00 76.31±10.9 137.7±21.00 77.5±10.30 37.34±3.51 402.20±94.60干体重/ kg IDWG/ %透前收缩压/mmHg透前舒张压/mmHg透后收缩压/mmHg透后舒张压/mmHg血白蛋白/(g/L)t值 -1.192 2.587 -0.377 -1.359 0.156 -0.513 -2.449 -1.476 P值 0.236 0.011 0.707 0.178 0.876 0.609 0.016 0.143组别Ca/(mmol/L)低钠组(n=39)Na<137mmol/L 103.20±14.00 32.30±4.30 1.60±0.42 4.11±0.94 1.95±1.12 5.87±6.73 4.10±0.73 2.18±0.14对照组(n=55)Na≥137mmol/L 103.20±14.90 32.40±4.80 1.71±0.43 3.88±0.91 1.97±1.48 4.82±4.54 4.32±0.71 2.20±0.15血红蛋白/(g/L)红细胞压积/%转铁蛋白/(g/L)TC/(mmol/L) 三酰甘油/(mmol/L)CRP/(mg/L)K/(mmol/L)t值 -0.004 -1.132 -1.273 1.207 -0.063 0.902 -1.457 -0.560 P值 0.997 0.895 0.206 0.230 0.950 0.369 0.149 0.577

图1 透析前血清Na与MAMC的相关散点图
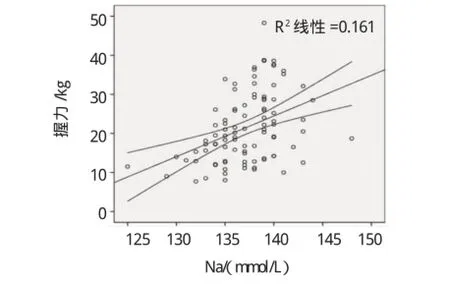
图2 透析前血清Na与HGS的相关散点图

图3 透析前血清Na与MQSGA的相关散点图
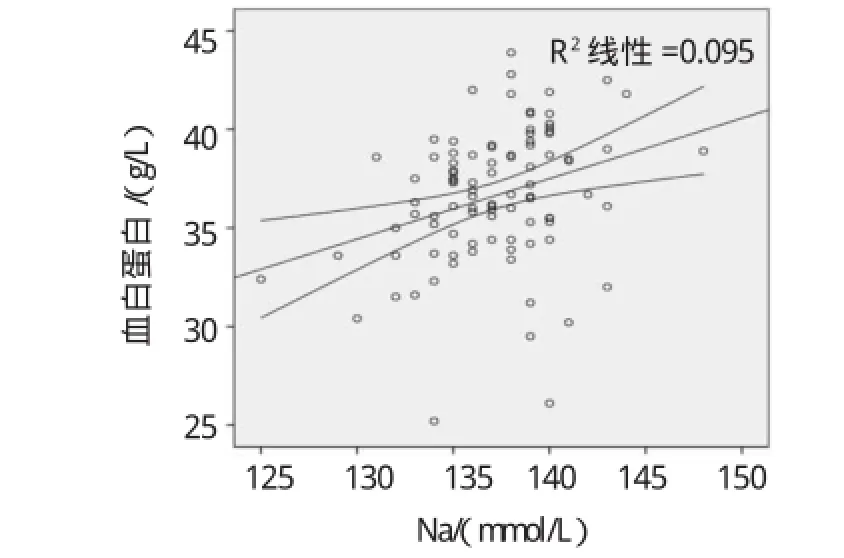
图4 透析前血清Na与血清ALB的相关散点图
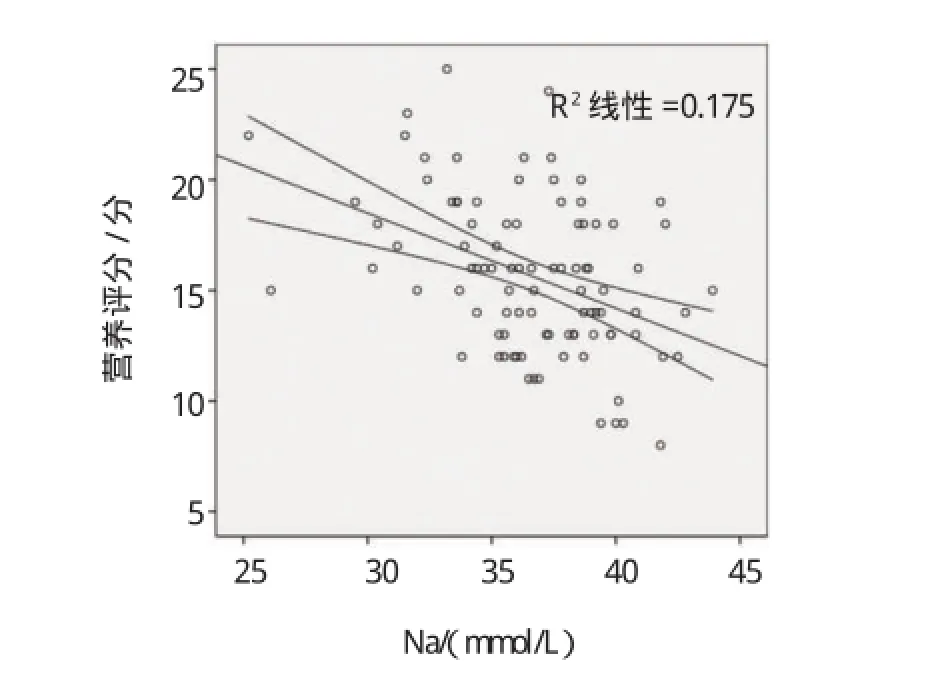
图5 血清ALB与MQSGA的相关散点图
3 讨论
钠浓度影响蛋白质和酶的三维构象,并且在神经冲动传输、肌肉兴奋和维持细胞内外跨膜压等方面均有非常重要的作用[8]。低钠血症是临床常见的电解质紊乱,它可影响机体功能和临床疾病预后,体内钾、钠、钙等无机离子共同参与调节机体电解质和酸碱平衡。低钠血症可引起死亡率的升高[9],特别是充血性心衰和肝硬化的患者[10-11]。低钠血症也是血透患者感染相关性住院的一个独立危险因素[12]。多项研究表明,营养不良在维持性血液透析患者中的发生率高,并且与死亡相关,有报道显示,血液透析患者中约33%有轻中度的营养不良,6%~8%有重度营养不良,其发生率随血液透析时间延长而增高,年龄大者发生营养不良较年龄小者更突出[13]。
本研究探讨血透患者血清钠水平与营养状况的关系,由附表显示,低钠组患者年龄较对照组明显大,女性比例明显高。营养状况方面,低钠组上臂肌围较小,握力明显低于对照组,营养评分相对较高,IDWG%较高,血白蛋白水平偏低,提示低钠组营养状态较差,显示血透患者血钠偏低和营养不良的相关性。考虑性别、年龄的影响,应用皮尔森偏相关纠正混杂因素(年龄、性别、糖尿病病史),血钠水平与各项营养指标的相关性减弱,但是与MQSGA的相关性仍然显著。
高营养评分提示营养不良的严重程度以及蛋白质肌肉的消耗。炎症可能是低钠血症和蛋白质能量消耗的共同发病机制。微炎症状态时下丘脑发出炎症信号调节慢性疾病患者的能量消耗[14],导致营养不良。而炎症时常出现低钠血症,动物实验数据显示白细胞介素6和血管加压素相互作用产生抗利尿作用[15]。但是,这种机制并不能在透析患者中解释,因为很多血透患者无尿,抗利尿机制并不能引起低钠血症。血透患者的钠平衡主要由患者的饮水量决定。炎症因子激活下丘脑受体使患者产生渴觉,这可能是患者血钠偏低的机制。但是由于很多因素都能影响到血钠水平,炎症状态和血清钠的关系并不明确。由于本实验的样本量不大,虽然低钠组的血清白蛋白水平更低,但是CRP水平的差异无统计学意义。也没有找到明确的关于血钠、血CRP、血白蛋白之间的联系。
另一种调节肌肉消耗和血钠水平的激素是血管紧张素Ⅱ,血管紧张素Ⅱ受体1在骨骼肌中表达,并调节它的功能,血管紧张素Ⅱ水平升高可能导致骨骼肌萎缩[16]。血管紧张素Ⅱ水平升高与血透患者的烦渴有关[17],可能导致血钠偏低。另外,血管紧张素Ⅱ也参与炎症过程[18]。
为达到体内钠平衡,渴觉对于血透患者非常重要。虽然严格控制低盐饮食和减少透析间期液体摄入很重要,但是血钠水平的失调对于营养不良和炎症状态的患者仍然是不利,并且由于血清钠和透析液钠浓度梯度增加会引起医源性透析间期体重增加[19],透析前血钠水平低于透析液钠浓度,会刺激患者透析间期的渴觉,增加饮水量,导致透析间期体重增加。关于透析间期体重增加和营养不良的关系存在着争议,LOPEZ-GOMEZ等[20]认为透析前间期体重增加提示营养状态良好,并且IDWG%提示更好的长期预后[22],YANG等[21]则认为它代表对于老年患者,IDWG越大提示营养不良越严重,CHEN等[22]认为透析间期体重改变与营养状态不相关,透析间期体重增加并不是简单的现象,它代表两种极端的炎症营养不良综合征:瘦弱的炎症患者往往存在低钠血症,营养状态好的患者往往存在高盐饮食。这或许可以解释关于透析间期体重增加和患者营养不良的关系的争议。测量透析前血钠水平可以区分这两种类型的患者,从而进行相应的指导饮食[23]。
有研究认为,透析间期体重获得能增加心血管事件的死亡率,因为它引起心血管的压力增加,引起心衰[24]。但是近期的研究纠正透析前血钠浓度的影响后,透析间期体重增加与心血管死亡率并没有相关[1],回顾性的流行病血调查发现通过减少透析液钠浓度降低血透间期体重并不能改善心血管事件的预后,反而增加不良事件[25]。在患者血液透析治疗过程中调整透析液血钠含量,及时、平稳纠正低血钠,限制水分摄入,适当放宽钠盐的限制,从而提高透析前血清钠浓度,或许能对血钠偏低的患者有益[1,8]。
[1]WAIKAR S S,CURHAN G C,BRUNELLISM.Mortality associated with low serum sodium concentration in maintenance hemodialysis[J]. Am J Med,2011,124(1):77-84.
[2]HECKINGM,KARABOYASA,SARAN R,et al.Predialysis serum sodium level,dialysate sodium,and mortality in maintenance hemodialysis patients:the dialysis outcomes and practice patterns study(DOPPS)[J].Am J Kidney Dis,2012,59(2):238-248.
[3]BEBERASHVILII,AZAR A,SINUANII,et al.Objective Score of Nutrition on Dialysis(OSND)as an alternative for the malnutrition-inflammation score in assessment of nutritional risk of haemodialysis patients[J].Nephrol Dial Transplant,2010,25(8):2662-2671.
[4]CAMPBELL K L,BAUER JD,IKEHIRO A,et al.Role of nutrition impact symptoms in predicting nutritional status and clinical outcome in hemodialysis patients:a potential screening tool[J].J Ren Nutr, 2013,23(4):302-307.
[5]KALANTAR-ZADEH K,KLEINERM,DUNNE E,et al.A modified quantitative subjective global assessment of nutrition for dialysis patients[J].Nephrol Dial Transplant,1999,14(7):1732-1738.
[6]NELSON E E,HONGCD,PESCEA L,et al.Anthropometric norms for the dialysis population[J].Am J Kidney Dis,1990,16(1):32-37.
[7]CHANGY T,WUH L,GUO H R,et al.Handgrip strength is an independent predictor of renal outcomes in patients with chronic kidney diseases[J].Nephrol Dial Transplant,2011,26(11):3588-3595.
[8]赖寒,甘华.血液透析患者预后的研究进展[J].中华临床医师杂志:电子版,2011,5(9):2677-2679.
[9]WAIKAR SS,MOUNTD B,CURHAN G C.Mortality after hospitalization with mild,moderate,and severe hyponatremia[J].Am J Med, 2009,122(9):857-865.
[10]KIMW R,BIGGINSSW,KREMERSW K,et al.Hyponatremia and mortality among patients on the liver-transplant waiting list[J].N Engl J Med,2008,359(10):1018-1026.
[11]MILO-COTTER O,COTTER G,WEATHERLEY B D,et al.Hyponatraemia in acute heart failure is a marker of increased mortality but not when associated with hyperglycaemia[J].Eur J Heart Fail, 2008,10(2):196-200.
[12]MANDAIS,KUWAHARA M,KASAGIY,et al.Lower serum sodium level predicts higher risk of infection-related hospitalization in maintenance hemodialysis patients:an observational cohort study[J].BMC Nephrol,2013,14:276.
[13]刘惠兰.血液透析的慢性并发症及其防治 [J].中华临床医师杂志:电子版,2010,4(11):2078-2080.
[14]BRAUN TP,MARKSD L.Pathophysiology and treatment of inflammatory anorexia in chronic disease[J].J Cachexia Sarcopenia Muscle, 2010,1(2):135-145.
[15]SWART R M,HOORN E J,BETJESM G,et al.Hyponatremia and inflammation:the emerging role of interleukin-6 in osm oregulation[J]. Nephron Physiol,2011,118(2):45-51.
[16]SUKHANOV S,SEMPRUN-PRIETO L,YOSHIDA T,et al.Angiotensin Ⅱ,oxidative stress and skeletal muscle wasting[J].Am J Med Sci,2011,342(2):143-147.
[17]GRAZIANI G,BADALAMENTI S,DEL BO A,et al.Abnormal hemodynamics and elevated angiotensin Ⅱplasma levels in polydipsic patients on regular hemodialysis treatment[J].Kidney Int,1993, 44(1):107-114.
[18]ZHONG J,GUO D,CHEN C B,et al.Prevention of angiotensin Ⅱ-mediated renal oxidative stress,inflammation,and fibrosis by angiotensin-convertingenzyme 2[J].Hypertension,2011,57(2):314-322.
[19]MUNOZ MENDOZA J,SUN S,CHERTOW G M,et al.Dialysate sodium and sodium gradient in maintenance hemodialysis:a neglected sodium restriction approach[J].NephrolDial Transplant,2011,26 (4):1281-1287.
[20]LOPEZ-GOMEZ JM,VILLAVERDEM,JOFRE R,et al.Interdialytic weight gain as a marker of blood pressure,nutrition,and survival in hemodialysis patients[J].Kidney Int Suppl,2005,(93):S63-68.
[21]YANG SC,CHIANG C K,HSU SP,et al.Relationship between interdialytic weight gain and nutritional markers in younger and older hemodialysis patients[J].J Ren Nutr,2008,18(2):210-222.
[22]CHEN Y W,CHEN H H,PAN C F,et al.Interdialytic weight gain does not influence the nutrition of new hemodialysis patients[J].J Ren Nutr,2012,22(1):41-49.
[23]POULIKAKOSD,MARKSV,LELOSN,et al.Low serum sodium is associated with protein energy wasting and increased interdialytic weight gain in haemodialysis patients[J].Clin Kidney J,2014,7(2): 156-160.
[24]KALANTAR-ZADEH K,REGIDOR D L,KOVESDY C P,et al.Fluid retention is associated with cardiovascular mortality in patients undergoing long-term hemodialysis[J].Circulation,2009,119(5): 671-679.
[25]HECKINGM,KARABOYASA,SARAN R,et al.Dialysate sodium concentration and the association with interdialytic weight gain,hospitalization,and mortality[J].Clin J Am Soc Nephrol,2012,7(1): 92-100.
(张西倩编辑)
Correlation of serum sodium level with malnutrition in maintenance hemodialysis patients
Qiong Ye,Guo-jian Shao,Qi Liu,Yue-nan Zheng,Hui Chen
(Department of Nephrology,Wenzhou Central Hospital,Wenzhou,Zhejiang 325000,China)
Objective To explore the relationship between serum sodium level and malnutrition in maintenance hemodialysis patients.Methods Ninety-four patients with the end-stage renal diseases requiring maintenance hemodialysis between April 2015 and August 2015 were selected.Triceps skin fold thickness(TSF),mid-arm circumference(MAC),mid-arm muscle circumference(MAMC)and hand grip strength(HGS)were measuered using standard techniques.And modified quantitative subjective global assessment(MQSGA)was used to evaluate their nutritional status.The dry weight(DW),inter-dialysis weight growth(IDWG),blood pressure data and laboratory indexes were also measured.According to serum sodium level,the patients were divided into two groups:low sodium group(Na<137mmol/L)and control group(Na≥137mmol/L).The above indexes of the two groups were compared.Results The patients in the low-sodium group had significantly lower MAMC,HGS and albumin levels,but significantly higher MQSGA and IDWG%(P<0.05);while there was no statistically significant difference in TSF,MAC,DW,BP,ALB,HB,TF,TC,TG,K+,Ca2+or CRP(P>0.05).Pre-dialysis serum Na+correlated positively with MAMC(r=0.266,P=0.009),HGS(r=0.401,P=0.001)and albumin level(r=0.309,P=0.002),and negatively with MQSGA(r=-0.46,P=0.001).Pre-dialysis serum Na+was uncorrelated with CRP or IDWG%.Conclusions This study demonstrates that low serum sodium is associated with protein energy wasting and increased inter-dialysis weight gain in maintenance hemodialysis patients.
hyponatremia;maintenance hemodialysis;malnutrition;inter-dialysis weight gain;modified quantitative subjective global assessment
R 589.1
B
10.3969/j.issn.1005-8982.2016.14.023
1005-8982(2016)14-0117-05
2016-01-13

