PFNA内固定术结合规范抗骨质疏松方案治疗老年骨质疏松性股骨粗隆间EvansⅢ~Ⅴ型骨折疗效观察
贾东昭,王彦志,穆卫庐,常军英,邢兆国,李 炎,侯卫星,李琦军
(河北省石家庄市第三医院,河北 石家庄 050011)
PFNA内固定术结合规范抗骨质疏松方案治疗老年骨质疏松性股骨粗隆间EvansⅢ~Ⅴ型骨折疗效观察
贾东昭,王彦志,穆卫庐,常军英,邢兆国,李炎,侯卫星,李琦军
(河北省石家庄市第三医院,河北 石家庄 050011)
目的观察PFNA微创内固定术结合规范抗骨质疏松方案治疗老年股骨粗隆间EvansⅢ~Ⅴ型骨折的近期疗效。方法将100例老年骨质疏松性股骨粗隆间EvansⅢ~Ⅴ型骨折患者随机分为治疗组与对照组各50例,对照组行PFNA内固定手术治疗,治疗组在术后给予规范抗骨质疏松方案治疗。比较2组骨痂出现时间、骨折愈合时间,检测2组术前和术后6个月髋部骨密度,统计术后12个月髋关节功能。结果所有患者均获得12个月以上随访,治疗组骨痂出现时间、骨折愈合时间均明显短于对照组(P均<0.05);术后6个月髋部骨密度测定,治疗组高于对照组(P<0.05);术后12个月髋关节功能按Harris评分,治疗组优良率高于对照组(P<0.05)。结论PFNA结合抗骨质疏松药物治疗老年股骨粗隆间EvansⅢ~Ⅴ型骨折,具有操作简单、创伤小、固定牢靠、可早期功能锻炼、利于骨折愈合等优点,近期疗效满意。
PFNA;股骨粗隆间骨折;骨质疏松
股骨粗隆间骨折是最常见的髋部骨折,主要发生在有骨质疏松的老年患者,围手术期的病死率高。由于老年人机体器官结构和功能减退,普遍存在骨质疏松,多合并脑梗死、眼部疾患等,对外界反应迟钝、行动迟缓,容易意外跌倒、摔伤,髋部骨折发生率逐年上升[1]。而老年患者身体素质差,且常合并多种内科疾患,使麻醉、手术充满了巨大风险,因而,对老年股骨粗隆间骨折准确分类、选择个体化方案以及规范的抗骨质疏松治疗,对于提高患者的治疗效果非常重要。PFNA系统是AO/ASIF在PFN基础上改良而来的,作为一种新型微创内固定器械,具有手术时间短、微创、内固定可靠、利于骨折愈合等特点。我院2013年1月—2015年6月应用PFNA结合抗骨质疏松药物治疗老年粗隆间EvansⅢ~Ⅴ型骨折取得良好的近期效果,现将相关结果报道如下。
1 临床资料
1.1一般资料选取我院上述时期收治的老年股骨粗隆间骨折患者100例,年龄60~75岁,均为闭合骨折;伤后距手术时间1~7 d;术前采用双能X射线骨密度仪对所有入选患者进行髋部骨密度测定,确诊为骨质疏松症;患者同意本研究治疗方案,并签订知情同意书。将患者按照随机平行分组法分为2组:治疗组50例,其中男26例,女24例;年龄60~73(66.7±4.6)岁;EvansⅢ型28例,Ⅳ型15例,Ⅴ型7例;骨折位于左侧23例,右侧27例。对照组50例,其中男28例,女22例;年龄61~75(67.5±4.4)岁;EvansⅢ型29例,Ⅳ型16例,Ⅴ型5例;骨折位于左侧25例,右侧25例。2组性别、年龄、骨折类型等一般资料比较差异均无统计学意义(P均>0.05),具有可比性。
1.2治疗方法2组入院后行相关影像学检查,控制治疗其基础疾病,调整全身情况,进行手术风险评估,患肢行骨牵引,预防深静脉血栓等。手术时一般多采用腰硬联合麻醉或者全身麻醉,患者仰卧于手术牵引复位床上,患侧臀部软垫垫高。在C臂影像增强器透视监测下,通过牵引、内旋等闭合复位骨折,在大转子顶点向近端做纵形切口,长约5 cm,以大转子顶点为进针点,经C臂影像增强器透视下,用开口锥于大转子尖开口,置入导针,并适当扩髓,将PFNA主钉顺行置入,在瞄准器辅助下,调整前倾角,沿股骨颈置入导针,使导针位置合适:正位在股骨颈中下部位,侧位居中。测量其长度,选择长度合适的螺旋刀片,使螺旋刀片顶端距关节面下约10 mm。钻开股骨外侧皮质,沿导针击入螺旋刀片、并加以锁定,在远端瞄准器辅助下拧入远端锁定螺钉,最后拧入尾帽固定。冲洗切口,逐层缝合。围手术期常规应用抗生素,预防感染;皮下注射低分子肝素钙,预防下肢深静脉血栓,逐渐进行关节功能锻炼。治疗组术后第2天给予抗骨质疏松治疗:钙剂+骨化三醇+降钙素[2]。具体用药:碳酸钙片2片/次,3次/d;骨化三醇胶丸0.5 μg/次,2次/d;鲑鱼降钙素注射液100 IU/次,肌注,1次/d。
1.3观察指标记录2组术后骨痂出现时间、骨折愈合时间,检测2组术前和术后6个月髋部骨密度,统计术后12个月髋关节功能(按Harris评分评定)。
1.4统计学方法研究数据采用SPSS 13.0软件进行统计学处理分析;其中计数资料的比较采用2检验;计量资料以均数±标准差±s)表示,组间比较采用t检验。P<0.05为差异有统计学意义。
2 结 果
2.1手术效果比较治疗组骨痂出现时间、骨折愈合时间均明显短于对照组(P均<0.05)。见表1。

表1 2组骨痂出现时间、骨折愈合时间比较±s,d)
注:①与对照组比较,P<0.05。
2.2治疗前后髋部骨密度比较随访6个月时,治疗组髋部骨密度比治疗前明显增高(P<0.05),且高于对照组(P<0.05)。见表2。

表2 2组治疗前后髋部骨密度比较
注:①与治疗前比较,P<0.05。②与对照组比较,P<0.05。
2.3髋关节功能疗效比较随访12个月时髋关节功能按Harris评分,治疗组优良率明显高于对照组(P<0.05)。见表3。
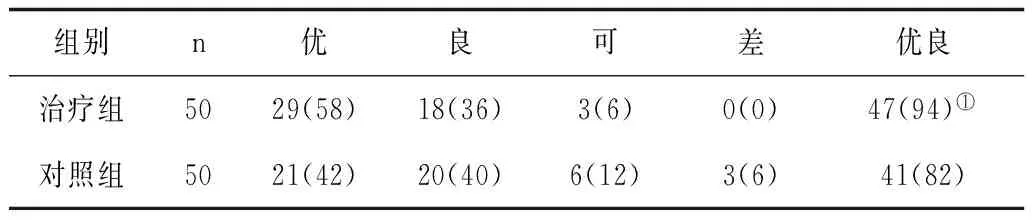
表3 2组随访12个月时髋关节功能疗效比较 例(%)
注:①与治疗前比较,P<0.05。
3 讨 论
骨质疏松(OP)是一种以骨量降低、骨微结构破坏、骨脆性增加、易发生骨折为特征的全身代谢性骨骼疾病,多见于中老年人。由于骨代谢发生异常,导致微损伤(与年龄相关的多重骨组织微应力损伤)、异常负载下的骨折风险(跌倒)增加[3]。微外伤、甚至日常生活动作就会引发脆性骨折[4]。骨质疏松性骨折发生受到骨密度、骨强度、脆性骨折史、骨折家族史、年龄及衰老、激素应用、饮食异常和某些疾病等多种危险因素的影响,其中破骨细胞功能亢进、成骨细胞功能丧失是骨质疏松性骨折发生和骨折愈合延迟的主要生物学影响因素。鉴于此,对于高龄骨质疏松症患者所发生的髋部骨折,选择合理的治疗方案,降低患者的致残率、病死率显得极其重要。
股骨粗隆间骨折多见于老年人,以粉碎骨折多见。股骨近端以松质骨分布为主,骨小梁排列紧密,血供非常丰富;高龄患者大多骨量流失明显,通常表现为干骺端骨小梁减少、稀疏,股骨近端骨皮质变薄,骨强度显著下降,即使轻微的外力也会造成股骨粗隆间骨折,并且多呈粉碎性。传统的保守治疗要求绝对卧床、肢体制动,但易发生肺部感染、心脏功能下降、下肢深静脉血栓形成、泌尿系感染、褥疮等并发症。老年患者绝大多数合并严重的骨质疏松,骨折后卧床使得骨量流失速度加快,骨质疏松会更加严重,这样使得患者很容易再次骨折,形成“骨折-快速骨丢失-再骨折”的恶性循环。因此,Lee等[5]认为在股骨粗隆间骨折的治疗中,治疗骨质疏松预防再发骨折与初次手术干预同等重要。对于老年人股骨粗隆间EvansⅢ~Ⅴ型骨折,多伴有严重的骨质疏松,对其选择合理的治疗手段、促进其骨折愈合、提高患者的生活质量是目前骨科医生所面临的重要临床课题。
近年来,随着治疗理念的变化、相关手术技术的提高以及内固定材料的研发、改进,除了一些全身情况不允许的患者,几乎所有的粗隆间骨折都应进行手术治疗。用于术中固定的材料得到了巨大的发展,包括DHS、Gamma钉、股骨近端髓内钉等。DHS的基本原理是将加压螺钉插入股骨头颈部以固定骨折近端,另一端侧方钢板固定骨折远端,可以对抗翻剪切力[6]。DHS具有加压和滑动的特性,滑动加压螺钉结合侧方钢板固定后承受大部分负荷,且骨折断端可产生加压力,符合髋关节生物力学,有利于骨折愈合。对于稳定型股骨粗隆间骨折而言,DHS内固定具有一定的优点,但是患者若合并骨质疏松,股骨内侧壁经常不完整,且由于钢板下骨膜缺血、应力遮档等因素使得骨质疏松更加严重,容易导致螺钉切出、松动、甚或侧方钢板断裂等并发症,术后失败率可达5%~17%[7];Gamma钉植入是传统扩髓后打入主钉及拉力钉,其通过髓内钉和拉力螺钉相结合,能较好地传递应力,具有防止旋转、髋关节内翻的作用,有文献报道并发症达10%,如主钉插入过程引起纵向劈裂骨折、拉力螺钉切除或者退出,在严重的骨质疏松症患者更明显[8]。PFN即股骨近端髓内钉,具有良好的稳定性,但操作有一定的难度,易出现髋螺钉及防旋螺钉的退出、应力集中致远端锁定断裂、髋关节外展无力等[9]。股骨近端防旋髓内钉即PFNA,是在PFN的基础上设计改进而来,尤其适用于合并骨质疏松症的股骨粗隆间骨折患者。其设计合理精巧,具有以下特点和优势:具备AO坚强固定理念,固定牢靠,可减少脱落和断裂;PFNA不需要对骨折端和周围软组织进行广泛剥离,不必强求对骨折解剖复位,对骨折端生物力学环境干扰小,符合微创原则,因此更有利于骨折愈合;近端1枚防旋刀片,通过击打直接打入股骨头、颈部,不需预先钻孔,对股骨头、颈部骨质损伤小,对其周围的松质骨具有明显的挤压作用,可以使其刀片与周围松质骨达到理想的锚合力,能很好地防止旋转、塌陷,这更有利于骨质疏松患者;PFNA的手术操作过程相对简单,主钉置入以后仅需在近端打入1枚螺旋刀片,以及在远端拧入1枚锁定钉,即可起到良好抗旋作用,以及增加固定稳定性;PFNA主钉的弹性尖端以及凹槽设计、近端 6°外偏角,使其置入更加方便,降低钉尾部股骨干继发再骨折发生率。但在手术操作过程中需要注意:手术前需要仔细评估髋关节相关影像学资料,测量患侧髓腔内径、股骨颈干角,与健侧对比;手术时保持患肢内收、内旋,有利于股骨粗隆间骨折复位,而健侧下肢保持屈膝、屈髋位,便于C臂X光机透视;对于股骨小粗隆骨折移位不需要强行复位,骨折不要求解剖复位,但是一定要纠正髋内翻,否则容易造成防旋刀片切割股骨头;导针尽可能在髓腔中央,便于PFNA主钉的插入,减少医源性骨折的发生;螺旋刀片的位置在正位片应位于中下部,侧位应居中,尖端距关节面5~10 mm。
对于老年粗隆间骨折的治疗,除了选择恰当的手术方案,围手术期的规范抗骨质疏松也极其重要。以往单纯依靠手术治疗老年粗隆间骨折的效果欠佳,因为该类患者均伴有不同程度的骨质疏松,骨密度、骨质量均降低,患者骨折后活动量显著减少,从而使得骨质疏松不断加剧,致使患者术后预后较差。对于骨质疏松性骨折的治疗,关键在于打破患者骨折后骨质疏松进一步加重的恶性循环。若不重视骨质疏松的治疗,术后出现内固定装置失效或再骨折的概率高,可增加患者死亡风险[10]。因此对于老年股骨粗隆间患者的治疗,手术治疗与规范抗骨质疏松治疗二者并重,可以增强内固定效果、促进骨折愈合、预防再骨折、改善患者预后[11],提高患者生活质量。张华俦等[2]认为联合应用抗骨质疏松药物效果优于单一药物。其中钙是骨骼发育的基础保障,是一种有益于骨健康的矿物质,是构成骨骼的重要成分,人体约99%的钙贮存在骨骼,其能够维持人体肌肉和神经的正常活动,不同年龄阶段对于钙的吸收也不相同,骨钙的更新速率随着年龄的增长而不断减缓,随着年龄的增加骨钙流失加速,肠钙的吸收率降低。钙剂是预防和治疗骨质疏松的基础用药,有着重要的作用,我国营养协会推荐绝经期后的妇女和老年人,元素钙的摄入量1 000 mg/d;合理的钙剂补充,已被证明有助于延缓绝经后和老年性骨质疏松症患者的骨量丢失及降低再骨折的发生,联合应用维生素D,效果会更显著[12]。碳酸钙的含钙量约40%,吸收率可达39%,但单纯补钙不能代替其他抗骨质疏松药物的治疗。骨化三醇是维生素D3最重要的具有生物活性的代谢产物之一,在肾脏由25-羟基维生素D3转化而成,有助于肠道钙质的吸收和骨骼对钙的利用,其主要通过与所作用器官的受体相结合,促进肠道、肾小管对钙的吸收、利用,并且能够抑制甲状旁腺激素的合成、分泌,从而调节骨的代谢;而且可以刺激骨的细胞分化,促进碱性磷酸酶等合成以及骨盐沉积,从而改善骨骼钙化、促进新骨形成,提高骨密度、改善骨质,缓解骨痛症状[13];同时也可以提升神经肌肉的应激性,使跌倒概率降低[14]。降钙素在人体是由甲状腺C细胞分泌的,是一种多肽激素。老年人消化系统功能差,钙的吸收减少,血钙水平降低,甲状旁腺将会把骨骼中的钙释放入血液、补充血钙的不足,而降钙素能够对抗甲状旁腺,通过抑制破骨细胞及活性,抑制溶骨作用,减少骨骼中钙离子的流失、减少骨量丢失,同时能够刺激成骨细胞的活性和形成,从而降低血钙,增加骨钙,起到提高骨密度、改善骨质量的作用;并且能促进软骨内骨化、增加软骨骨痂数量,并促进骨痂成熟,缩短骨折愈合时间,在急性骨折愈合中作用突出[15];降钙素通过抑制前列腺素的合成及激活内源性阿片系统,从而减轻骨质疏松患者骨痛的作用。目前临床使用人工合成的降钙素,其中以鲑鱼降钙素(密盖息)为代表。鲑鱼降钙素是从鲑鱼中提取的一种具有抑制骨吸收、促进骨重建的肽类激素。破骨细胞存在鲑鱼降钙素受体,鲑鱼降钙素与其结合后,抑制破骨细胞活性以及数量,刺激成骨细胞形成和活性,从而能促进骨的生成[16]。鲑鱼降钙素还具有中枢镇痛作用,可减轻患者疼痛,改善患者生活质量。
本研究结果显示,治疗组骨痂出现时间、骨折愈合时间均明显短于对照组;术后6个月髋部骨密度测定,治疗组高于对照组;术后12个月髋关节功能按Harris评分,治疗组优良率显著高于对照组。
综上所述,PFNA结合抗骨质疏松药物治疗老年股骨粗隆间EvansⅢ~Ⅴ型骨折具有操作简单,创伤小,固定牢靠,可早期功能锻炼,增加骨量,提高骨密度,促进骨质疏松性骨折的愈合、缩短骨折愈合时间等优点,是治疗老年粗隆间EvansⅢ~Ⅴ型骨折的有效方法。但本研究在患者的选择有一定的偏倚、操作流程有一定的欠缺,并且样本数量有限,随访时间不长,需要进一步完善。
[1]Kesmezacar H,Ayhan E,Unlu Mc,et al.Predictors of mortality in elderly patients with an intertrochanteric or femoral neck fracture[J].J Trauma,2010,68(1):153-158
[2]张华俦,余存泰,沈惠良,等.骨质疏松性骨折药物治疗优化方案研究[J].中国骨质疏松杂志,2007,13(3):126-129
[3]林华.骨质疏松性骨折及其影响愈合的因素[J].中国实用内科杂志,2011,31(7):512-513
[4]中华医学会骨质疏松和骨矿盐疾病分会.原发性骨质疏松症诊治指南(2011年)[J].中华骨质疏松和骨矿盐疾病杂志,2011,4(1):2-17
[5]Lee SH,Lee TJ,Cho KJ,et al.Subsequent Hip Fracture in Osteoporotic Hip Fracture Patients[J].Yonsei Med J,2012,53(5):1005-1009
[6]史晓鹏,王志荣,陈勇.PFNA和DHS治疗老年性股骨粗隆间骨折的疗效比较[J].生物骨科材料与临床研究,2011,8(6):40-45
[7]Siwach Rc,Rohilla R,Singh R,et al.Radiological and functional out-come in unstable,osteoporotic trochanteric fractures stabilized with dynamic helical hip system[J].Strategies Trauma Limb Re-constr,2013,8(2):117-122
[8]Baumgaertner MR,Curtin SL,Lindskog DM.Intramedullary versus extramedullary fixation for the treatment of intertro-chanteic hip fractures[J].Clin Orthop Relat Res,1998(348):87-94
[9]Rappold G,Hertz H,Spitaler R.Implant breakage of the proximal femoral nail(PFN):reasons and case reports[J].Eur J Trauma,2001,27:333-337
[10] 阮文东,王沛,雪原,等.骨质疏松性骨折后再骨折的临床风险因素[J].中华骨科杂志,2011,31(7):789-793
[11] 程兴东,孙强,曾逸文.高龄肱骨近端骨折患者的外科治疗[J].中国骨质疏松杂志,2012,18(1):33-35
[12] Reid IR,Ames Rw,Evans Mc,et al.Long-term effects of calcium supplementation on bone loss and fractures in postmenopausal women:a randomized controlled trial[J].Am J Med,1995,98(4):331-335
[13] 陈灏珠.实用内科学[M].北京:人民卫生出版社,1997:768
[14] Aerssens J,Audekercke RV,Talalaj M,et al.Effect of 1-vitamin D3 and estrogen therapy on cortical bone mechanical properties in the ovariectomized rat model[J].J Endocrinol,1996,137(4):1358-1364
[15] Lyritis G,Boscainos PJ.Calcitonin effects on cartilage and fracture healing[J].J Musculoskelet Neuronal Interact,2001,2(2):137-142
[16] 解旭东,翼凤云,汪眀慧,等.鲑鱼降钙素、维生素D3与碳酸钙对老年脑卒中患者骨代谢的影响[J].中国实用神经疾病杂志,2006,9(1):13-15
李琦军,E-mail:1256083709@qq.com
10.3969/j.issn.1008-8849.2016.16.033
R683.42
B
1008-8849(2016)16-1802-04
2015-12-20

