维持性血液透析合并上消化道出血的相关因素分析
郭海梅, 金丽颖, 左雪梅, 王 贺, 孙树宏, 苏 彬, 崔保继, 吴 迪
维持性血液透析合并上消化道出血的相关因素分析
郭海梅1, 金丽颖1, 左雪梅2, 王 贺1, 孙树宏3, 苏 彬1, 崔保继1, 吴 迪1
(1.河北省承德市中心医院内窥镜室, 河北 承德 067000 2.河北省承德市妇幼保健院, 河北 承德 067000)3.河北省承德市口腔医院修复科, 河北 承德 067000)
【摘 要】目的:分析维持性血液透析患者合并上消化道出血的相关因素。方法:实验组为维持性血液透析患者合并上消化道出血67例,对照组为同期维持性血液透析无上消化道出血61例,比较两组患者的各项临床指标。结果:实验组与对照组在血红蛋白(Hb)、血钙(Ca2+)、血浆白蛋白(ALB)、凝血酶原时间(PT)、肾功能(Cr、BUN)、甲状旁腺激素(IPTH)、幽门螺杆菌(Hp)、每周透析时间等比较具有统计学意义(P<0.05),而血小板(PLT)两组对比无统计学意义(P>0.05)。结论:肾功能减弱、低钙、低蛋白、凝血功能差、HP感染、继发性甲状旁腺功能亢进、透析不充分是维持性血液透析并发上消化道出血的危险因素,临床应加强预防。
【关键词】维持性血液透析; 上消化道出血; 相关因素
本研究对2007年5月至2015年4月共实验组67例维持性血液透析合并上消化道出血及同期对照组61例维持性血液透析无上消化道出血患者的临床指标分析,探讨维持性血液透析合并上消化道出血的危险因素,报道如下:
1 资料与方法
1.1 研究对象:选自2007年5月至2015年4月所有来我院肾内科进行血液透析至少一个月以上的患者共128例,其中合并上消化道出血者67例为实验组;无上消化道出血者61例为对照组。上消化道出血患者全部行胃镜检查,其中消化性溃疡41例(占61.2%),急性胃粘膜病变14例(占20.9%),贲门粘膜撕裂症8例(占11.9%),食管胃恶性肿瘤4例(占6%)。除外服用非甾体类抗炎药引起的消化道出血及静脉曲张性消化道出血。
1.2 病例资料:实验组67例,其中男39例,女28例,年龄31~82岁,平均(63.9±12.9)岁,实验组中高血压肾病10例,慢性肾小球肾炎17例,原发病为糖尿病肾病32例,其他8例。对照组61例作对照,男28例,女33例,年龄27~87岁,平均(59.0±14.8)岁,其中高血压肾病9例,原发病为慢性肾小球肾炎16例,糖尿病肾病29例,其他7例。实验组与对照组两组年龄、性别相对比差异无统计学意义。
1.3 方 法
1.3.1 血液透析及上消化道出血治疗:血液透析以肝素或低分子肝素抗凝,血液透析采用德国费森尤斯4008B透析机,透析器为FX8,碳酸氢盐透析液为透析液,血流量为200~250mL/min,透析液流量为250mL/ min,透析时间每次4h,每周透析3次,合并上消化道出血的血液透析患者给予无肝素透析,所有患者进行胃镜检查,按不同情况分别采取禁食,补液,输血等,同时给予质子泵抑制剂与胃粘膜保护剂,H2受体阻滞剂等对症治疗,消化性溃疡或贲门粘膜撕裂症等引起的上消化道出血必要时行内镜下止血。
1.3.2 实验室检查与对比:将实验组及对照组患者血浆白蛋白(ALB)、血红蛋白(Hb)、血钙、肾功能(BUN、Cr)、凝血酶原时间(PT)、血小板(PLT)、甲状旁腺激素(IPTH)、血清胃泌素(SG)、幽门螺杆菌(Hp)感染、每周透析时间等指标,其中Hp检测采用14C呼气试验。通过比较分析维持性血液透析合并上消化道出血的相关危险因素。
1.3.3 统计学方法:统计学处理采用SPSS11.5统计软件包统计分析,计量资料以平均数±标准差表示,组间比较采用两独立样本的t检验;计数资料以率(%)表示,组间比较采用χ2检验,P<0.05为差异具有统计学意义。
2 结 果
2.1 实验组与对照组比较,实验组血Hb、Ca2+、ALB水平较低,PT相对长,血Cr、BUN水平较高,两组间比较差异有统计学意义(P<0.05或P<0.01),而PLT比较无统计学意义(P>0.05),见表1。
2.2 实验组中IPTH、Hp感染率均明显高于对照组,每周透析时间少于对照组,比较差异有统计学意义(P <0.01),见表2。
表1 组间ALB、Hb、Ca2+、PT、BUN、Cr、PLT比较
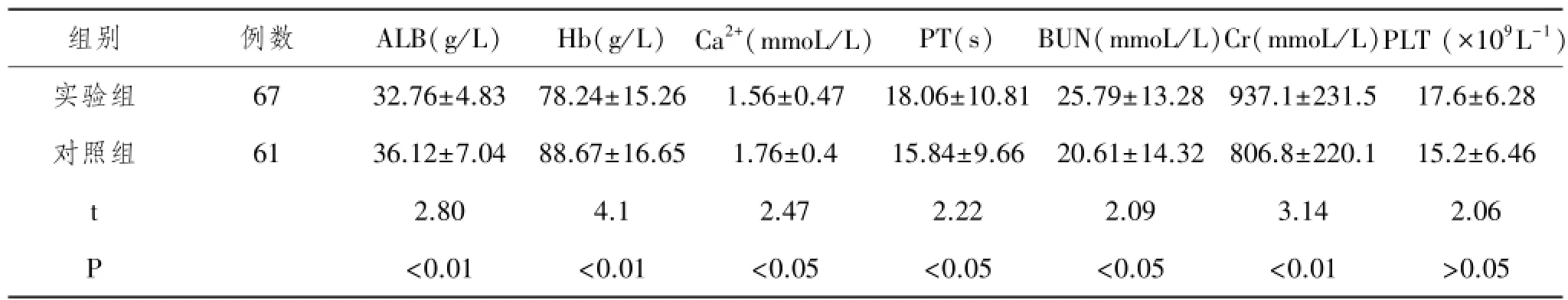
表1 组间ALB、Hb、Ca2+、PT、BUN、Cr、PLT比较
组别 例数 ALB(g/L) Hb(g/L) Ca2+(mmoL/L) PT(s) BUN(mmoL/L)Cr(mmoL/L)PLT(×109L-1)实验组 67 32.76±4.83 78.24±15.26 1.56±0.47 18.06±10.81 25.79±13.28 937.1±231.5 17.6±6.28对照组 61 36.12±7.04 88.67±16.65 1.76±0.4 15.84±9.66 20.61±14.32 806.8±220.1 15.2±6.46 t 2.80 4.1 2.47 2.22 2.09 3.14 2.06 P <0.01 <0.01 <0.05 <0.05 <0.05 <0.01 >0.05
表2 组间每周透析时间、IPTH、Hp感染率比较
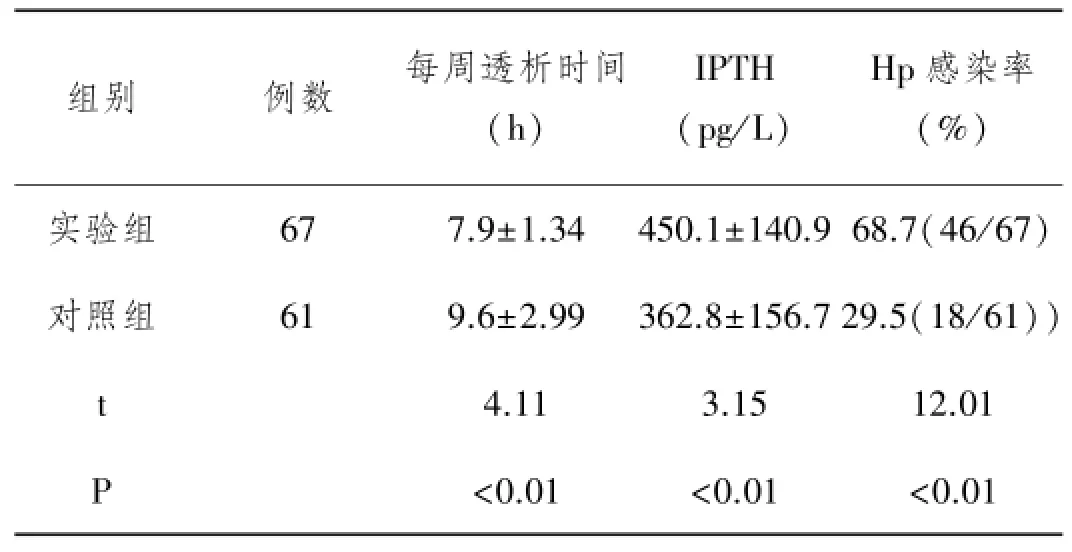
表2 组间每周透析时间、IPTH、Hp感染率比较
组别 例数 每周透析时间(h)IPTH (pg/L)Hp感染率(%)实验组 67 7.9±1.34 450.1±140.9 68.7(46/67)对照组 61 9.6±2.99 362.8±156.7 29.5(18/61))t 4.11 3.15 12.01 P <0.01 <0.01 <0.01
3 讨 论
上消化道出血是维持性血液透析的常见并发症,发病率可达8%~12%[1]。近年来其发病率及致死率均有所增加。因此,研究此类患者发病的相关因素,对预防维持性血液透析并发上消化道出血非常重要。研究发现,实验组肾功能差,分析由于血液透析患者体内含氮物质从消化道排出较多,分解成碳酸铵和氨,此类物质刺激消化道黏膜引起充血水肿,进而形成糜烂及溃疡发生[2],从而导致消化道出血。但每周透析时间比较来说,实验组较对照组时间长,保证充足的透析能够降低患者的肌酐及尿素氮水平,减少含氮物质对胃肠道的刺激,从而降低上消化道出血的风险。本研究中对照组的血红蛋白、白蛋白高于实验组,由于实验组为合并上消化道出血所致。尿毒症患者体内增多的尿毒素物质可影响血小板功能,减少血小板的数量,从而导致出血的发生。研究显示,实验组明显增高的甲状旁腺激素水平可刺激胃泌素分泌增加,胃酸分泌增多,至使胃黏膜屏障作用破坏,从而引起胃粘膜糜烂及溃疡的形成,从而诱发上消化道出血的发生,因此钙磷代谢的调整有利于预防消化道出血。临床应用质子泵抑制剂等在肠道吸收入血转运至胃粘膜壁细胞,最后达分泌管和酸性腔,发挥抑制酸分泌作用[3]。此外,实验组Hp感染率明显增高,可能由于血液透析患者消化道内氨浓度增加,对Hp生长繁殖有利,诱发胃粘膜炎症反应或溃疡,从而诱发上消化道出血的发生。因此,根除Hp对预防维持性血液透析患者并发上消化道出血具有重要意义。对于每周透析时间来说,实验组较对照组时间长,说明充足的透析能减低患者的肌酐及尿素氮水平,减少含氮物质对胃肠道的刺激,从而降低上消化道出血的风险.实验组中血钙明显降低,做为凝血因子之一的钙,低钙可见导致凝血功能障碍。总之,血液透析患者钙磷代谢障碍,引起继发性甲状旁腺功能亢进,甲状旁腺激素增多,刺激胃泌素分泌,从而胃酸分泌增加,胃黏膜刺激增高。低钙可导致凝血因子下降或功能异常,发生凝血功能障碍。加之维持性血液透析患者的肝素应用、营养状况不佳、Hp感染及透析不充分等因素的共同作用,导致上消化道出血的发生率增加[4]。因此,维持性血液透析患者应保证积极充分的透析,降低患者体内毒素水平,纠正血液透析患者的贫血及低蛋白血症,合理调整钙磷代谢,控制甲状旁腺激素水平,对有呕血、黑便或上腹部疼痛等症状者应尽早行胃镜检查及Hp检测,并给予质子泵抑制剂、H2受体拮抗剂及根除Hp治疗,临床上密切观察维持性血液透析患者的肾功变化、凝血酶原时间及血小板变化、血钙水平,调整血液透析时的肝素用量,合理采用低分子肝素或无肝素透析,注意观察有无黑便或呕血发生,最大限度的降低上消化道出血的发生,提高维持性血液透析患者的临床疗效及生存质量。
【参考文献】
[1] 陈灏珠.实用内科学[M].北京:人民卫生出版社,2001. 1940.
[2] 刘沧桑.维持性血液透析患者并发上消化道出血的临床分析[J].中国现代医药杂志,2013,3:44~46.
[3] 周桂叶.上消化道出血的药物治疗现状[J].中国医药指南,2011,9(1):38~39.
[4] 张卓,王清华,严华姿.终末期肾脏病维持性血液透析患者并发消化道出血危险因素分析[J].中国医刊,2011,46 (5):54~56.
【文章编号】1006-6233(2016)07-1170-03
【文献标识码】A 【doi】10.3969/j.issn.1006-6233.2016.07.046

