肾上腺神经鞘瘤的诊断及临床特点并文献复习(附8例报告)
曹开明,王 葳,朱晓丽,王朝夫,毛 建,钱 敏.同济大学附属东方医院(南院)医学影像科,上海 00;.复旦大学附属肿瘤医院放射诊断科,复旦大学上海医学院肿瘤学系,上海 000;.复旦大学附属肿瘤医院病理科,复旦大学上海医学院肿瘤学系,上海 000
肾上腺神经鞘瘤的诊断及临床特点并文献复习(附8例报告)
曹开明1,王葳2,朱晓丽3,王朝夫3,毛建2,钱敏2
1.同济大学附属东方医院(南院)医学影像科,上海200123;2.复旦大学附属肿瘤医院放射诊断科,复旦大学上海医学院肿瘤学系,上海200032;3.复旦大学附属肿瘤医院病理科,复旦大学上海医学院肿瘤学系,上海200032
[摘要]背景与目的:肾上腺神经鞘瘤非常少见,多为良性,缺乏特异性的临床及影像学表现。该研究通过对肾上腺神经鞘瘤的CT和MRI表现与病理对照分析,提高对肾上腺神经鞘瘤的诊断水平。方法:回顾性分析经病理证实的8例肾上腺神经鞘瘤患者的CT和MRI影像特征,其中4例患者仅行CT扫描,3例患者仅行MR扫描,1例患者行CT和MR扫描。并将影像学诊断结果与病理诊断结果进行对比分析。结果:5例肿瘤位于左侧肾上腺,3例位于右侧肾上腺;所有患者均未出现内分泌症状。所有8例肿瘤表现为边界清楚的类圆形、分叶状肿块,2例肿瘤见钙化,5例肿瘤伴囊变,2例肿瘤伴出血;7例肿瘤CT或MRI的强化表现为中度不均匀、延迟强化,并可见强化的包膜,4例肿瘤增强可见兔尾征。结论:肾上腺神经鞘瘤的影像及病理有一定的特征性,完整包膜、囊变、兔尾征、钙化及渐进强化等影像征象有助于提高肾上腺神经鞘瘤的诊断准确率。
[关键词]肾上腺神经鞘瘤;体层摄影术;X线计算机;磁共振成像
肾上腺神经鞘瘤是一种非常少见的偶发肾上腺肿瘤,多为良性,缺乏特异的临床及影像学表现,常在体检或影像学检查时偶然发现;因其一般不具有内分泌功能而发现较晚。肿瘤较大时可压迫周围组织,出现腰背部隐痛及上腹部饱胀等症状;虽然预后较好,但切除后仍有局部复发的可能,因此,有必要进行长期的随访。恶性神经鞘瘤极为罕见,肿瘤恶性程度高,即使行根治性切除,术后亦有较高的复发风险,且对辅助性的放化疗不敏感。肾上腺神经鞘瘤缺乏特异性影像特征,术前诊断困难,确诊依靠术后病理发现梭形细胞以及Antoni A/B区、S-100蛋白的弥漫阳性表达[1-2]。CT和MRI是评价肾上腺病变的常用手段。本研究通过回顾性分析肾上腺神经鞘瘤的影像学、病理学诊断及临床特征等,以期有助于临床及时采取有效的治疗方式。
1 资料和方法
1.1患者资料
收集2009—2015年在复旦大学附属肿瘤医院和同济大学附属东方医院门诊经影像学检查且经术后病理证实的8例肾上腺神经鞘瘤患者的资料。患者年龄22~65岁,中位年龄54岁,其中男性3例,女性5例;在8例患者中,6例有完整的影像学资料和随访资料,2例术后未到随访时间。3例患者临床症状为腰痛,1例患者因心悸就诊;另外4例患者无临床症状,经体检或其他检查时偶然发现。8例患者均行手术切除肿瘤。
1.2影像学诊断
1.2.1CT和MRI检查技术
CT技术参数:采用SIEMENS公司Somatom Sensation64层螺旋CT进行扫描,管电压120kV,电流200mA,平扫(plain scan,PS)层厚、层间距5mm。动态增强(dynamic contrastenhanced,DCE)造影剂采用非离子型对比剂碘海醇(300mg I/mL),80~100mL,注射速率3~ 4mL/s;注射对比剂后30~35s采集肾皮髓质期(corticomedullary phase,CMP)图像,65~70s采集肾实质期(nephrographic phase,NP)图像。
MR技术参数:采用GE Signa3.0T全身磁共振成像系统进行扫描,层厚5~8mm,0.5~2.0mm层间隔。采集序列包括:横断位T1扰相梯度回波成像序列(TR150~230ms,TE1.4~2.4ms)和T2快速自选回波序列(TR3200~4000ms,TE78~92ms);动态增强采用肝脏快速容积采集(liver acquisition with a volume acceleration,LAVA)序列(TR2.6~3.2ms,TE1.2~1.5ms)。造影剂采用马根维显(0.1mmol/kg,拜尔先灵医药股份有限公司),速率为2mL/s;静脉注射后20s采集皮髓质期,60s采集肾实质期。
所有患者中,3例仅行MR平扫及动态增强扫描,4例仅行CT扫描(1例平扫,2例平扫及动态增强扫描),1例患者同时进行了MR平扫、CT平扫及动态增强扫描。
1.2.2影像解读
由2位医师独立对肿瘤的CT和MRI图像进行解读,具体内容包括:①肿瘤大小(横断面测量最大直径)。②肿瘤形状和边缘。③临床症状及肿瘤位于哪一侧肾上腺。④肿瘤内有无钙化。⑤肿瘤CT平扫密度及肾皮髓质期、肾实质期强化特征。⑥肿瘤MR T1WI、T2WI信号强度(与肌肉信号对比)、均质性以及强化程度。肿瘤密度、信号均一,无出血、囊变,表示均质性好,存在出血、囊变,密度信号不均匀表示均质性差;强化程度按CT值分类,强化范围15~20 Hu定义为轻度强化,20~50Hu定义为中度强化,50Hu以上定义为重度强化。⑦肿瘤内有无出血和囊变。⑧肿瘤有无包膜等。
1.3病理诊断
所有患者经术后病理确诊。病理检查技术包括细胞学检测及免疫组织化学检测两种。采用HE染色对病理组织进行染色及观察。并将影像学诊断结果与病理诊断结果进行对比分析。
2 结 果
2.1经手术切除肿块的大体表现
6例患者的肿块大体表现为类圆形外观,2例肿块呈分叶状;肿块最大径为4.0~13.5cm(平均直径为6.9cm),边界清楚,对周边器官无侵犯行为(表1)。
2.2CT和MRI诊断结果
行CT平扫的患者1例,行平扫及增强扫描的患者共4例。所有患者的肿瘤经CT平扫表现为较均匀低密度,其中2例的肿瘤内可见斑点状钙化,2例肿瘤内大部囊变,实性部分皮髓质期轻度强化,肾实质期中度强化(图1),另2例肿瘤呈中度均匀强化(图2),增强CT值幅度增加为21~28Hu。
行MRI平扫的患者1例,行平扫及增强扫描的患者共3例。在所有患者中,2例患者在平扫T1WI上表现为均匀的略低信号,2例患者在平扫T1WI上信号不均,其中1例见斑片状高信号出血灶;所有患者在T2WI上表现为不均匀高信号,3例肿瘤内可见囊变,其中2例肿瘤内出血(图3)。其中1例增强扫描示皮髓质期肿瘤轻度、不均匀强化,肾实质期肿块中度强化,其内见小斑片状低信号区;2例囊变、出血肿瘤皮髓质期实质部分轻度、不均匀强化,肾实质期肿块边缘强化程度增加,囊变区域无强化。所有CT及MRI增强扫描肿瘤均可见强化的薄层包膜,但包膜显示不完全;4例肿瘤在增强扫描时可见兔尾征(图1~3)。

WD: Well-defined; En: Enhancement; Hemo: emorrhage; Ca: Calcication; Homo: Homogeneous; Hetero: Heterogeneous; F:Female; M: Male
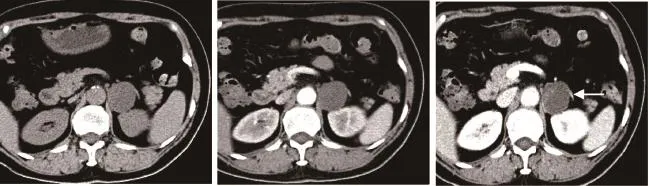
图1 1例65岁女性患者左肾上腺神经鞘瘤CT诊断图像Fig.1 CT diagnosis of a 65-year-old female patient with schwannoma on left adrenal
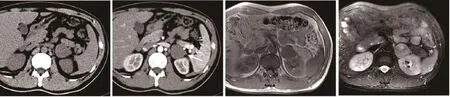
图2 1例35岁男性患者左肾上腺神经鞘瘤CT诊断图像Fig.2 CT diagnosis of a 35-year-old male patient with schwannoma on left adrenal

图3 1例30岁男性患者右肾上腺神经鞘瘤MRI诊断图像Fig.3 MRI diagnosis of a 30-year-old male patient with schwannoma on right adrenal
2.3病理改变及免疫组织化学分析
所有8例患者的肿瘤大体标本均可见完整包膜,包膜厚薄不一,较厚者达5mm。肿瘤实性部分呈苍白色鱼肉状或黄红不均质样,部分肿瘤可见囊腔,内含透亮液体或血性液体。部分区域肿瘤细胞密集,呈栅栏状排列,细胞呈长梭形,部分区域呈疏松网状背景,肿瘤细胞核小,卵圆形。经确诊为肾上腺神经鞘瘤,与影像学诊断结果一致(图4)。
其中3例肿瘤经病理初步诊断为梭形细胞瘤,并进行了免疫组织化学分析,特异性标志物S-100蛋白呈弥漫阳性表达,确诊为神经鞘瘤。

图4 与图3为同一病例,肾上腺神经鞘瘤的HE染色(×200)Fig.4 The same patient with Fig. 3 HE staining of adrenal schwannoma (×200)
3 讨 论
神经鞘瘤是一种生长缓慢的良性肿瘤,腹膜后神经鞘瘤占神经鞘瘤的0.7%~2.6%[3],占所有腹膜后肿瘤的1%~6%[4]。1920年Antoni从组织学方面将神经鞘瘤分成两个亚型,即Antoni A型和Antoni B型,镜下观察细胞增生,形成致密区(Antoni A区)和疏松区(Antoni B区)交替相间,肿瘤若以致密区为主则称为Antoni A型,相反则称为Antoni B型。
肾上腺神经鞘瘤为腹膜后神经鞘瘤的一种,非常少见,有作者认为其可能来源于肾上腺髓质的交感神经纤维,为无功能性肿瘤;也有人认为其起自腹膜后神经组织的肾上腺髓质支配神经[5],与肾上腺组织并无关联,称之为肾上腺旁神经鞘瘤[6]。肾上腺神经鞘瘤大多为单发的良性肿瘤,但亦有恶性和转移的报道[7];肿瘤细胞无分泌功能,也有作者报道了具有内分泌功能的神经鞘瘤[8]。本组8例肾上腺神经鞘瘤都为良性,单发且具有完整包膜,呈膨胀性生长,平均直径为6.9cm,对周边脏器无侵犯行为;仅3例患者有腰痛症状,所有患者均未出现内分泌症状。大体病理肉眼观可见肿瘤类圆形或不规则分叶状,边界清楚,包膜完整,肿瘤较大时可伴有出血、囊性变;不典型者免疫组织化学S-100呈弥漫强阳性表达有助于诊断。
神经鞘瘤存在Antoni A区和B区,B区存在丰富的黏液和基质水肿,CT平扫表现为均匀低密度,MR平扫T1WI表现为均匀低信号,但T2WI表现为不均匀高信号,T2WI不均匀高信号是由于肿瘤细胞分布不同引起,A区肿瘤细胞密集,T2WI上呈高信号,B区由于肿瘤细胞稀疏,肿瘤内黏液丰富所致,T2WI上较A区信号更高[9],DWI上表现为高信号为主,内可见低信号[10]。肾上腺神经鞘瘤与其他腹膜后神经鞘瘤类似,增强扫描一般表现为轻度至中度延迟强化[10-11],因其组织学成分(肿瘤细胞的密集/疏松)不同而表现为均匀或不均匀强化。本研究7例患者增强扫描均表现为随扫描时间延迟而强化程度逐渐增加。文献报道[11]Antoni A型腹膜后神经鞘瘤可以显著强化,但本组7例肾上腺神经鞘瘤未出现显著强化征象。
肾上腺神经鞘瘤具有完整包膜,在CT和MR影像上一般表现为边界清楚的肿块,与肾脏、肝脏、胃及周边血管分界清楚,肿瘤较大时对周边脏器呈推移改变;一般认为纤维包膜是神经鞘瘤的一个重要影像特征[10,12],有无纤维包膜可以作为鉴别神经鞘瘤与腹膜后恶性肿瘤的重要征象,Isobe等[13]报道的7例神经鞘瘤中,5例在增强MR扫描可见包膜。本组8例肿瘤手术切除标本均见完整包膜,在CT平扫图像上,包膜表现为薄层略高密度影,MR T1WI表现为薄层略高信号影,T2WI显示欠清晰,CT增强扫描和MRI检查结果显示,包膜均表现为延迟期强化,但由于包膜厚薄不一而未能完整显示。本组8例肿瘤中4例的增强扫描图像可见肿瘤紧贴肾上腺一支,局部肾上腺显示不清晰,但肿瘤远侧肾上腺末端强化明显,形成类似“兔尾征”改变。作者认为可能由于肾上腺神经鞘瘤起源于肾上腺髓质的支配神经,与肾上腺组织无关。
肾上腺神经鞘瘤的生长过程一般较长,血供的缺乏会产生一些继发性的退行性改变,如囊变、出血、钙化、玻璃样变等[14]。有报导认为肿瘤内钙化是腹膜后神经鞘瘤的重要征象[14],一般表现为点状、斑驳、曲线样,与神经母细胞瘤无定型、粗糙的钙化存在差别。本组仅发现钙化2例,钙化位于病灶中央部分,呈斑点状、曲线样。发现囊变和(或)出血5例(图3),出血信号在MRI上多变,但易于识别;囊变在CT上表现为水样密度,增强扫描无强化,在MR-T2WI上表现为水样显著高信号。起初囊性变被认为是神经鞘瘤的特征性表现,但囊性变和坏死同样可出现在腹膜后恶性肿瘤,因此不能作为特征性表现。
肾上腺神经鞘瘤常难与下列病变鉴别。①肾上腺囊肿:少见,可发生在任何年龄,可分为真性囊肿和假性囊肿。真性囊肿为水样密度伴无强化的薄壁,85%为单侧,少数囊壁见钙化;假性囊肿壁厚薄不均匀,多伴有钙化,部分见分隔;当囊内伴出血时囊液密度增高。囊肿在DWI上一般为低信号表现。②肾上腺无功能腺瘤:肿瘤因无明显的内分泌异常,也常为无意中发现,多为边界清楚的圆形或类圆形结节影,含有脂质的腺瘤MR T1WI肿瘤呈较高信号,反相位T1WI肿瘤信号降低,比较容易鉴别;乏脂质的腺瘤增强扫描一般早期轻至中度强化,与神经鞘瘤鉴别比较困难。③嗜铬细胞瘤:为肾上腺髓质的常见肿瘤,多见于青壮年,临床一般表现阵发性或持续性高血压及代谓紊乱;肿瘤较小时表现为实性肿块,较大时中心常因出血坏死表现为囊性变,增强扫描肿瘤实性部分显著强化,少数病灶可有斑块状钙化;MR T2WI表现为明显高信号,增强扫描肿瘤表现为迅速且显著强化。④节细胞神经瘤:起自肾上腺髓质的罕见的良性肿瘤,肿瘤表现为圆形或不规则形,有包膜,CT平扫呈低密度,其中常可见点状钙化,增强扫描肿瘤强化多不明显;MR T1WI呈均匀低信号,T2WI呈不均匀高信号,增强扫描早期无明显强化,呈延迟强化表现。除了钙化,节细胞神经瘤囊变、坏死、出血罕见。⑤转移瘤:肾上腺转移瘤多来源于肺癌、乳腺癌、淋巴瘤及黑色素瘤等,肿瘤体积多较大,密度不均匀,增强扫描多呈环形强化;且多有原发肿瘤病史,双侧转移多见。
综上所述,肾上腺神经鞘瘤具有完整包膜,边界清楚,部分肿瘤内可见钙化,平扫CT密度及MR T1WI信号较均匀,T2WI呈高信号,Antoni B区呈更高信号,肿瘤内出血、囊变可导致密度或信号不均;增强扫描多表现为中度延迟强化,并可见强化的包膜,肿瘤及其远侧的明显强化的肾上腺形成兔尾征。这些影像表现具有一定的特征性,与肾上腺其他肿瘤有一定的鉴别诊断作用,为临床诊治提供重要的参考价值。
[参考文献]
[1]ZHOU J, ZHANG D, WANG G, et al. Primary adrenal microcystic/reticular schwannoma: clinicopathological and immunohistochemical studies of an extremely rare case[J]. Int J Clin Exp Pathol, 2015, 8(5): 5808-5811.
[2]曹利瑞, 汤洋, 李伟, 等. 肾上腺神经鞘瘤的诊治特点[J]. 临床泌尿外科杂志, 2015, 30(1): 26-28.
[3]GOH B K, TAN Y M, CHUNG Y F, et al. Retroperitoneal schwannoma[J]. Am J Surg, 2006, 192(1): 14-18.
[4]TORTORELLI A P, ROSA F, PAPA V, et al. Retroperitoneal schwannomas: diagnostic and therapeutic implications[J]. Tumori, 2007, 93(3): 312-315.
[5]LAU S K, SPAGNOLO D V, WEISS L M. Schwannoma of the adrenal gland: report of two cases[J]. Am J Surg Pathol,2006, 30(5): 630-634.
[6]DADKHAH F, SALIMI M, KAVIANI A, et al. Benign retroperitoneal schwannoma mimicking adrenal mass[J]. Urol J, 2005, 2(1): 49-51.
[7]李响, 腾东海, 王莉, 等.肾上腺神经鞘瘤(附7例报道)[J]. 华西医学, 2004, 19(2): 214-215.
[8]王娜, 刘荣波, 朱捷, 等.功能性肾上腺神经鞘瘤1例[J]. 临床放射学杂志, 2005, 24(6): 557.
[9]LI C S, HUANG G S, WU H D, et al. Differentiation of soft tissue benign and malignant peripheral nerve sheath tumors with magnetic resonance imaging[J]. Clin Imaging, 2008,32(2): 121-127.
[10]楼俭茹, 郑田玲, 彭丽, 等. 腹膜后良性神经鞘瘤的影像学特征[J]. 中国医学影像学杂志, 2012, 20(8): 596-599.
[11]LIU Q Y, GAO M, LI H G, et al. Juxta-adrenal schwannoma:dynamic multi-slice CT and MRI findings[J]. Eur J Radiol,2012, 81(4): 794-799.
.[12]周建军, 丁建国, 周康荣, 等. 腹膜后良性神经鞘瘤:影像学特征与病理的关系[J]. 临床放射学杂志, 2006, 25(12):1133-1136.
[13]ISOBE K, SHIMIZU T, AKAHANE T, et al. Imaging of ancient schwannoma[J]. Am J Roentgenol, 2004, 183: 331-336.
[14]RHA S E, BYUN J Y, JUNG S E, et al. Neurogenic tumors in the abdomen: tumor types and imaging characteristics[J]. Radiographics, 2003, 23(1): 29-43.
[15]HUGHES M J, THOMAS J M, FISHER C. Imaging features of retroperitoneal and pelvic schwannomas[J]. Clin Radiol,2005, 60(8): 886-893.
DOI:10.3969/j.issn.1007-3969.2016.05.015
中图分类号:R736.9
文献标志码:A
文章编号:1007-3639(2016)05-0441-06
收稿日期:(2015-12-16修回日期:2016-02-17)
通信作者:王葳E-mail:weiwang318@163.com
Diagnosis and clinical characteristics of adrenal schwannoma: report of 8 cases and literature review
CAO Kaiming1, WANG Wei2, ZHU Xiaoli3, WANG Chaofu3, MAO Jian2, QIAN Min2(1.Department of Radiology, Shanghai East Hospita, South Campus, Tongji University School of Medicine, Shanghai 200123,China; 2. Department of Diagnostic Radiology, Fudan University Shanghai Cancer Center, Department of Oncology, Shanghai Medical College, Fudan University, Shanghai 200032, China)Correspondence to: WANG Wei E-mail: weiwang318@163.com
[Abstract]Background and purpose: Adrenal schwannoma is extremely rare, mostly benign, lack of special characteristics in clinical and imaging presentation. The aim of this study was to analyze the computed tomography (CT)and magnetic resonance imaging (MRI) findings of adrenal schwannoma, in order to improve the accuracy of diagnosis. Methods: The CT and MRI features of 8 patients with pathology-proven adrenal schwannoma were reviewed. Among the 8 patients, 4 patients underwent CT scanning, 3 patients underwent MR scanning, 1 patient underwent both CT and MR scanning. Results: The tumors were located at the left adrenal in 5 cases and at the right in 3 cases. Tumors showed no signs of endocrine activity in all cases. All tumors were well-circumscribed, oval or lobulated masses, 2 cases with calcification, 5 cases with cystic change, 2 cases with intratumoral hemorrhage. CT or MR enhancement showed moderate,heterogeneously delayed enhancement in 7 cases with enhanced capsule. Four cases showed rabbit tail sign. Conclusion:The imaging and pathological features of adrenal schwannoma have certain characteristics. The CT and MRI features, such as intact capsule, cystic degeneration, rabbit tail sign, calcification and progressive enhancement, are helpful to improve the accuracy of diagnosis of adrenal schwannoma.
[Key words]Adrenal schwannoma; Tomography; X-ray computed; Magnetic resonance imaging

