原发性肠系膜上动脉夹层的多层螺旋CT征象分析
韩礼良+毛永征+刘金萍
[摘要]目的探讨原发性肠系膜上动脉夹层(PDSMA)的多层螺旋CT(MSCT)征象,以提高对该病的诊断水平。方法回顾性分析经临床确诊的18例PDSMA的MSCT资料。结果MSCT显示肠系膜上动脉管径增粗18例、夹层真假腔18例、内膜瓣17例、假腔内血栓12例、动脉瘤样突起9例、管壁模糊8例。假腔近端距SMA开口0.5~5.5cm;假腔长度1.0~5.5cm;假腔宽度0.5~1.5cm。内膜破口距SMA开口距离1.2~6.0cm。结论MSCT对于诊断PDSMA具有重要价值。
[关键词]动脉夹层;肠系膜上动脉;血管成像;体层摄影术,x线计算机
随着多层螺旋CT(muhi-slice spiral CT,MSCT)在临床上的广泛应用,肠系膜上动脉夹层的案例报道逐渐增多,但多为主动脉夹层累及肠系膜上动脉。原发性肠系膜上动脉夹层(primarydissection of the superior mesenteric artery.PDSMA)相对少见,文献报道较少,常被漏诊或误诊。本文回顾性分析12例PDSMA的临床及影像学资料,探讨MSCT在诊断PDSMA中的价值。
1资料与方法
1.1一般资料
本组18例,男16例,女2例。年龄24~83岁,平均年龄56.5岁。所有患者均行腹部常规平扫及增强扫描。临床表现主要为腹痛、腹胀、厌食、恶心、呕吐。其中12例长期吸烟史,合并高血压10例、胰腺炎2例、糖尿病2例、腹部肿瘤1例,不明原因1例。均否认发病前有暴饮暴食或大量饮酒。排除标准为患者近期有主动脉夹层或腹部外伤史。
1.2扫描技术
采用PHILIPS Ingenuity core 128 CT及PHILIPS Brilliance 64排CT机连续容积扫描。扫描方向为头足方向,扫描范围从膈顶至耻骨联合下缘。腹部常规行CT平扫及增强扫描三期。扫描条件:120kV,300mA,层厚5mm,探测器准值宽度64x0.625mm,螺距1.014,0.75s/r,矩阵512x512,增强扫描采用非离子型对比剂碘海醇,浓度350mg/mL,对比剂用量1.0~1.5mL/kg体重。采用双筒高压注射器对比剂智能跟踪阈值触发技术,经右前臂静脉用18G静脉留置针预注射生理盐水30ml,感兴趣区设在腹腔干上下层面腹主动脉,阈值100Hu,团注速率4.5mL/s,注药完成后加注30mL生理盐水冲管。动脉期结束后延迟55~60s扫描为门静脉期,延迟300s扫描延迟期。
1.3图像后处理及影像分析
扫描结束后将数据传至图像后处理工作站(Intellispace Portal Release,V6.0.2.33500),重点观察动脉期图像。图像后处理以容积再现(VR)和多平面重组(MPR)为主,结合曲面重组(CPR)、最大密度投影(MIP)等技术。影像分析采用工作站自带专用血管分析软件。观察PDSMA平扫及增强扫描后夹层真假腔的位置、大小、形态、分布,内膜瓣的形状,破口的位置,假腔内血栓及残留假腔的形状,夹层继发的脏器缺血改变,有无合并其它内脏动脉异常。
2结果
本组所有病例均为常规腹部平扫及增强扫描后诊断为PDSMA。分别按肠系膜上动脉夹层直接征象、间接征象、假腔测量及伴发其它内脏动脉异常四个方面进行评估。
2.1直接征象又分为主要征象和次要征象两方面
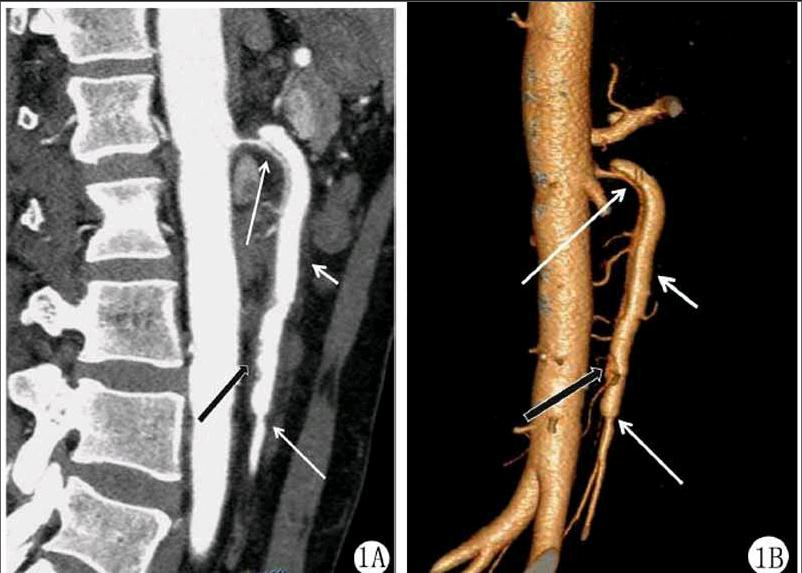
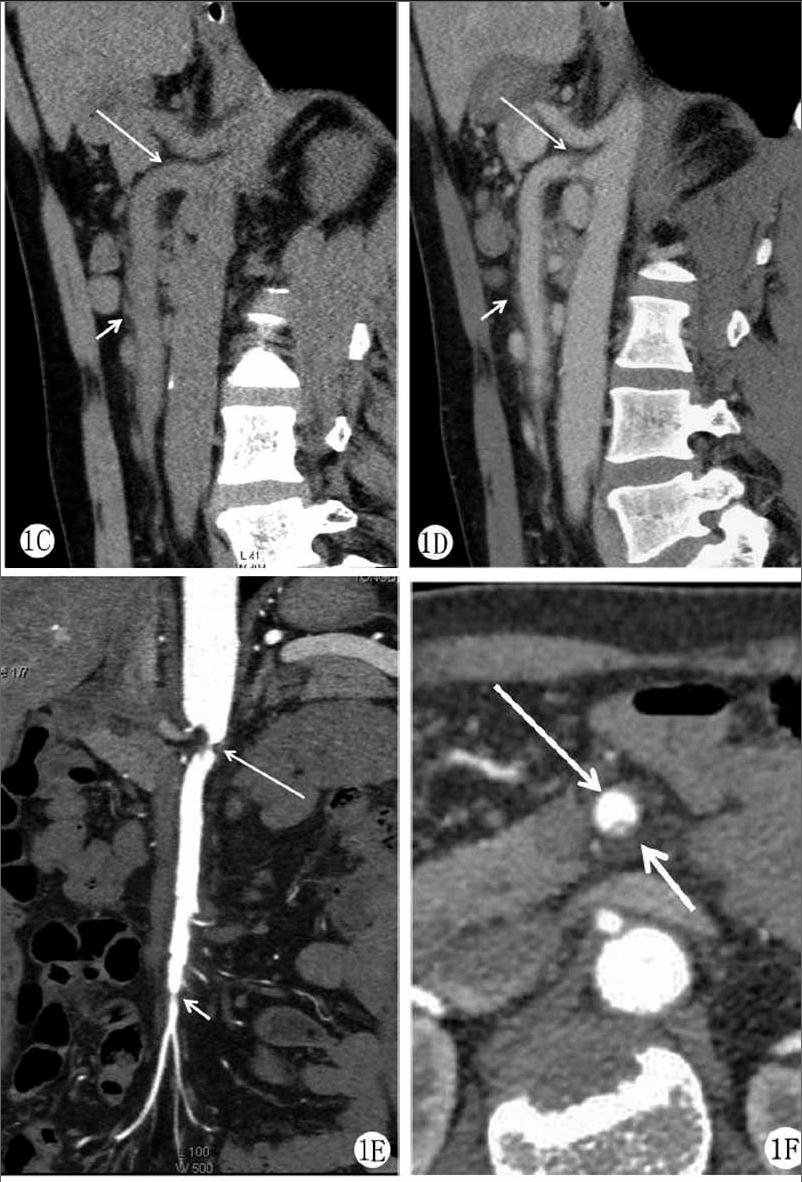
2.1.1主要征象双腔征及内膜瓣征:所有病例PDSMA均显示真假双腔,17例显示真假腔之间线样低密度内膜瓣影(图1A、B;图2A、B)。12例真假腔呈前后排列,假腔位于腹侧,真腔位于背侧。其中10例明显扩张的假腔两端与受压变窄的真腔形成套袖样改变(图1A、B、E),横轴位上表现为扩大的假腔呈马蹄形包裹受压变细的真腔形成所谓“套袖征”(图1F)。
2.1.2次要征象血栓征:12例显示假腔内不规则低密度血栓影(图1A,B;图2A,B)。内膜破口征:本组17例显示假腔入口,8例显示假腔远端出口(图1A,B,E)。2例分别显示3处破口。
2.2间接征象
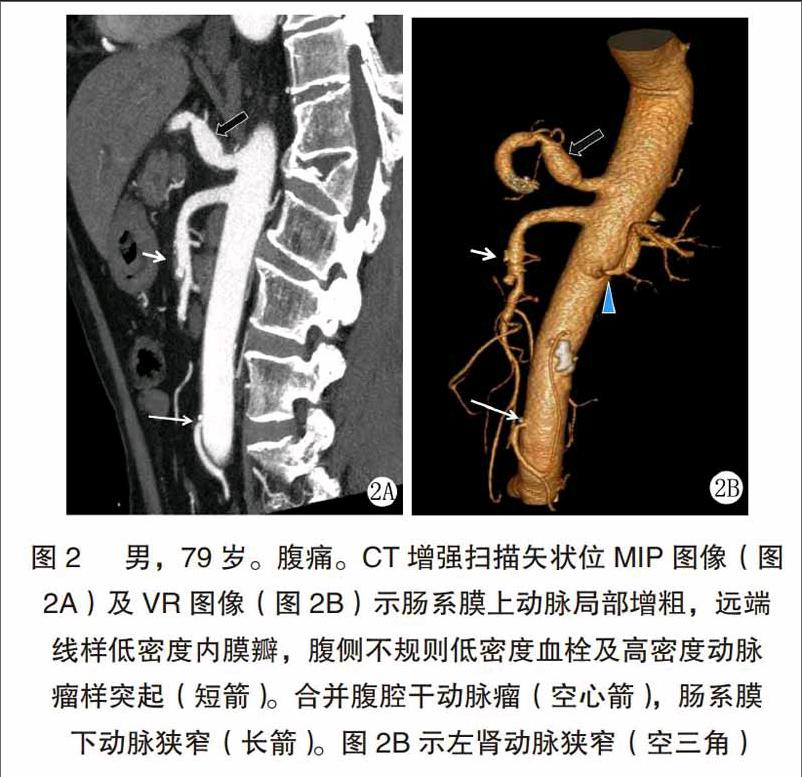
管径增粗征:本组18例PDSMA平扫及增强扫描图像均显示SMA管径不同程度增粗(图1,图2)。长段夹层显示SMA管径呈腊肠样增粗,短段夹层显示SMA呈局限性动脉瘤样扩张,9例在增强扫描图像上显示夹层腹侧动脉瘤样突起(图2)。
界面模糊证:8例平扫及增强扫描图像显示SMA管壁模糊,周围脂肪间隙密度增高(图1)。
肠道缺血征:10例显示肠系膜水肿,小肠积液扩张,周围脂肪密度增高,增强扫描显示管壁增厚,强化程度减低。
2.3假腔测量
夹层假腔近端距SMA开口0.5~5.5cm,平均2.2cm;破口距SMA开口距离1.2~6.0cm,平均2.5cm;假腔长度1.0~5.5cm,平均3.5cm;假腔宽度0.5~1.5cm,平均0.8cm.
2.4其他内脏动脉异常
本组病例伴发腹腔干狭窄8例,伴发腹腔干夹层3例,伴腹腔干动脉瘤2例(图2)。伴脾动脉瘤4例,伴肝动脉瘤2例。伴左肾动脉狭窄2例(图2),伴右肾动脉狭窄1例。伴肠系膜下动脉狭窄4例(图2)。伴发胰十二指肠动脉弓型侧支循环3例,伴发胰背动脉型侧支循环2例,伴发肠系膜下动脉型侧支循环1例。
3讨论
3.1PDSMA的临床表现
原发性肠系膜上动脉夹层(PDSMA)是临床罕见的血管性疾病,由Bauersfeld在1947年首次报道。该病主要见于男性。首发症状一般表现为突发性中上腹持续性疼痛,以脐周最明显,腹痛可向背部放射,部分伴有剧烈的恶心、呕吐,大便困难、黑便等。临床上常被误诊为消化道溃疡、胆绞痛、急性重症胰腺炎、急性肠梗阻、SMA栓塞及血栓形成等急腹症。部分患者可以没有任何症状,而是通过腹部CT增强扫描或CTA检查偶然发现。有作者研究发现患者的疼痛程度与夹层的长度呈正相关。腹痛可能为夹层内膜撕裂、SMA真腔受压变窄所致肠缺血以及夹层周围的炎性反应刺激内脏神经丛所致。除非合并小肠坏死,PDSMA无明显特异性体征,腹部查体、腹平片、B超及实验室检查通常无阳性改变。
PDSMA一般不会导致严重的临床症状和后果,通过保守治疗,一般可以获得比较满意的治疗结果,包括临床症状缓解、消失、假腔闭塞、减小或者消失。据报道,本病具有一定的自限性,一般情况下1周内临床症状可以缓解。作者推测,PDSMA自限性可能与下列因素有关:(1)PDSMA一般均伴有高血压、动脉粥样硬化等基础疾病,在治疗基础疾病的同时对PDSAMA也有治疗作用;(2)PDSMA由于压力较低,假腔常扩张不著,其内常伴血栓形成,假腔破裂发生率较低;(3)随着时间的推移,侧支循环逐步形成,脏器缺血改善,也有助于病情缓解。经过1周治疗病情无变化或者加重,或者在治疗周期内出现症状的突然加重,应及时进行MSCT增强扫描或腹部CTA明确诊断,以指导临床采取合适的治疗方案。
3.2PDSMA的MSCT表现
本组所有患者均通过MSCT常规腹部平扫及增强扫描明确诊断,表现为肠系膜上动脉(SuperiorMesenteric Artery,SMA)增粗、边缘模糊,真假双腔形成,并可见内膜瓣影、假腔形成血栓等。PDSMA多发生在SMA开口处1.5~3.0cm处。本组资料显示假腔入口距SMA开口距离1.2~6.0cm,平均2.5cm,支持此观点。造成此现象的原因可能是由于此处是SMA相对固定部位与游离部位的移行处,内膜容易受到血流剪切力的影响产生夹层。另有研究发现,夹层发生率与肠系膜上动脉与腹主动脉之间夹角呈正相关,夹角越大,发生率越高。
PDSMA在MSCT增强扫描或CTA的征象可分为直接征象和间接征象。
直接征象又分为主要征象和次要征象。主要征象包括双腔征及内膜瓣征,是诊断夹层的典型征象,也是PDSMA的最常见征象。在内脏动脉夹层患者的CT表现中,内膜瓣征见于88%的患者。本组均显示双腔征,17例显示内膜瓣征。轴位图像上真假腔以腹主动脉为圆心呈内外排列,与其间呈水平方向的内膜瓣构成“卫星轨迹样”改变。当动脉的内膜与中膜之间发生夹层时,通常假腔大于并压迫真腔,甚至发生真腔闭塞,造成肠道缺血。由于SMA内压力较小,并且有较多的血管分支,管壁各层间连接紧密,所以与主动脉夹层比较,假腔与真腔相比管径相当或略大,而不像后者假腔明显大于真腔。假腔较大靠头端及腹侧(外侧),真腔较小靠足侧及背侧(内侧)。明显扩张的假腔与受压变窄的真腔相接形成的特征性的套袖样改变。横轴位图像上表现为扩大的假腔呈马蹄形包裹受压变细呈点状的真腔,形成“套袖征”。
次要征象包括血栓征和内膜破口征:与主动脉相比,SMA的直径小,其内血流速度相对较漫;同时,在发生夹层时血管内膜受到损伤、壁间血肿刺激血管壁产生炎性反应以及血肿对SMA真腔压迫导致血流减慢、压力低等因素都可能诱发血栓形成。在内脏动脉夹层患者的CT表现中,血栓化的假腔见于64%的患者。本组假腔内血栓9例,支持此观点。黄列彬等认为血栓形成从假腔的远端开始向近端发展,最后完全血栓化。本组17例均显示内膜入口,8例显示内膜远端出口,与此观点相符。本组病例还发现假腔通畅即有出口的假腔,假腔大的血栓倾向于靠近背侧,假腔小时则血栓靠近腹侧。如果假腔内血栓形成,病变进一步恶化的可能性较小,临床以追踪随访为主。假腔完全血栓化预示病情稳定。
间接征象包括管径增粗征、界面模糊征、动脉瘤样扩张、动脉瘤样突起。
管径增粗征、界面模糊征:前者指PDSMA时由于假腔存在而使SMA管径增粗;后者是指夹层形成后血管周围渗出或炎性反应而致SMA边界模糊,周围脂肪密度增高。本组18例均显示管径增粗,8例显示界面模糊。界面模糊征提示病变具有活动性。
动脉瘤样扩张:当动脉的中膜与外膜之间发生夹层时,在高压的动脉血流的冲击下将导致动脉膨起,形成动脉瘤样扩张,甚至发生破裂。破裂将导致腹腔大出血或重要脏器缺血。甚至危及生命,需密切随访观察。
动脉瘤样突起:残存部分假腔在增强扫描图像上呈“动脉瘤样突起”(图2)。在内脏动脉夹层患者的CT表现中,动脉瘤样突起见于52%的患者。本组9例显示动脉瘤样突起。动脉瘤样改变可提示夹层增大的假腔或夹层破口的位置,对提示内脏动脉夹层的诊断有重要价值。
3.3MSCT在PDSMA治疗过程中及治疗后随访的价值
原发性肠系膜上动脉夹层(PDSMA)起病急骤,腹痛剧烈而无明确阳性体征,临床呈现症状与体征分离。临床易误诊为胰腺炎或其他肠道缺血性疾病。但一旦夹层破裂可危及患者生命。因此,当成人突发持续剧烈腹痛,症状与体征分离,应考虑到肠系膜血管病的可能。
PDSMA处理原则以保守治疗为主。在治疗周期内如果出现症状的突然加重,需及时进行MSCT复查。如果发现SMA假腔扩大,真腔内血栓形成,真腔闭塞,分支动脉广泛受累,侧支循环代偿不佳,患者肠缺血缓解不明显,或者出现慢性肠缺血的表现,可以考虑手术治疗或者腔内介入治疗。由于通过支架植入治疗SMA狭窄所致慢性肠缺血、支架的再狭窄、血栓形成在2年内可高达42%,所以腔内治疗术后仍需进行抗凝治疗以保持血流通畅,同时需要定期MSCT随访。当MSCT增强扫描出现肠坏死或明显腹膜炎征象、夹层动脉瘤直径大于2cm或者动脉瘤破裂以及夹层病变不适于腔内治疗等情况时,则需考虑手术治疗。
MSCT无创、操作简便、检查速度快,可重复性强,能早期准确显示PDSMA的内膜瓣、真假腔、内膜破口、腔内血栓、管壁钙化、动脉瘤样突起、动脉周围渗出、分支血管受累、侧支循环、及其它脏器缺血改变,对治疗方法的选择、疗效的评估及随访观察提供丰富的影像学信息,可作为PDSMA诊断和随访的首选影像学检查方法。

