原发腹膜后副神经节瘤影像诊断
雷志毅沈海林余乐林郑 旋王月瑶
原发腹膜后副神经节瘤影像诊断
雷志毅1,2沈海林2*余乐林2郑 旋2王月瑶2
【摘要】目的:分析腹膜后副神经节瘤的CT和MRI表现,提高对该病影像学表现的认识和诊断水平。方法:搜集经手术病理证实的腹膜后副神经节瘤19例,回顾性分析其临床、影像表现及病理改变特点。结果:病灶多表现为腹膜后类圆形软组织肿块,最长径为4~23cm,其中5例长径>8cm。19例病灶均呈囊实性,其中13例囊性为主,6例实性为主;4例MRI检查,12例CT检查,3例同时MRI与CT检查。15例CT平扫实性成分CT 值平均 42.3HU,增强动脉期平均52.1HU,静脉期增加平均约20.3HU,延迟期持续增加平均约11.3HU。4例血管CTA示肿瘤瘤体内或周围粗大的血管影。7例MRI 示病灶实性成份呈T1WI等信号,T2WI高信号,DWI明显高信号;术后随访7例,其中5例腹腔转移,2例肝脏转移,最终诊断为恶性腹膜后副神经节瘤;病理上瘤细胞呈簇状或巢状排列,一些呈条索状或腺泡样排列。18例免疫组化检测中,6例 Ki67 阳性,4例CD56阳性,10例神经元特异性烯醇化酶(NSE)阳性,12例突触素(Syn)阳性,13 例嗜铬粒蛋白(CgA)阳性。结论:腹膜后副神经节瘤的临床和影像学表现具有一定的特异性,有助于诊断。
【关键词】腹膜后副神经节瘤;X线计算机,体层摄影术;磁共振成像
副神经节瘤属于神经内分泌肿瘤,起源于副神经节细胞,发生于从颅底至盆腔的交感-副交感神经区,肾上腺中央部分的副神经节瘤又叫嗜铬细胞瘤。肾上腺外的副神经节瘤可以分成交感神经组与副交感神经组,交感神经组以位于腹膜后与后纵隔为主,副交感神经组多数位于前纵隔与头颈,与嗜铬细胞瘤类似,腹膜后副神经节瘤与大血管(腹主动脉等)相邻,高侵袭性,高度威胁病人生命,5年生存率只有36%[1]。对副神经节瘤来讲,腹膜后者转移、复发的倾向性更高。因此影像学对副神经节瘤的早期诊断、术前定位以及在术后复发的评价具有非常重要的价值,现对本院经手术病理证实的19例腹膜后副神经节瘤患者资料进行回顾性分析,以提高对腹膜后副神经节瘤影像诊断的认识。
方 法
1.临床资料
2004年-2014年期间,苏州大学附属第一医院手术病理确认的19例腹膜后副神经节瘤病人,女性11例,男性8例,年龄22~76岁,中位年龄48岁。肿瘤直径 4~23 cm 。2例无明显临床症状,3例高血压,4例背部疼痛,10例腹部包块为首发症状,11例患者术前行血儿茶酚胺检查,3例高于正常范围,临床拟诊嗜铬细胞瘤或功能性副神经节瘤。
2.检查方法
采用西门子螺旋CT( Siemens Somatom Sensation 64 和 Dual Source CT),扫描方式包括平扫及增强扫描,扫描层厚分别分5mm和1mm,层厚1mm用于多平面重组,窗宽为 200~220,窗位为 40~50,120kV,200~250 mA。采取300mgI/ml碘海醇静脉注射的方法以增强扫描,约为 80.0~100.0ml的注射剂量,注药结束之后,在很短的时间内行动脉期扫描,30.0~45.0s的间隔后行静脉期扫描,一样时间相隔之后延迟期扫描。MR应用西门子扫描仪(Magnatom 3.0T Trio Tim ),扫描序列包含DWI(TR 2300 ms,TE94 ms),T2WI (TR1200 ms,TE 60 ms)、T1WI(TR196 ms,10 mm的层间距,8 mm的层厚。经肘静脉注入0.2 ml/kg的钆喷替酸葡甲胺增强扫描,动脉期为T1WI 扫描,30~45s时间的间隔,行第2次、第3次扫描,依次就是静脉期、延迟期。
4例行MRI 检查,12例行CT检查,3例同时MRI与CT检查。
结 果
1. CT、MR表现
病灶多表现为腹膜后类圆形软组织肿块(图1),最长径为 4~23cm,其中5例长径>8cm。病灶表现为囊实性,其中囊性为主13例,实性为主6例。
15例CT检查中,实性成分平扫CT 值30~52HU,平均42.3HU,增强动脉期强化约30~90HU,平均约52.1HU,静脉期持续强化约18~35HU,平均约20.3HU,延迟期持续强化约8~15HU,平均约11.3HU。4例血管CTA示肿瘤瘤体内或周围见粗大的血管影(图2 )。
7例 MRI 扫描病灶示实性成分T1WI呈等信号,T2WI明显高信号,DWI 明显高信号;囊性成分表现为水样信号。
本组病例术后随访的7例,其中5例腹腔转移,2例肝脏转移,最终诊断为恶性腹膜后副神经节瘤。
2. 病理表现
肿瘤质地较硬且均匀,呈棕色、红棕色或浅红色,有囊性变、坏死、出血。光镜下见瘤细胞呈簇状或巢状排列,部分呈条索状或腺泡样排列,单层排列的梭状支持细胞被部分包绕或周围包绕。免疫组化检测18例中,6例Ki67阳性,4例CD56阳性,10例神经元特异性烯醇化酶(NSE)阳性,12例突触素(Syn)阳性,13 例嗜铬粒蛋白(CgA)阳性。
讨 论
1.腹膜后副神经节瘤的临床表现
肾上腺外的副神经节瘤分交感神经组与副交感神经组,交感神经组以位于腹膜后与后纵隔为主,副交感神经组多数位于前纵隔与头颈,与嗜铬细胞瘤类似,腹膜后副神经节瘤多见于40~50岁的成年人,无性别差异,多发者罕见,单发为多,多发患者通常具有遗传倾向[2], 腹膜后副神经节瘤的临床表现缺乏特异性,通常首发症状为腹痛,一些病例能够触及肿块,肿瘤细胞缓慢增长,倍增时间通常是4.2年[3],临床依据:分为无功能性副神经节瘤与功能性副神经节瘤,主要表现为心悸与高血压,血儿茶酚胺水平升高,肾脏的排泄物(尿液)儿茶酚胺的终末代谢产物——香草基扁桃酸变高。病理可见细胞球,也就是巢状的细胞周围的窦状隙比较丰富。大部分肿瘤免疫组化有CD56、NSE、Syn、CgA阳性,若免疫组织化学中 Ki-67 增值指数小于3% 与 S-100 阳性,提示良性肿瘤[4]。因此,良、恶性副神经节瘤免疫组化和病理组织学都无法给予确切的判断。
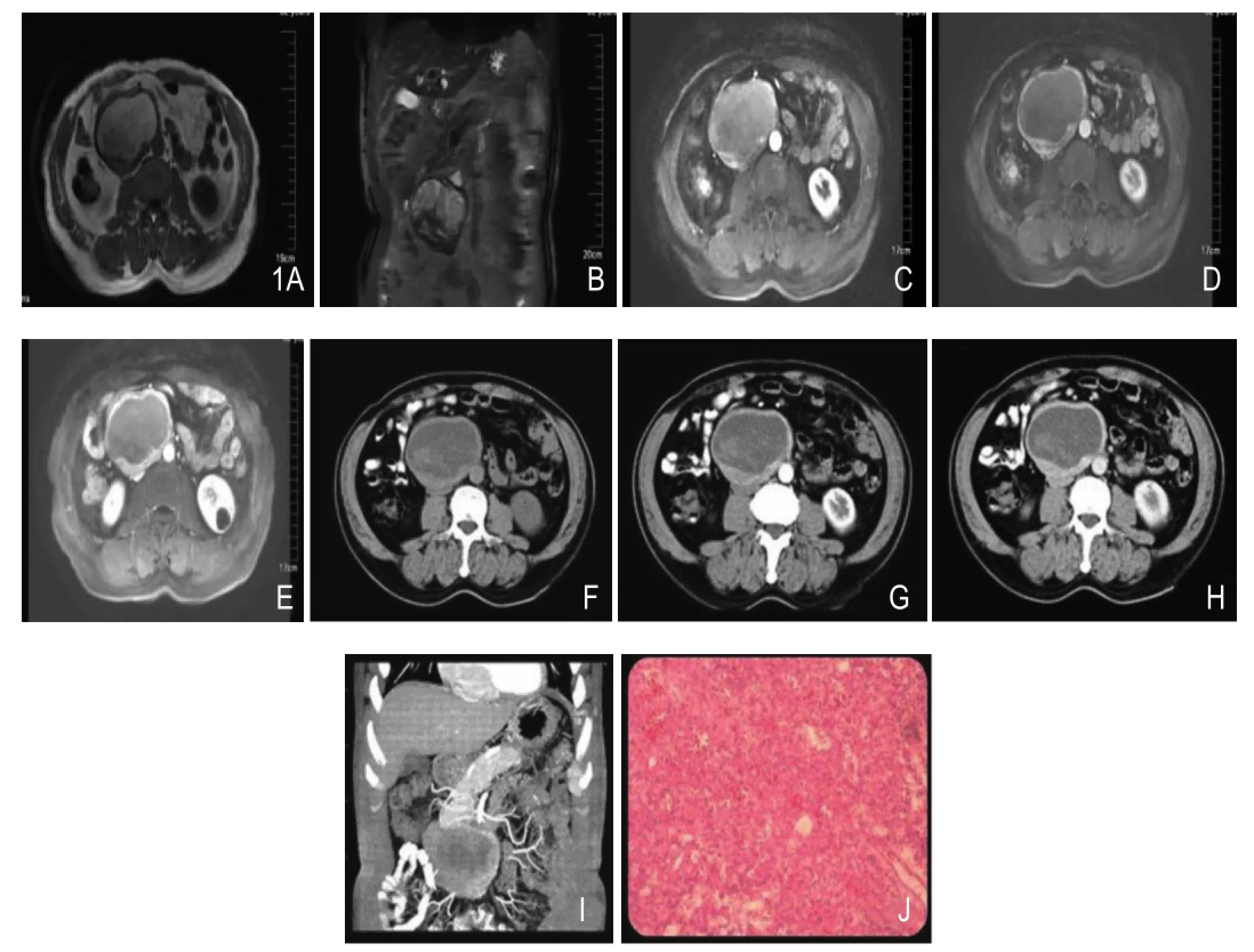
图1 男性,62岁,副神经节瘤。病变位于腹主动脉右侧,MR、CT动态增强扫描呈渐进性强化,实性成分T2WI呈高信号,MIP可显示扩张的供血血管。A~E.分别为MR平扫、增强图像;F~I.别为 CT平扫、增强及MIP图像;J.病理图(HE ×100)。
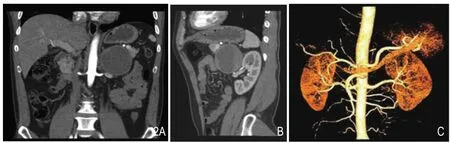
图2 男性,45岁,副神经节瘤。病灶位于腹主动脉左侧,囊性为主。A、B.为增强扫描的冠矢状重建;C.为CTA重建。图像,A~C均能显示扩张供血血管。
2.腹膜后副神经节瘤的影像学表现
腹膜后副神经节瘤为腹主动脉旁交感神经副神经节出现的肿瘤,以位于腹膜后脊柱二侧旁为主,在腹主动脉分支处比较多见,呈囊实性表现;CT和MR在腹膜后副神经节瘤的定位诊断中有着非常好的优势,如CT三维重建和MR多方位扫描都能提供良好的位置信息,CT和MRI在腹膜后副神经节瘤的定位诊断准确率分别为80%~95%和85%~95%,但特异性分别只有70%和67%[5],MR上肿块呈类圆形、类椭圆形及不规则形,T1WI呈等低信号,T2WI 和DWI上实性成分均呈高信号,这可能与副神经节瘤细胞胞质丰富高度相关[6],周围有丰富的毛细血管与纤维,间隙狭窄,其成分复杂导致水分子自由扩散运动受到限制[7], 增强呈渐进性强化。静脉期较动脉期进一步强化(图1,2),病灶内部分可见血管流空信号。CT平扫呈等低密度,增强扫描同MR表现。MIP可显示粗大的血管;CTA上可见明显扩张强化血管影,MIP也可显示粗大的血管。MR同CT相比有更高的诊断敏感性,这是由于MR相比于CT有着更好的软组织分辨率,为诊断提供了更多的信息和排除腹膜后丰富脂肪组织的干扰。诊断要点:①肿块位于腹膜后的腹主动脉旁或其分叉处,边缘较清楚;②肿块血供丰富,增强扫描可见扩张强化的血管影,内有扩张血窦;③肿块呈囊实性,增强后实性成份呈渐进性强化,渐进性强化明显的腹膜后肿瘤要高度怀疑副神经节瘤;④T2WI显示明显高信号的实性肿块;⑤对于年龄较轻,有高血压病史的腹膜后肿块,要高度怀疑功能性副神经节瘤。但对于副神经节瘤良恶性的诊断,临床病理和影像学都无法给予准确的判断。本组病例术后随访的7例包括5例腹腔转移和2例肝脏转移,最终诊断为恶性腹膜后副神经节瘤。恶性副神经节瘤诊断在CT和MR诊断中一定要慎重,有学者认为提示恶性的唯一标准是淋巴结或远处转移[8],因此初次在无淋巴和远处转移时无法诊断恶性副神经节瘤,只有通过术后长期影像学随访。
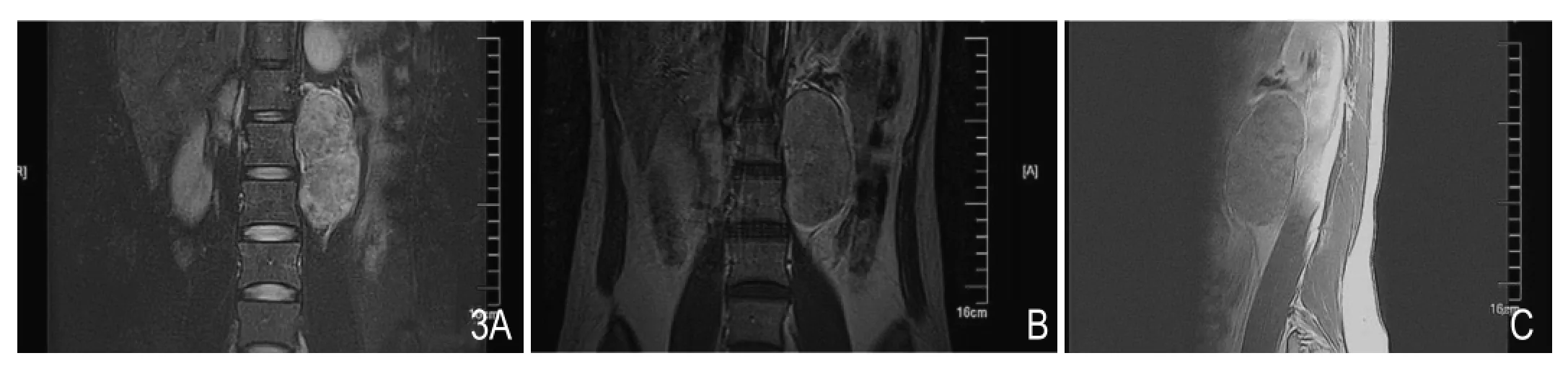
图3 女性,29岁,副神经节瘤。病灶位于左侧肾门旁,实性为主。A. T 2WI呈明显高信号;B、C,增强后冠、矢状位扫描。
3. 腹膜后副神经节瘤的鉴别诊断
腹膜后副神经节瘤主要应与神经鞘瘤、节神经细胞瘤病、胰腺实性假乳头状瘤、腹膜后肉瘤、巨淋巴结增生症等鉴别。神经鞘瘤坏死囊变率也比较高,周围出现钙化,好发于脊柱旁肾脏内侧,多呈哑铃状结构等的特征性变化。节神经细胞瘤瘤体密度低、边缘清楚、常呈不强化或者低度强化,以副神经节瘤复合体的形式存在的节神经细胞瘤较少;也能够与肺软骨瘤、胃肠间质瘤(GIST)组成Carney三联征;或是具有家族遗传性,多中心病灶的副神经节瘤与多灶性 GIST形成Carney-Stratakis综合征,诊断鉴别较难[9],多依赖病理组织学的诊断。巨淋巴结增生在肾门附近多,边界清晰,增强扫描表现出均匀强化明显,囊变情况不多,MR T2WI上信号低于副神经节瘤[10]。腹膜后脂肪肉瘤具有高发生率的特点,通常,60~70 岁的年龄多发 ,恶性程度高,生长迅速,发现时多较大,周边浸润和转移发生早,密度及信号混杂,分化良好的瘤体内常夹杂脂肪灶及条索状纤维组织,其内可见特征性分支状钙化,延迟期与增强后静脉期强化程度降低[11]。胰腺实性假乳头状瘤也表现出囊实性,可见特征性的浮云征,在肿瘤的周边部分,均出现斑点状或细条状钙化[12],肿瘤与胰腺之间密切的关系,易与副神经节瘤鉴别。腹膜后副神经节瘤尽管多表现为良性生长过程,然而,破裂后可以发生急腹症症状,易误断成其他疾病[13]。
本组19例腹膜后副神经节瘤术前影像学诊断准确者仅8例(42.1%),其中3例有高血压及儿茶酚胺升高,对于影像学表现与临床表现均不典型的肿瘤术前影像准确诊断更困难,可能与较少行CT和MRI综合检查有关,尤其是MRI增强扫描,本组仅6例(31.5%)共同行CT和MRI检查,因此结合全面影像检查表现,对提高腹膜后副神经节瘤的诊断和鉴别诊断准确率具有较大的帮助。
参 考 文 献
[1]石士奎. 原发性腹膜后副神经节瘤的CT诊断与鉴别诊断. 国际医学放射学杂志, 2010. 33: 249-252.
[2]Garnier S, Reguerre Y, Orbach D, et al. Pediatric pheochromocytoma and paraganglioma: an update. Bull Cancer, 2014. 101: 966-975.
[3]Jansen JC, van den Berg R, Kuiper A, et al. Estimation of growth rate in patients with head and neck paragangliomas influences the treatment proposal. Cancer, 2000,88:2811-2816.
[4]Parenti G, Zampetti B, Rapizzi E, et al. Updated and new perspectives on diagnosis, prognosis, and therapy of malignant pheochromocytoma/paraganglioma. J Oncol, 2012,105:772-775.
[5]van der Harst E, de Herder WW, Bruining HA, et al. [(123)I]metaiodobenzylguanidine and [(111)In]octreotide uptake in begnign and malignant pheochromocytomas. J Clin Endocrinol Metab,2001,86: 685-693.
[6]Borhani AA, Hosseinzadeh K. Quantitative Versus Qualitative Methods in Evaluation of T2 Signal Intensity to Improve Accuracy in Diagnosis of Pheochromocytoma. AJR,2015,205: 302-310.
[7]吴 麟, 龚洪翰, 周福庆, 等. 异位嗜铬细胞瘤CT、MRI表现与病理对照. 临床放射学杂志,2014,8 : 1223-1227
[8]王 华, 陶 健, 王伯胤. CT对诊断异位嗜铬细胞瘤的价值.实用肿瘤杂志, 2010,2: 217-220.
[9]Hirasaki S, Kanzaki H, Okuda M, et al. Composite paragangliomaganglioneuroma in the retroperitoneum. World J Surg Oncol,2009,7:81.
[10]张丽娜, 刘爱连, 时 畅, 张秋萍. MRI诊断局限型巨大淋巴结增生症. 中国医学影像技术, 2013,6: 981-984.
[11]Nishino M, Hayakawa K, Minami M, et al. Primary retroperitoneal neoplasms: CT and MR imaging findings with anatomic and pathologic diagnostic clues. Radiographics, 2003,23:45-57.
[12]金国锋, 陈克敏, 张宝元. 胰腺实性-假乳头状瘤的多层螺旋CT诊断. 中国医学计算机成像杂志,2012,18: 133-138.
[13]Yau KK, Siu WT, Li MK. Unusual cause of acute abdomen - ruptured retroperitoneal paraganglioma. Asian J Surg, 2008,31:32-35.
中国医学计算机成像杂志,2016,22:232-235
Chin Comput Med Imag,2016,22:232-235
1 Department of Radiology, People's Hospital of Qinghai Province
2 Department of Radiology, the First Affliated Hospital of Suzhou University
Address: NO.188Shixin St.,Suzhou 215006,P.R.C.
Address Correspondence to SHEN Hai-lin (E-mail: hailinshen158@126. com)
中图分类号:R445.2,R445.3
文献标志码:A
文章编号:1006-5741(2016)-03-0232-05
收稿时间:(2015.11.21;修回时间:2015.12.14)
作者单位:1青海省人民医院影像科2苏州大学附属第一医院影像科
通信地址:江苏省苏州市十梓街188号,苏州市 215006
通信作者:沈海林(电子邮箱:hailinshen158@126.com)
Imaging Diagnosis of Primary Retroperitoneal Paraganglioma
LEI Zhi-yi1,2,SHEN Hai-lin2*,YU Le-lin2,ZHENG Xuan2,WANG Yue-yao2
【Abstract】Purpose: To improve the recognition and diagnosis of retroperitoneal paraganglioma by analyzing its CT and MRI appearance. Methods: Nineteen cases of retroperitoneal paraganglioma confrmed by pathology results were collected. Their clinical information, imaging fndings and pathological features were retrospectively analyzed. Results: The retroperitoneal paragangliomas were characterized as retroperitoneal oval soft tissue masses, the maximum diameter ranged 4-23cm, 5 cases were with maximum diameter >8cm. There were 13 cystic cases and 6 solid cystic cases. CT examination was undergone in 12 cases, MRI examination was undergone in 4 cases, and both CT and MRI examinations were undergone in 3 cases. In 15 cases, the mean CT value of the solid components was 42.3 HU on plain scan, and was 52.1HU in arterial phase, 20.3HU in venous phase, while 11.3HU in delayed phase. CTA examination was undergone in 4 cases, and massive blood vessels in tumor or its surround areas were shown. The solid part of the tumors was with iso-intensity signal on T1WI, hyper-intensity signal on T2WI, and hyper-intensity signal on DWI in 7 cases who undergone MRI examination. Five cases were with abdominal metastasis, and 2 cases with liver metastases in the post-operative follow-up period. They were all diagnosed as malignant retroperitoneal paraganglioma. When taken the tumor samples of 18 cases for immunohistochemistry examination, 13 cases, 12 cases, 10 cases, 4 cases, 6 cases were positive in CgA, Syn, NSE, CD56, Ki67, respectively. Conclusion: There is certain specifcity in imaging and clinical fndings of retroperinoneal paraganglioma..
【Key words】Retroperinoneal paraganglioma; CT; MRI

