腹腔镜胆总管探查鼻胆管引流与T管引流的疗效比较*
李华林,陈安平,胡铤,高原(.遵义医学院研究生院,贵州遵义563003;.四川省成都市第二人民医院肝胆胰外科,四川成都60000)
腹腔镜胆总管探查鼻胆管引流与T管引流的疗效比较*
李华林1,陈安平2,胡铤1,高原1
(1.遵义医学院研究生院,贵州遵义563003;2.四川省成都市第二人民医院肝胆胰外科,四川成都610000)
摘要:目的 比较分析腹腔镜胆总管探查取石术后鼻胆管引流与T管引流治疗胆囊结石合并胆总管结石(CBDS)的临床疗效。探讨腹腔镜胆总管探查、一期缝合并经腹置鼻胆管引流术的临床经验。方法 回顾性分析成都市第二人民医院肝胆胰外科2014年5月-2015年5月55例胆囊结石合并CBDS患者分别行腹腔镜下胆囊切除术+胆总管探查+一期缝合术+经腹置鼻胆管引流30例(鼻胆管组)及腹腔镜下胆囊切除术+胆总管探查+T管引流25例(T管组)的临床资料,对比分析两组患者的临床治疗情况。结果 两组手术时间、术后住院时间、胃肠功能恢复时间和胆道引流管留置时间差异有统计学意义(P<0.05),鼻胆管组更具优势;术中出血量,术后第1天胆汁引流量差异无统计学意义(P>0.05);术后第2和3天胆汁引流量差异有统计学意义(P<0.05),T管组优势更明显。T管组术后并发症共11例(44.0%),鼻胆管组共10例(33.3%),差异无统计学意义(P>0.05),但术后水、电解质紊乱致厌食、恶心等消化道症状几乎均由T管引流造成,两组差异有统计学意义(P<0.05)。结论 腹腔镜胆总管探查取石术后鼻胆管引流扩大了胆总管一期缝合的适应证,避免了T管引流的一系列弊端,并未增加胆漏、结石残留及胆道狭窄等并发症发生率,体现了微创外科技术的优越性,适应证范围内治疗胆囊结石合并CBDS安全、有效。
关键词:腹腔镜胆道探查术;胆总管结石;鼻胆管引流;T管引流
胆总管结石(common bile duct stone,CBDS)在我国发病率较高,占全国胆结石患者的5%~29%,平均18%[1]。传统手术方法为开腹胆囊切除术+胆总管探查取石术+T管引流术。近年来,国内李波等[2]尝试腹腔镜下胆总管探查取石术后一期缝合胆总管治疗胆囊结石合并CBDS,有较大宗成功病例的报道。现将2014年5月-2015年5月本院为55例胆囊结石合并CBDS患者行腹腔镜胆囊切除术+胆总管探查取石术+一期缝合+经腹置鼻胆管引流(30例)和腹腔镜胆囊切除术+胆总管探查取石术+T管引流(25例)作一对比研究,进一步探讨腹腔镜胆总管探查、鼻胆管引流的可行性。现报道如下:
1 资料与方法
1.1 一般资料
本研究共55例,男22例,女33例。年龄12~87岁,平均52岁,其中鼻胆管组30例,T管组25例。术前影像诊断主要依据B超、磁共振成像(magnetic resonance imaging,MRI)和磁共振胰胆管成像(magnetic resonance cholangio pancreatography,MRCP)等。两组患者性别、年龄、胆总管直径、最大结石直径、结石数目和术前肝功能差异无统计学意义(P>0.05),有可比性。见表1。
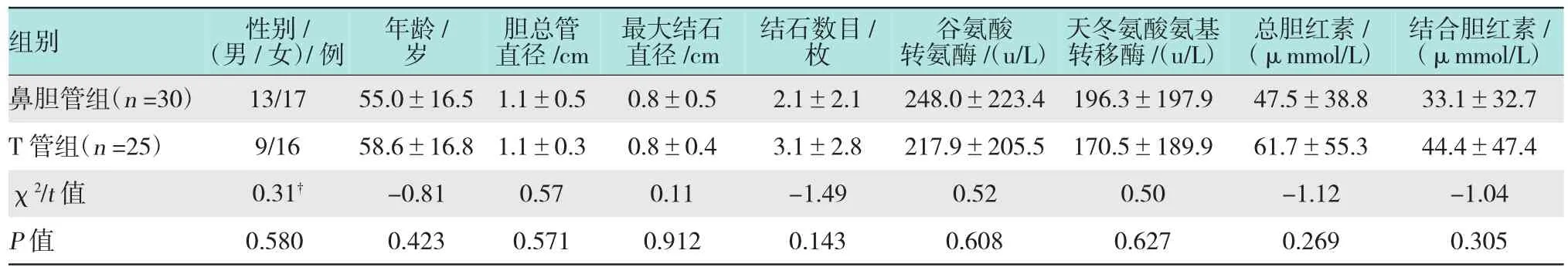
表1 鼻胆管组与T管组一般资料的比较
1.2 手术主要器械及材料
电视腹腔镜系统(Storz德国),胆道镜及光源(Olympus,日本),十二指肠镜(Olympus公司,日本),液电碎石仪(Acmi美国),腹腔镜下手术器械,腹腔镜下冲吸装置,针式刀,弓式刀,取石网(Olympus公司,日本),各种型号的腹腔引流管,各种型号T管,Boston鼻胆管,4-0或者5-0可吸收带针缝合线等。
1.3 手术方法
患者仰卧位,头高足低15~20°,手术台向左侧倾斜15°,腹内压保持在12~14 mmHg,标准四孔法完成腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)手术后,解剖肝十二指肠韧带,根据解剖标志辨认胆总管或用一次性输液器头皮针穿刺胆总管抽出胆汁以确认,纵行剪开胆总管前壁0.5~1.0 cm(以能取出最大结石的横径或能进入胆管镜的先端为度),经胆总管前壁切口入路直接钳取已挤达或冲吸至胆总管切口周围的结石,或经剑突下10 mm Trocar插入胆道镜,用取石网取净结石。若结石直径较大或者结石嵌顿则行液电碎石术后再取石[3]。胆道镜反复检查,明确结石已取尽,胆总管下端通畅。鼻胆管组30例:在十二指肠镜辅助下经腹腔顺行法留置鼻胆管引流后一期缝合胆总管前壁切口,用4-0或5-0可吸收缝线全层连续锁边缝合,针距及边距均为1.5 mm。T管组25例:取10-20号T管,剪去约1/2或1/3横臂横径,使横臂横径细而软且长度适中。将T管横臂放置于胆总管内,胆总管切口两侧用4-0可吸收缝线间断缝合数针。0.9%生理盐水反复冲洗腹腔,吸尽残余胆汁,再用清洁干净纱布拭擦胆总管缝合切口处,若有胆汁渗出,可加缝数针。术后于Winslow孔附近常规放置1根腹腔引流管及1根16F的脑室引流管。
1.4 观察指标
比较两组手术时间、术中出血量、术后住院时间、胃肠功能恢复时间、胆道引流管留置时间、术后第1、2和3天胆汁引流量以及术后相关并发症发生率。
1.5 统计学方法
采用SPSS 19.0软件进行统计分析,组间计量资料用均数±标准差(±s)表示,采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组各观察指标比较
两组患者均顺利完成手术,围手术期无死亡病例。两组术中出血量差异无统计学意义(P>0.05);手术时间、术后住院时间、胃肠功能恢复时间和胆道引流管留置时间差异有统计学意义(P<0.05),鼻胆管组手术时间(100.7±8.0)min,术后住院时间(7.1±1.3)h,胃肠功能恢复时间(32.4±4.8)h,鼻胆管留置时间(4.1±1.0)d,较T管组更具优势。术后第1天胆汁引流量两组差异无统计学意义(P>0.05),术后第2和3天胆汁引流量差异有统计学意义(P<0.05),T管引流较鼻胆管引流更具有优势。见表2。
2.2 两组术后并发症比较
两组病例总并发症发生率差异无统计学意义(P>0.05);两组在胆汁引流失败、胆道引流管早期滑脱、胆漏、胆道出血和胰腺炎等具体并发症发生率差异无统计学意义(P>0.05),而电解质紊乱致厌食恶心等消化系统并发症发生率差异有统计学意义(P<0.05),鼻胆管组发生率较T管组低,见表3。以上并发症均经保守治疗治愈出院,未再次手术。术后3~12个月经MRCP或T管造影复查41例(复查率74.5%),均未发现胆管残留结石,未报告胆管切口区狭窄影像。
表2 鼻胆管组与T 管组住院情况比较(± s)
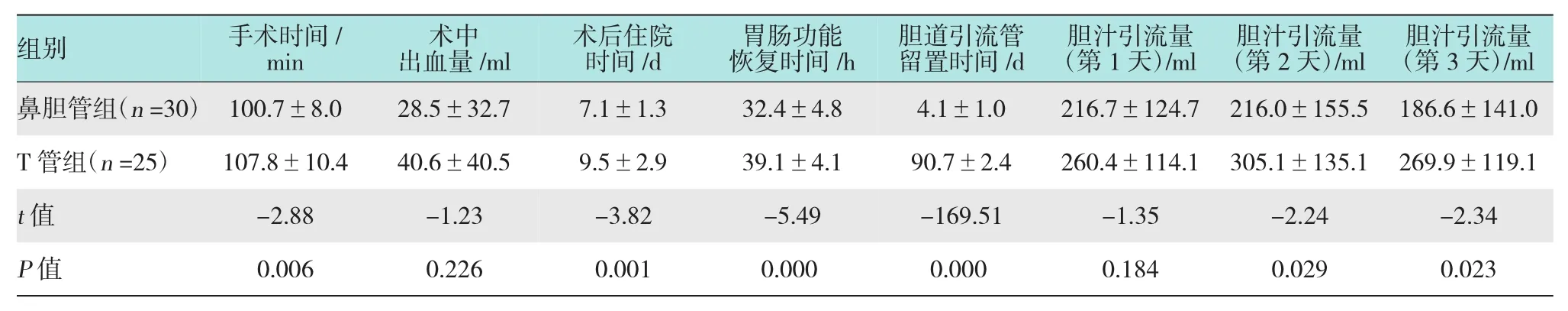
表2 鼻胆管组与T 管组住院情况比较(± s)
组别 手术时间/ min 术中出血量/ml 术后住院时间/d 胃肠功能恢复时间/h 胆道引流管留置时间/d 胆汁引流量(第1天)/ml 胆汁引流量(第2天)/ml 胆汁引流量(第3天)/ml鼻胆管组(n=30) 100.7±8.0 28.5±32.7 7.1±1.3 32.4±4.8 4.1±1.0 216.7±124.7 216.0±155.5 186.6±141.0 T管组(n=25) 107.8±10.4 40.6±40.5 9.5±2.9 39.1±4.1 90.7±2.4 260.4±114.1 305.1±135.1 269.9±119.1 t值 -2.88 -1.23 -3.82 -5.49 -169.51 -1.35 -2.24 -2.34 P值 0.006 0.226 0.001 0.000 0.000 0.184 0.029 0.023
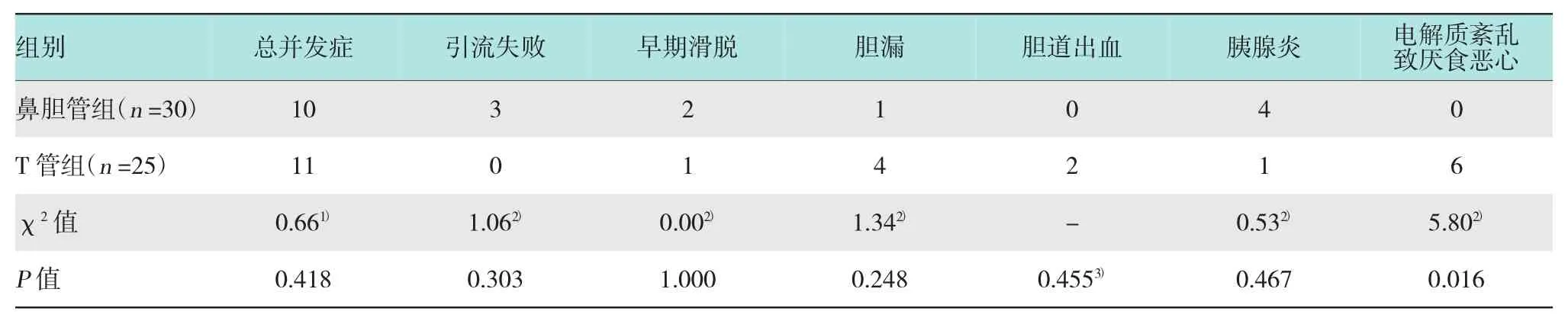
表3 鼻胆管组与T管组术后并发症比较 例
3 讨论
自1890年瑞士学者LUDWIG COURVOSSIOR首创并用胆道探查T管引流术治疗CBDS以来[4],该手术方式就成为了治疗CBDS的标准术式。传统观念认为T管引流具有引流胆汁、减轻胆道压力、术后胆道支撑、术后胆道造影及处理残石等作用。但通过对T管引流术的深入研究,临床中逐渐发现T管置留可引起一系列严重并发症:①胆汁长期大量丢失致水电解质紊乱[5],从而导致厌食、恶心和呕吐等消化道症状[6];②T管早期滑脱或拔除后,胆汁流入腹腔,造成胆汁性腹膜炎;③T管长期刺激胆管致胆管壁增生、肥厚[7],胆管腔内黏膜溃疡,后期瘢痕性狭窄等[8],文献报道,动物实验术后第5天,胆总管黏膜开始出现糜烂、溃疡[9];④拔管时易导致胆管损伤和出血[10];⑤腹腔镜手术后T管留置时间长,长期带管增加了身体痛苦和精神负担[11]。腹腔镜手术对腹腔损伤小,T管窦道不易形成,加上腹腔镜操作本身的局限性,留置T管引流可能较开腹手术并发症发生率更高、更严重,使腹腔镜手术的微创优势大打折扣[12]。
本研究比较分析了腹腔镜胆总管探查取石术后鼻胆管引流与T管引流治疗胆囊结石合并CBDS的临床资料。结果显示两组术中出血量差异无统计学意义,鼻胆管组手术时间、住院时间、胃肠功能恢复时间和胆道引流管留置时间均比T管组短。术后第1天胆汁引流量两组差异无统计学意义,而术后第2 和3天T管胆汁引流量明显比鼻胆管多。显示T管引流效果更佳,可能与T管管径较大,鼻胆管管径细,侧孔较小,容易赌塞有关。
本研究中,T管组术后并发症共11例(44.0%),鼻胆管组共10例(33.3%),两组差异无统计学意义(P>0.05)。其中T管早期滑脱1例(4.0%),鼻胆管2例(6.7%)。T管滑脱多由于腹腔镜下放置T管难度大,致T管放置不当、扭曲,T管固定不牢所致;鼻胆管早期滑脱多系鼻胆管在胆总管腔内留置段较短、在胃肠腔内拉得太直,随着胃肠道的蠕动而掉入肠道。术后鼻胆管引流失败(无胆汁流出)3例(10.0%),可能与鼻胆管堵塞、鼻胆管头侧段插入过深导致头端打折闭管以及鼻胆管早期滑脱有关。术后鼻胆管组发生胆漏1例(3.3%),可能与腹腔镜下胆总管切口缝合技术有关[13];T管组发生胆漏4例(16.0%),可能与腹腔镜手术后腹腔粘连少,T管窦道不易形成有关;也有可能是拔出T管时损伤胆总管所致,T管组术后2例(8.0%)发生胆道出血也可能与此有关。鼻胆管组术后发生胰腺炎4例(13.3%),多由于放置鼻胆管时行十二指肠镜下乳头切开、鼻胆管长时间压迫乳头所致。T管组术后由于长期大量胆汁丢失,致水、电解质紊乱,进而引起厌食和恶心等消化道症状共6例(24.0%),两组差异有统计学意义(P<0.05)。以上结果表明,腹腔镜胆总管探查鼻胆管引流并不增加术后因胆汁引流不畅、胆道高压致胆漏并发症的发生,与文献报道结果相似[14];也不增加无T管支撑致胆管狭窄的发生,相反,鼻胆管引流大大减少了水、电解质紊乱等并发症的发生。
此外,术中应用胆道镜直视下探查胆道,可最大限度地减少结石残留的发生,两组患者术后3~12个月经MRCP或T管造影复查41例(复查率74.5%),均未发现胆管残留结石。可见术后需要经T管窦道处理残石的几率很小。对于一期缝合鼻胆管引流者,即使术后发现结石残留,绝大多数可行内镜逆行胰胆管造影术(endoscopic retrograde cholangio pancreatography,ERCP)/十二指肠乳头处切开(endoscopic sphincterotomy,EST)处理,无需再次外科手术。
腹腔镜胆总管探查鼻胆管鼻胆管引流术的适应证:①胆总管炎症明显且需胆道引流减压减黄者;②结石取净后合并有乳头开口不够通畅或有不同程度的狭窄者;③乳头切开不满意或切开后仍有乳头水肿及狭窄者;④薄壁胆总管探查后施行一期缝合术者。对于术前合并急性梗阻性化脓性胆管炎、急性胆源性胰腺炎、肝内胆管结石、术中CBDS不能取净者,留置T管引流可能更有优势。对于细经胆总管(内径<0.8 cm)结石,选择腹腔镜经胆囊管胆总管探查术[15](laparoscopic transcystic common bile duct exploration,LTCBDE)或者ERCP/EST联合LC比较合理。本次研究入选病例已排除具有上述情况的患者。
综上所述,与胆总管探查T管引流相比较,鼻胆管引流保留了胆总管解剖完整和正常的生理功能,保证了胆汁正常的生理流动方向,避免了胆汁长期大量丢失,在一定程度上可预防水电解质及酸碱平衡紊乱;鼻胆管经人体自然生理腔道途径引流,且留置时间短(4~7 d),避免了T管的腹壁戳孔且长期带管(3个月);鼻胆管引流较T管引流具有愈合快、住院时间短、患者心理恐惧及身体痛苦少等优点[16]。但是在胆道探查术中其并不能完全代替T管引流术。因此,需要根据具体情况选择。
参考文献:
[1]黄志强.胆道外科学[M].济南:山东科学技术出版社, 1999: 332-333.
[2]李波,陈安平,索运生,等.腹腔镜胆总管探查及时缝合术983例[J].中华腔镜外科杂志:电子版, 2010, 3(5): 411-415.
[3]TOPAL B, AERTS R, PENNINCKX F. Laparoscopic commonbile duct stone clearance with flexible choledochoscopy[J]. Surg Endosc, 2007, 21(12): 2317-2321.
[4]BAKER R J, FISCHER J E.临床外科学(Master of surgery)[M].天津:天津科技翻译出版公司, 2002: 6.
[5]张鸿涛,崔云峰,苗彬,等.胆总管探查一期缝合的临床研究[J].中国普通外科杂志, 2011, 20(2): 183-186.
[6]AHMED I, PRADHAM C, BECKINGHAM I J, et al. Is a T tube necessary after common bile duct exploation[J]. World J Sury, 2008, 32(7): 1485-1488.
[7]ZHAO L D, WANG B P, SHU G, et al. Arangdomized comparison of primary closure and T-tube drainage of the common bile duct after laparoscopic choledochotomy[J]. Sury Endosc, 2008, 22 (7): 1595-1600.
[8]纪柏,王广义,刘亚辉,等.腹腔镜胆总管探查胆道一期缝合与T管引流疗效比较[J].临床肝胆病杂志, 2011, 27(3): 298-299.
[9]李茂竹,解郭琦,张式暖,等.胆总管探查后胆总管一期缝合术的实验研究与临床应用[J].中国医学科学院学报,1996,18(1):15-18.
[10]张礼才,赵士冲.胆总管探查术后选择性一期缝合106例临床研究[J].肝胆胰外科杂志, 2012, 24(2): 150-151.
[11]晁志涛,曹月敏,刘常利,等.胆总管置管内引流一期缝合治疗胆总管结石16例报告[J].中国微创外科杂志, 2007, 7(1): 48-49.
[12]MARTIN I J, BAILEY I S, RHODES M, et al. Towards T-tube free laparoscopic bile duct exploration, a methodologic evolution during 300 consecutive procedures[J]. Ann Surg, 1998, 228(1): 29-34.
[13]陈安平,赵聪,索运生,等.腹腔镜胆总管探查即时缝合术后胆漏的原因及对策[J].肝胆胰外科杂志, 2008, 20(5): 322-324.
[14]索运生,张明哲,尹思能,等.腹腔镜胆总管探查、一期缝合和T管引流术后胆道压力变化比较[J].中国微创外科杂志, 2006, 6 (1): 21-23.
[15]李华林,陈安平,胡铤,等.经胆囊管入路同期三镜治疗细径胆总管结石的临床应用[J].肝胆胰外科杂志, 2015, 27(5): 358-360.
[16]廖南生,林峰,幸栋佚,等.鼻胆管引流在腹腔镜胆总管切开一期缝合中的临床应用[J].中国内镜杂志, 2016, 22(1): 28-31.
(曾文军 编辑)
Comparison of efficacy of nasobiliary drainage and T tube drainage after laparoscopic common bile duct exploration*
Hua-lin Li1, An-ping Chen2, Ting Hu1, Yuan Gao1
(1.Graduate School of Zunyi Medical University, Zunyi, Guizhou 563003, China; 2.Department of Hepatobiliary and Pancreatic Surgery, the Second People's Hospital, Chengdu, Sichuan 610000, China)
Abstract:Objective To analyze the clinical efficacy of laparoscopic common bile duct exploration with nasobiliary drainage and T tube drainage which the gallstone with common bile duct stones was treated. To explore the clinical experience of laparoscopic common bile duct exploration, primary suture and nasobiliary drainage. Methods 55 cases of gallbladder stones combined with common bile duct stones were divided into two groups from May 2014 to May 2015. 30 cases in nasobiliary drainage group were treated with laparoscopic cholecystectomy + common bile duct exploration + primary suture + nasobiliary drainage, 25 cases in T tube drainage group were treated by laparoscopic cholecystectomy + common bile duct exploration + T tube drainage. Then analyze the clinical efficacy comparatively. Results There was significant difference in operation time, hospitalization time, recovery time of gastrointestinal function, and time of recovery of gastrointestinal function, and the time difference between the two groups (P<0.05), the nasalbile duct group has a better advantage. There was no significant difference in the volume ofblood loss during the operation, the first day after operation, the bile flow volume was not statistically significant(P>0.05), there were significant differences in bile drainage volume between second and three days after operation(P<0.05), T tube group advantage is more obvious. There were 11 cases(44.0%)in T tube group, 10 cases(33.3%)in nasal bile duct group, the difference was not statistically significant(P>0.05). But the Water and electrolyte disorders caused by anorexia, nausea and other gastrointestinal symptoms are almost caused by T tube drainage, the difference between the two groups was statistically significant(P<0.05). Conclusion Laparoscopic common bile duct exploration and postoperative drainage of the bile duct to expand the indication of primary suture of the common bile duc, to avoid a series of drawbacks of T tube drainage, and it was not increase the incidence of complications such as bile leakage, stone and biliary stricture. The advantages of minimally invasive surgical techniques were embodied, it was safe and effective in the treatment of common bile duct stones.
Keywords:laparoscopic bile duct exploration; common bile duct stones; nasobiliary drainage; T tube drainage
中图分类号:R657.4
文献标识码:A
DOI:10.3969/j.issn.1007-1989.2016.05.003
文章编号:1007-1989(2016)05-0012-05
收稿日期:2015-12-22
*基金项目:2014年成都市卫生局一般科研项目(No:2014085)
[通信作者]陈安平,E-mail:chenanping1954@163.com

