内外侧联合入路治疗创伤性肘关节僵硬
李连欣 陶扶林 周东生 郝振海 王永会 徐鹏
·论著·
内外侧联合入路治疗创伤性肘关节僵硬
李连欣 陶扶林 周东生 郝振海 王永会 徐鹏
目的 探讨内外侧联合入路肘部松解治疗创伤性肘关节僵硬的手术技巧及临床效果。方法 回顾性分析自2009年1月至2014年1月山东省立医院采用内外侧联合入路肘部松解治疗的创伤性肘关节僵硬患者42例,其中男23例、女19例,年龄20~63岁,平均为36.5岁。原始损伤:肱骨髁上骨折5例,肱骨内侧髁骨折3例,肱骨外侧髁骨折4例,髁间骨折6例,尺骨鹰嘴骨折6例,冠状突骨折2例,桡骨小头骨折10例,单纯肘关节脱位4例,不伴有骨折或脱位的软组织损伤2例。手术方法:采用静脉全身麻醉或臂丛麻醉,肘关节内外侧联合切口,彻底松解,25例加用肘关节铰链支架,术后口服消炎痛25 mg,1天3次,持续6周,第2天即开始功能锻炼,8~12周去除外固定架。结果 40例患者获得随访,随访时间12~36个月,平均16个月。肘关节屈伸活动度从术前平均36°提高到术后最近复查的105°,肘部功能根据Mayo评分由术前平均50分增加到87分,患者手术前后的关节功能相比,差异有统计学意义(P<0.05)。结论 内外侧联合入路可以彻底切除影响肘关节活动的骨赘、瘢痕、关节囊以及部分韧带,松解关节,加用肘关节铰链支架可以稳定肘关节,增加肘关节间隙,有助于早期活动及功能锻炼,从而获得良好临床效果。
肘关节僵硬;创伤;联合入路;铰链外固定架
肘关节僵硬严重影响患者日常活动,创伤是引起肘关节僵硬的主要原因。此类疾病的治疗目的是获得无痛、功能良好且稳定的肘关节。选择治疗方案时,应从患者病程长短、严重程度、关节僵硬特点以及潜在的病理变化等方面综合分析。保守治疗在疾病早期时具有一定效果,但对僵硬时间较长、程度较重者效果不佳。随着对肘关节生物力学的深入研究,手术方式、手术器械的改进以及术后规范的康复训练,对于保守治疗无效的肘关节僵硬,手术松解已经成为较好选择。由于肘关节僵硬原因复杂,手术松解方法多变,对于如何选择手术入路,如何提高手术效果值得进一步探讨[1-2]。采用内外侧联合手术入路对创伤性肘关节僵硬进行手术松解,对于松解后肘关节不稳患者加用链式外固定架固定,术后进行适当的功能锻炼,收到满意疗效,现报道如下。
资 料 与 方 法
一、一般资料
自2009年1月至2014年1月本院经内外侧联合手术入路手术治疗创伤后肘关节僵硬患者42例,其中男23例、女19例,年龄20~63岁,平均为36.5岁。原始损伤:肱骨髁上骨折5例,肱骨内侧髁骨折3例,肱骨外侧髁骨折4例,髁间骨折6例,尺骨鹰嘴骨折6例,冠状突骨折2例,桡骨小头骨折10例,单纯肘关节脱位4例,不伴有骨折或脱位的软组织损伤2例。所有骨折均已经临床愈合,且经过功能锻炼和物理治疗等其他保守治疗效果不佳。肘关节有不同程度的疼痛,严重影响日常生活。创伤至手术松解的时间间隔平均16个月(6~37个月)。
二、手术方法
术前常规拍肘关节正侧位片,并行肘关节CT检查,明确关节间隙的变化、异位骨化的大小和位置、有无游离骨块以及骨折愈合情况等。排除其他因素引起的肘关节僵硬。
本组均采用内外侧联合入路。外侧入路:切口沿外侧肱骨外髁向上约4~5cm,向下延伸3~4cm,将肱三头肌剥向后侧,分开肱骨干与肱三头肌粘连,清除鹰嘴窝内的瘢痕组织和鹰嘴尖骨赘,然后将肱桡肌及桡侧腕伸肌起点从肱骨外上髁上剥离,将肱桡肌连同桡神经牵向内侧,显露前方关节囊,保护外侧副韧带尺束,向内侧切开关节囊并切除外侧部分。清理桡骨小头及冠状突窝,切除尺骨冠状突上的骨赘。渐进外力使肘关节逐渐恢复至最大伸屈度,如果效果不佳,不必强行屈伸,加用内侧入路。内侧入路:将肱肌、旋前圆肌前半部向上掀起。肱三头肌内侧部分从肱骨后方掀开。尺神经分离并保护,内侧副韧带的前束予以保留以避免出现外翻不稳定,将内侧副韧带其余部分连同部分关节囊切除。骨膜下剥离屈肌及旋前圆肌,切除冠状突内侧骨赘及挛缩的前方关节囊,改善肘关节的屈曲度。然后剥离肱骨肱三头肌附着,显露肘关节后面及尺骨鹰嘴窝,清除异化骨化组织,切除瘢痕组织、后侧关节囊及尺骨鹰嘴骨赘,改善肘关节的伸展度。通过内外侧联合入路,肱尺关节及肱桡关节前后均可获得良好显露及松解,同时还可以将尺神经前置。松解完毕,放置引流管,逐层缝合。
如果术中发现肘关节间隙较窄,或手术松解之后影响肘关节稳定性,应当予以一期适当修复韧带,并附加铰链外固定支架,本组加用铰链支架25例。于前臂中立位将外固定支架放置于肱骨外侧及尺骨背侧。术中通过C型臂X线机透视确定肘关节旋转中心,将外固定架定位导针垂直穿入旋转中心作为旋转轴,进针点应在旋转中心略近端,这样可适应随着僵直肘关节的撑开,旋转中心的上移。外固定架安至旋转轴,肱骨及尺骨侧各打入2枚支架螺钉,通常先打远端再打近端,螺钉与旋转轴尽量在同一平面且相互平行。旋紧各固定夹后屈伸肘关节检查活动良好,去除旋转轴定位导针。
三、术后处理
术后第2天要求患者主动活动肘关节,每天1~2次肘关节屈伸,活动范围为术中获得的最大屈伸范围,根据患者承受能力逐渐增加锻炼次数。未加用外固定架患者可在CPM辅助下进行锻炼,每日早晚2次,每次持续0.5~1h,并逐渐增加锻炼时间。行铰链支架固定患者可在白天将肘关节交替固定于最大屈伸位置,间隔2h,晚间休息时置于功能位,8~12周去除外固定架,注意防止外固定架钉眼的感染。术后服用消炎痛25mg,3次/d,持续4~6周。
四、评价标准
测量患者术前术后肘关节屈伸及前臂旋转度,评估患者肘关节功能。采用Mayo肘关节功能评分标准(表1)[3],针对患者肘关节疼痛、活动范围、稳定性、日常生活能力四个方面评分。满分为100分,其中优≥90分,良75~89分,可60~74分,差<60分。
五、统计学分析
结 果
40例患者获得随访,随访时间12~36个月,平均16个月。肘关节功能手术前后对比见表2。肘关节屈伸活动度从术前平均(36.21±5.32)°提高到术后复查的(105.83±11.52)°,差异有统计学意义(P<0.05)。前臂旋转活动度从术前平均(95.67±13.73)°提高到(135.40±15.84)°。肘关节功能根据Mayo评分由术前平均(49.46±8.62)分增加到(87.29±12.94)分,差异有统计学意义(P<0.05)。术前肘关节功能Mayo评分:优0例,良4例,中15例,差21例;术后肘关节功能Mayo评分:优12例,良19例,中9例,差0例。随访无肘关节不稳定情况出现。2例患者术后出现短暂的尺神经麻痹,术后2周症状消失。1例出现桡神经麻痹,给予神经营养药物,康复锻炼5个月后症状消失。
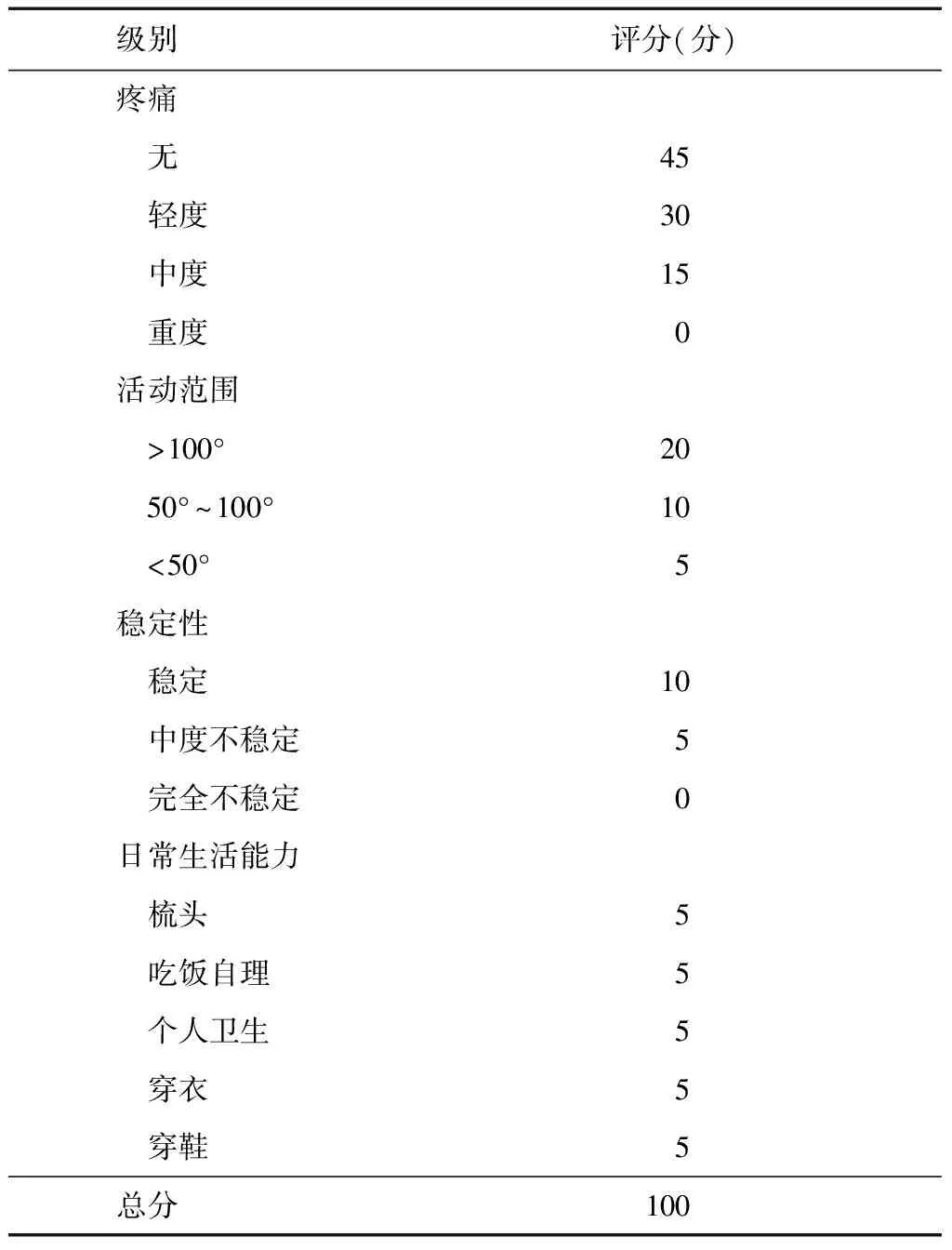
表1 Mayo肘关节功能指数评分标准

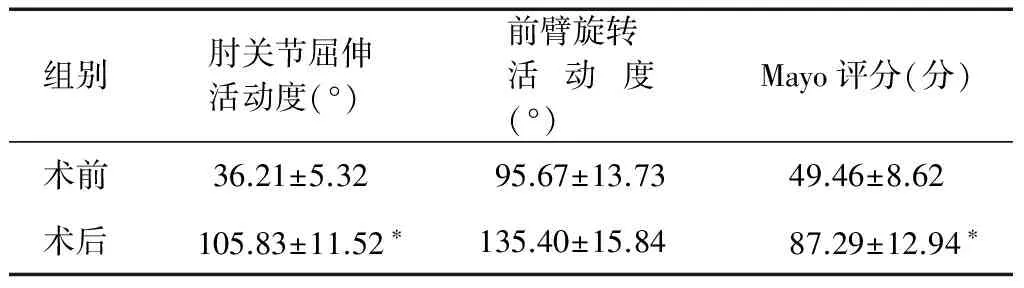
组别肘关节屈伸活动度(°)前臂旋转活动度(°)Mayo评分(分)术前36.21±5.3295.67±13.7349.46±8.62术后105.83±11.52∗135.40±15.8487.29±12.94∗
注:*与术前比较P<0.05
讨 论
一、肘关节僵硬及手术松解的解剖基础
熟悉肘关节解剖是理解肘关节僵硬病理变化,制定松解计划,完善手术操作的基础。肘关节是由肱尺关节、肱桡关节和上尺桡关节组成的复杂结构。肱尺关节为屈戊关节,行屈伸活动。肱桡关节和上尺桡关节为车轴关节,可行旋前、旋后运动。肘关节僵硬往往以累及肱尺关节为主,表现屈伸活动丢失,也可同时累及上尺桡关节,表现旋前、旋后活动障碍。肱骨远端由内侧的滑车和外侧的肱骨小头组成。肱骨远端向前30°成角,内旋5~7°,外翻6~8°。肱骨滑车前关节面弧度约300°,覆盖有关节软骨并与尺骨鹰嘴半月形切迹相关节。半月形切迹有190°关节弧,因此在进行鹰嘴骨折切复内固定时一定要修复关节弧,避免发生关节不连续和活动丢失[4]。肱骨小头前方覆盖较厚的透明软骨,与桡骨头相关节。因此在肱骨远端外侧后部进行内固定,远端螺钉应朝向近端或使用无头螺钉,以避免损伤关节面,影像关节活动。桡骨头的2/3覆盖透明软骨,允许进行100°以上的旋前/后活动,因此桡骨头骨折螺钉位置应避免损伤软骨区[5]。肘关节前关节囊范围从冠突窝到冠突远端和环状韧带。后关节囊从鹰嘴窝近端到半月切迹和环状韧带的内、外侧远端。前后关节囊瘢痕形成,是引起创伤性肘关节僵硬的主要原因。侧副韧带对维持肘关节稳定性很重要,内侧副韧带包括三个束:前束、后束和横束。后束起自内侧髁,插入到半月切迹的内侧部分,后束的增厚粘连是肘关节创伤后僵硬的重要因素,松解时应予以切除。前束在维持外翻稳定时最重要。其纤维起自内侧髁的前内侧部分,并止到冠突的内侧高耸结节部分,松解时应尽量予以保留。肘关节外侧部分韧带包括:桡副韧带,环状韧带,方形韧带,尺副韧带。外侧尺副韧带是肘关节外侧稳定性的重要结构,与桡副韧带均起自肱骨外侧髁,止于尺骨旋后肌嵴,该韧带损伤会导致肘关节后外侧旋转不稳定,松解时应尽量保留[6]。
二、肘关节僵硬病因分析及手术指征
创伤性肘关节僵硬的病因主要包括:骨折、脱位、软组织损伤或烧伤、手术等[7]。创伤性肘关节僵硬可分为骨源性(内源性)、软组织源性(外源性)和混合性。骨源性肘关节僵硬主要包括关节内骨折,骨折畸形愈合,骨软骨缺损,关节结构改变。异位骨化会对肘关节活动产生阻挡作用。如异位骨化引起尺桡骨间骨性连接,还会影响前臂旋前、旋后功能。据统计异位骨化发生率,肘关节脱位3%,肘关节骨折20%,闭合性脑外伤5%~10%,脊髓损伤异位骨化发生率相对较低。如肘关节外伤合并脑外伤,异位骨化发生率约76%~89%。烧伤患者异位骨化发生与损伤严重程度有关。据报道双切口行肱二头肌修复术、肘关节镜以及短期内接受多次手术均可以增加异位骨化发生[8]。虽然创伤是引起创伤性肘关节僵硬的直接原因,但是创伤后肘关节继发性变化也可以造成肘关节僵硬[9-10]。本组资料显示,许多患者原发损伤并不严重,单纯桡骨头骨折,或软组织损伤(可疑骨折),外固定固定时间3~4周以上,即可导致关节僵硬,值得引起重视。
Charalambous等[11]曾对33例志愿者进行评测,结果显示肘关节的屈伸活动范围为0~145°,旋转活动范围为旋前70°,旋后80°。但在日常活动中,肘关节的活动范围只要达到屈伸30~130°,旋前旋后各50°就能基本满足要求。对于肘关节僵硬活动范围达不到上述要求,保守治疗3个月以上效果不佳的可作为手术指征。是否手术以及选择何种手术还应充分考虑患者方面的因素。对于无法配合康复且年龄大的患者,严重骨缺损及畸形,肘关节明显不稳等情况应该视为手术禁忌。另外术者的习惯和熟练程度也是影响手术方式及术后治疗效果的因素之一[12]。
三、手术入路及松解技巧
继发于创伤之后的肘关节僵硬原因较为复杂,应该针对原因确定手术方式,分析病理变化、引起活动范围丢失的部位、方向确定手术松解的范围与重点。骨折复位不良,关节内有骨块或骨刺,应该首先处理骨性阻挡。以异位骨化为主造成僵硬,也要首先考虑将异位骨化切除。骨性阻挡去除后,再松解影响关节活动的关节囊、韧带及筋膜等组织。松解操作应遵循以下原则:(1)保护重要血管、神经结构;(2)术中松解彻底,达到预期的活动范围;(3)尽量减少手术创伤;(4) 维持骨折与关节稳定。
肘关节松解手术入路通常有后侧入路,内侧入路及外侧入路,本组全部采用内外侧联合入路,主要优点是:(1)松解彻底,可以将影响关节活动的骨赘、关节囊彻底切除。(2)手术切口位于两侧,有利于术后功能锻炼, 也不会因手术瘢痕挛缩影响康复效果。(3)可以照顾到初次手术瘢痕,发生肘关节僵硬的手术瘢痕多数位于两侧。
手术时通常先采取外侧切口,外侧入路主要松解肘关节前方。该部位松解要点是:首先对前臂伸肌的肌肉起点和肱桡肌的远端纤维进行松解, 显露外侧关节囊的上方,辨认关节囊增厚粘连的部位与程度,可使用骨膜剥离器将前关节囊前方结构推开,然后将前关节囊夹起并切除。向内至少切除松解至冠状突水平。外侧入路应注意桡神经的保护。局部异位骨化严重时,神经可能被骨化组织及瘢痕包绕,必须仔细分辨,避免误伤或过度牵拉。外侧松解后,若肘关节屈伸还不满意,内侧还存在粘连及骨赘仅通过外侧切口难以显露,必须加用内侧入路。内侧入路主要松解肘关节内侧及后方。向上将内侧肌间隔切除,向下将屈肌、旋前圆肌剥离并向前推开,显露前关节囊及韧带,切除前关节囊,内侧副韧带前束尽量保留。内侧后方的关节间隙比较好判断,肱三头肌与肱骨间予以松解后,切除内侧副韧带后束及后关节囊,将尺骨鹰嘴及鹰嘴窝进一步清理,切除部分鹰嘴尖部以改善伸肘。
对于尺神经的处理,术前没有神经症状的患者,以及术前屈肘范围超过90°的患者,不必常规将尺神经松解。术前已出现神经症状的患者,或者术前屈肘范围<90°的患者,应考虑在术中进行神经松解。笔者体会,大多数肘关节僵硬的患者,在内侧切口的同时,首先探察尺神经并向近端松解至Struthers弓,远端松解至尺神经支配尺侧屈腕肌的第一个肌支为止,松解后如仍存在较高张力应予以神经前置。将内侧皮下组织的重叠缝合成长方形的筋膜瓣对尺神经进行悬吊。关闭切口时应再次检查肘关节屈伸时尺神经不能受到任何压迫或与周围组织发生牵拉。
由于松解手术需要广泛剥离肘关节周围的软组织,会造成较多的出血创面,手术后血肿的机化、纤维瘢痕增生,很可能会影响患者术后效果。因此必须彻底止血,充分引流,内外侧均放引流管,术后直至5~7d引流液很少时再拔除。此外,广泛的关节囊切除与韧带松解常常造成肘关节稳定结构的破坏,因此对关节进行彻底松解之后施加带铰链的外固定支架,可以提供额外的稳定性,保护组织顺利愈合,又可通过牵开关节间隙,改善肘关节活动。但铰链外固定支架安装时应注意确定支架旋转中心与肘关节旋转中心一致,避免安装后反而影响肘关节活动。
四、术后康复
许多学者发现肘关节僵硬松解术后1年内肘关节活动范围有再次缩小的趋势[13]。由于切开手术创伤较大,术后疼痛等原因会在很大程度上妨碍患者早期进行的功能康复,此时需要较好的疼痛控制,并积极鼓励患者,保证术后早期即达到预期活动范围。去除外固定架后,疼痛等干扰因素进一步减少,应加强锻炼强度。有效的功能锻炼超过6个月才能维持住手术松解的效果。一旦患者放弃康复,晚期常会出现再次粘连,使得手术效果大打折扣,因此术前需要和患者认真沟通,确保患者术后遵医嘱坚持锻炼与随诊。
总之,肘关节松解术依然面临着很多挑战,对于多数创伤后肘关节僵硬患者,采用内外侧联合入路可以彻底切除影响肘关节活动的骨赘、瘢痕、关节囊以及部分韧带,松解关节,加用肘关节铰链支架可以稳定肘关节,增加肘关节间隙,术后配合规范的功能锻炼,可以获得较好临床效果。
[1]KingGJ,FaberKJ.Posttraumaticelbowstiffness[J].OrthopClinNorthAm, 2000, 31(1): 129-143.
[2]MehtaJA,BainGI.Surgicalapproachestotheelbow[J].HandClin, 2004, 20(4): 375-387.
[3]VardakasDG,VaritimidisSE,GoebelF,etal.Evaluatingandtreatingthestiffelbow[J].HandClin, 2002, 18(1): 77-85.
[4]JupiterJB,RingD.Operativetreatmentofpost-traumaticproximalradioulnarsynostosis[J].JBoneJointSurgAm, 1998, 80(2): 248-257.
[5]RuchelsmanDE,ChristoforouD,JupiterJB.Fracturesoftheradialheadandneck[J].JBoneJointSurgAm, 2013, 95(5): 469-478.
[6] 蒋协远.肘关节侧副韧带的解剖及临床意义[J].国外医学:骨科学分册,2003,24(5):314-315.
[7]EverdingNG,MaschkeSD,HoyenHA,etal.Preventionandtreatmentofelbowstiffness:a5-Yearupdate[J].JHandSurgAm, 2013, 38A(12): 2496-2507.
[8]JupiterJB,O′DriscollSW,CohenMS.Theassessmentandmanagementofthestiffelbow[J].InstrCourseLect,2003, 52:93-111.
[9]LindenhoviusAL,JupiterJB.Theposttraumaticstiffelbow:Areviewoftheliterature[J].JHandSurgAm, 2007, 32(10): 1605-1623.
[10]MonumentMJ,HartDA,SaloPT,etal.Posttraumaticelbowcontractures:targetingneuroinflammatoryfibrogenicmechanisms[J].JOrthopSci, 2013, 18(6): 869-877.
[11]CharalambousCP,MorreyBF.Posttraumaticelbowstiffness[J].JBoneJointSurgAm, 2012, 94(15): 1428-1437.
[12]TanV,DaluiskiA,SimicP,etal.Outcomeofopenreleaseforpost-traumaticelbowstiffness[J].JTrauma, 2006, 61(3):673-678.
[13]KohKH,LimTK,LeeHI,etal.Surgicaltreatmentofelbowstiffnesscausedbypost-traumaticheterotopicossification[J].JShoulderElbowSurg, 2013, 22(8): 1128-1134.
(本文编辑:李静)
李连欣,陶扶林,周东生,等.内外侧联合入路治疗创伤性肘关节僵硬[J/CD].中华肩肘外科电子杂志,2016,4(2):93-98.
Openreleaseforpost-traumaticstiffelbowwithcombinedmedial-lateralapproaches
LiLianxin,TaoFulin,ZhouDongsheng,HaoZhenhai,WangYonghui,XuPeng.
DepartmentofOrthopaedicTrauma,ShandongProvincialHospitalAffiliatedtoShandongUniversity,Jinan250021,ChinaCorrespondingauthor:LiLianxin,Email:13505312449@163.com
Background Elbow stiffness seriously affects patients′ daily activities and trauma is the main cause of elbow stiffness.The therapeutic goal of this condition is to get a painless, well-functioned and stable elbow.With in-depth studies in biomechanics of the elbow, improvement of surgical approaches and surgical instrument, and standardization of postoperative rehabilitation protocols, surgical release has become a relatively good choice for elbow stiffness after failed conservative therapies.Due to the complex causes of elbow stiffness, surgical release methods also vary.How to choose an appropriate surgical approach for improved surgical results is worthy of further exploration.We used combined medial and lateral surgical approach to perform surgical release of traumatic elbow stiffness, and applied hinged external fixator in patients with postoperative elbow instability.With proper postoperative exercise, patients achieved satisfactory results, as reported below.Methods Our hospital treated 42 cases of traumatic elbow stiffness patients with combined medial and lateral surgical approach from January 2009 to January 2014, including 23 males and 19 females, aged 20-63 years old, with an average age of 36.5 years old.Primary injury: 5 cases of supracondylar fracture, 3 cases of medial humeral condyle fracture, 4 cases of lateral humeral condyle fracture, 6 cases of intercondylar fracture, 6 cases of olecranon fracture, 2 cases of coronoid process fracture, 10 cases of radial head fracture, 4 cases of simple elbow dislocation, and 2 cases of soft tissue injury without fracture or dislocation.All fractures were clinically healed, but elbow stiffness was not improved after functional exercise, physical therapy and other conservative treatment.There were different degrees of elbow pain, seriously affecting daily life of the patients.Average time from trauma to surgical release was 16 months (6-37 months).Surgical methods: all patients

Elbowstiffness;Trauma;Combinedapproach;Hingedexternalfixator
10.3877/cma.j.issn.2095-5790.2016.02.006
山东科技发展计划(2014GSF118098)
250021济南,山东大学附属省立医院骨科
李连欣,Email:13505312449@163.com
2014-11-25)

