窄带成像技术观察鼻咽癌黏膜表面血管形态临床意义的探讨*
陈昊,韦丽宁,朱小东
(广西医科大学附属肿瘤医院1.放疗科;2.内镜室,广西南宁530021)
窄带成像技术观察鼻咽癌黏膜表面血管形态临床意义的探讨*
陈昊1,韦丽宁2,朱小东1
(广西医科大学附属肿瘤医院1.放疗科;2.内镜室,广西南宁530021)
摘要:目的探讨窄带成像技术(NBI)辅助观察鼻咽癌黏膜表面血管形态的临床意义。方法选取2015 年1月-2015年6月至该院内窥镜室同时行白光及NBI模式下电子鼻咽镜检查患者共89例,分析其中病理确诊鼻咽癌患者NBI模式下鼻咽部黏膜表面血管形态特点,并参照患者肿瘤TNM分期,探讨鼻咽癌黏膜表面血管形态改变的临床意义。结果89例患者中病理确诊鼻咽癌54例,NBI模式下将其黏膜表面血管形态依异型程度由轻到重可分为3型,其中Ⅰ型血管7例,Ⅱ型血管22例,Ⅲ型血管25例。在诊断鼻咽癌的54例患者中,Ⅰ、Ⅱ、Ⅲ型在T1~2组中分别为6、10、7例,在T3~4组中为1、12、18例,其中Ⅰ型血管多见于T1~2组,而Ⅲ型血管多见于T3~4组(P<0.05),Ⅱ型血管在T1~2组和T3~4组之间差异无统计学意义(P>0.05)。不同血管类型在不同肿瘤N分期、M分期及临床分期中的分布差异无统计学意义(P>0.05)。结论NBI下鼻咽癌黏膜表面血管形态改变的程度可能与肿瘤局部侵袭程度有关。
关键词:窄带成像;鼻咽癌;黏膜表面血管;临床意义
鼻咽癌的预后与肿瘤分期密切相关,当肿瘤发展到一定阶段以后,其临床治疗效果欠佳[1]。鼻咽癌Ⅰ~Ⅱ期的5年生存率为70%~90%,而Ⅲ~Ⅳ期生存率仅20%~30%[2]。鼻咽镜检查并活检是确诊鼻咽癌的重要检查手段,提高内镜医师对鼻咽癌病灶的识别率,对提高鼻咽癌患者的预后有重要意义。
作为新兴的一种电子内镜染色技术,窄带成像技术(narrow band imaging,NBI)比普通白光内镜能更清晰地显示黏膜表面血管的形态。由于肿瘤病灶表面多会出现特征性的血管形态异形,该技术可协助提高内镜医生对黏膜早期病例的识别度,并指导医生在血管异形最明显的部位行靶向活检,提高病理诊断阳性率。近几年来,国内外学者发现NBI技术可以有效提高头颈部肿瘤内镜诊断的准确度及灵敏度,但研究多为喉癌、下咽癌及口咽癌[3]。尽管近年来有学者研究显示NBI技术在鼻咽癌诊断方面有一定的优势,对鼻咽部不同病变的黏膜表面血管形态特点也有较多的论述,但用其判断头颈部肿瘤浸润深度的利用价值尚无定论,对NBI下鼻咽癌黏膜表面血管形态特征性改变亦缺乏统一的认识。本研究的目的在于通过观察NBI下鼻咽癌黏膜表面血管形态变化,探讨其与肿瘤进展情况的关系,为鼻咽癌的内镜下诊断提供参考。现报道如下:
1 资料与方法
1.1一般资料
选取2015年1月-2015年6月因临床拟诊鼻咽癌或鼻咽癌治疗后复查至我院内窥镜室行电子鼻咽镜检查患者共89例。其中,男51例,女38例;年龄17~75岁,中位年龄52岁。所有患者术前均排除对麻黄素和利多卡因过敏、重度呼吸困难、严重出血性疾病以及无法理解和签署知情同意书的患者。所有患者均在检查前签署了知情同意书。
1.2器械与方法
鼻咽部检查选用日本Olympus公司的EVIS LUCERA 260系统和BF-260电子支气管镜进行,能够提供白光和NBI两种观察模式。检查时患者采用仰面平卧位,检查前使用麻黄碱收缩鼻甲,2%的利多卡因进行鼻腔表面麻醉和润滑后,依次从双侧鼻腔进镜观察鼻咽部。先在白光模式下检查鼻咽部,注意清理鼻咽部的分泌物,然后再切换成NBI模式观察鼻咽部黏膜及病灶黏膜微血管的形态及分布情况,记录相关图像,NBI模式下对可疑癌变病灶取活检送病理检查。分析经病理确诊为鼻咽癌患者NBI模式下鼻咽部黏膜表面血管特点,并参照患者肿瘤临床分期,探讨鼻咽癌黏膜表面血管形态改变的临床意义。
1.3T、N、M分期及临床分期
参照鼻咽癌UICC 2010分期标准。
1.4统计学方法
数据采用SPSS 18.0统计软件进行统计分析,计数资料组间差异的比较使用Χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1鼻咽癌肿瘤TNM分期
89例患者经病理诊断为鼻咽癌的有54例,其中鼻咽癌放化疗后复发2例。54例鼻咽癌患者中,T1~2期23例,T3~4期31例,N0~1期16例,N2~3组38例,M0组46例,M1组8例,临床分期Ⅰ~Ⅱ期15例,Ⅲ~Ⅳ期39例。
2.2鼻咽部微血管改变
NBI模式下鼻咽癌黏膜表面可观察到不同程度的微血管改变,主要表现为微血管扩张、扭曲、管径不一和形态不均。鼻咽部微血管改变可大致分为3种类型,依异形程度由轻到重分别为Ⅰ型、Ⅱ型和Ⅲ型。
2.2.1Ⅰ型NBI内镜下上皮内毛细血管袢(intrapapillary capillary loop,IPCL)呈棕色,管径明显扩张,密集点状或窦状,边界清,普通白光内镜下同一病灶的Ⅰ型血管鼻咽顶后壁片状黏膜潮红斑。见图1。
2.2.2Ⅱ型NBI内镜下IPCL进一步扩张延长,树枝状血管(branching vessels,BV)分支增多,毛糙,僵硬,黏膜下血管(submucosal vessels,SV)扩张,普通白光内镜下同一病灶的Ⅱ型血管鼻咽左侧圆枕结节样隆起,黏膜潮红。见图2。
2.2.3Ⅲ型NBI内镜下IPCL消失,BV及SV明显增多增粗,大量分支血管形成,走行僵硬,横向交错连接成网状,部分可见无血管区,普通白光内镜下同一病灶的Ⅲ型血管左侧后鼻孔结节样肿物隆起,表面黏膜潮红。见图3。
2.3鼻咽癌黏膜表面血管分型与肿瘤TNM分期的关系
在本组54例鼻咽癌患者中,Ⅰ型血管7例(12.96%,7/54),Ⅱ型血管22例(40.74%,22/54),Ⅲ型血管25例(46.30%,25/54)。3型血管中的各组患者的年龄、性别等一般情况差异无统计学意义。3型血管在早、晚T分期中的分布不同,其中T1~2组Ⅰ、Ⅱ、Ⅲ型血管的例数分别为6、10和7,而在T3~4组则为1、12和18,差异有统计学意义(Χ2=7.57,P<0.05)。其中,7例Ⅰ型血管中有6例见于T1~2组(6/7,85.71%),而25例Ⅲ型血管中有18例见于T3~4组(18/25,72.00%),差异有统计学意义(Χ2=7.32,P<0.05)。不同类型血管在不同N分期、M分期及临床分期中的分布差异无统计学意义(P>0.05)。见附表。
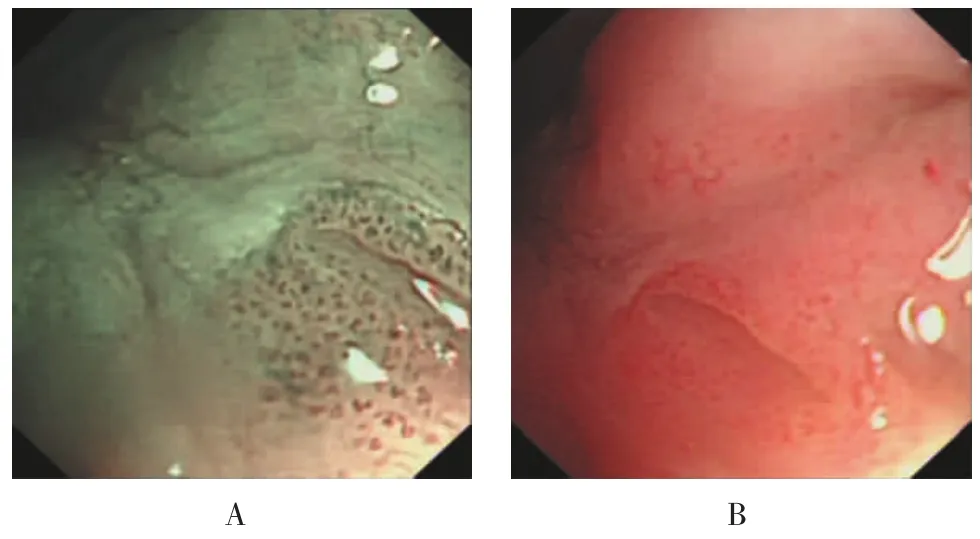
图1 Ⅰ型血管
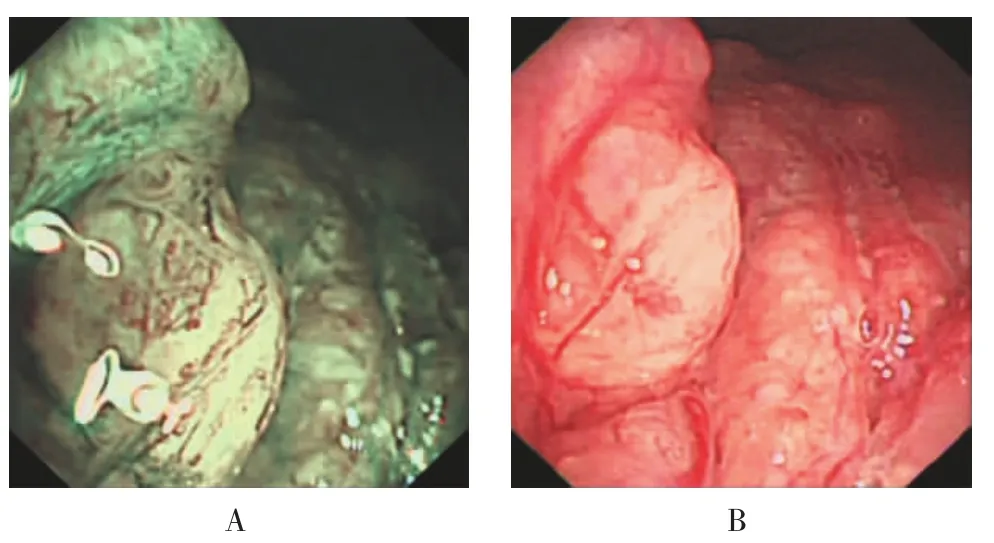
图2 Ⅱ型血管
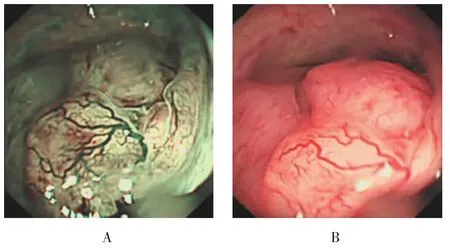
图3 Ⅲ型血管
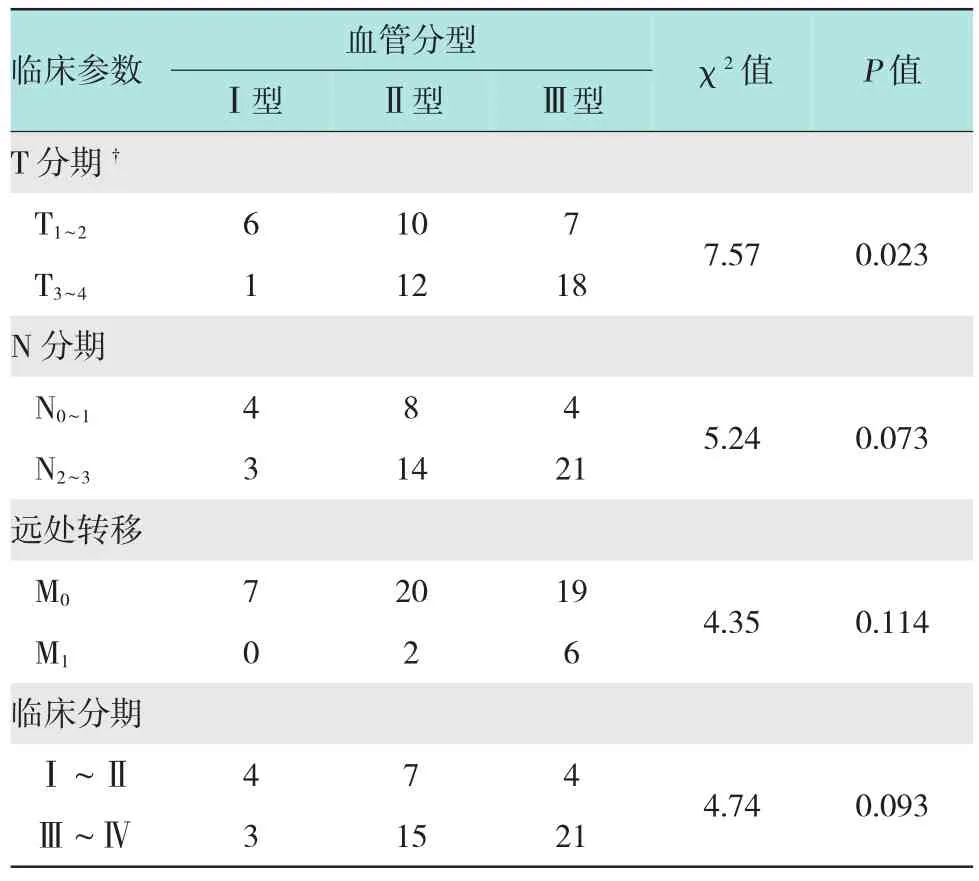
附表 鼻咽癌黏膜表面血管分型与肿瘤TNM分期关系表
3 讨论
微血管形态的不规则变化与组织的异型性和肿瘤形成密切相关。正常鼻咽部SV血管排列稀疏,逐渐分支成BV血管,排列较密集,水平走行,并进一步分出多纤细的分支,最后垂直于黏膜层向上派生出IPCL,正常的IPCL管径细而均一,形状一致,排列规则。若发现鼻咽部表面血管明显增生、直径增加和排列紊乱,提示可能癌变[4]。从鼻咽癌的发生到肿瘤发展的各个时期,鼻咽部血管在形态及密度上都会有所改变。鼻咽癌癌前病变期,鼻咽部异型增生细胞以增生的纤维血管为轴心呈乳头状生长并刺激微血管大量生成,至鼻咽癌肿瘤早期,其毛细血管明显增多,且新生毛细血管密度大,疏密不均,分支多而紊乱,管径粗细不等,呈扭曲状,管腔不规则,呈狭窄裂隙状或扩张呈窦状[5],随着鼻咽部肿瘤的进展,肿瘤性血管受到不断增大的浸润性癌巢的挤压,形态更僵硬、迂曲,SV血管及BV血管僵直扩张,多个增大癌巢融合,甚至可以观察到血管缺少区[6]。
NBI技术由于可以突出显示黏膜表面微小病变及强化显示微血管,通过该技术观察黏膜表面微血管形态、内径及密度的变化对恶性肿瘤的早期诊断及评估肿瘤进展程度有着重要意义[7-8],其在上消化道及结直肠肿瘤早期诊疗中的重要作用已广泛得到相关专家学者及临床医生的认可[9-11]。随着研究的进展及临床运用的深入,该项技术在头颈部肿瘤诊断领域的应用也越来越得到重视[3,12]。
由INOUE等[4]、FOOTE等[13]学者提出的在NBI下食道癌黏膜微血管的分型经过日本食道学会的认可和推广,目前已经被越来越多应用于临床。陈斌等[14]提出,鼻咽癌的黏膜微血管变化与喉癌、喉咽癌等头颈肿瘤一致,即IPCL呈密集排列的点状扩张或迂曲扩张血管,可发出条索状或迂曲分支的黏膜表层血管。杨涌等[15]的研究发现,NBI模式可以更清晰地显示鼻咽癌血管形态及病灶边界,对Ⅰ期、Ⅱ期鼻咽癌病例的诊断符合率分别为100.00%和85.70%,明显高于白光模式。但由于鼻咽癌的特殊地域性分布,目前国内外对于NBI下鼻咽癌黏膜微血管的分型仍缺乏统一认识。
笔者结合目前国内外对NBI下鼻咽癌微血管的研究基础,将NBI模式下鼻咽部黏膜表面血管根据其异形程度分为Ⅰ、Ⅱ和Ⅲ3种类型。在本组病例中,不同异形血管在各个T分期的分布存在不同。Ⅰ型血管多见于T1~2组(6/7,85.71%),而Ⅲ型血管多见于T3~4组(18/25,72.00%)。本组研究的数据提示,鼻咽癌黏膜表面血管的异形程度与肿瘤局部侵袭程度有一定的相关性,主要体现在Ⅰ型血管多见于T早期的鼻咽癌病例,而Ⅲ型血管多见于T晚期病例。但是Ⅱ型血管在T早期及T晚期中均有类似的分布倾向性,推测原因可能是Ⅱ型血管为T早期肿瘤局部浸润发展至T晚期的过程中,其筛窦样新生毛细血管不断增生延长,并受到不断增大的浸润性癌巢的挤压形成的肿瘤血管,即是I型血管与Ⅲ型血管的过渡状态。
但目前对能否利用NBI下肿瘤表面血管不同的异型程度直接判断肿瘤局部浸润深度仍存在较大争议。KIKUCHI等[16]通过分析比较NBI下喉癌不同类型异型血管形态及其对应的手术病理结果,发现如果异型血管IPCL完整,仅管径增粗、形态扭曲不一,肿瘤平均浸润深度为650.0μm;当IPCL失去正常结构,同时伴有不规则树枝样血管生成时,肿瘤平均浸润深度为720.0μm;当血管管径明显增宽,程度达周围血管管径3倍以上时,肿瘤平均浸润深度可达2 256.5μm,由此认为NBI下观察异型血管的类型可以用于判断喉癌浸润深度。同样,日本学者INOUE等[17]也发现食管癌表面血管异型程度与其浸润深度有关,食管癌IPCL出现明显扩张、扭曲、管径不一和形状各异4个变化时,提示肿瘤至少浸润至黏膜固有层;IPCL结构破坏、消失,血管形态毛糙,交错连接,提示黏膜下层癌;而当出现粗大肿瘤性血管时,考虑肿瘤浸润至黏膜下层或以下。KIKUCHI等[18]发现,如胃癌黏膜表面异型血管管径扩张大于普通异型血管管径3倍时,提示胃癌至少浸润至黏膜下。尽管如此,仍有相当一部分的学者认为NBI下肿瘤血管异型改变不能完全用于预测浸润深度,主要原因是NBI只能观察到黏膜下约200~250 mm的深度,对于黏膜下行的恶性肿瘤,即使肿瘤细胞已浸润较深,其黏膜表面可能不会产生与此相一致的变化[10]。虽然本研究在NBI下观察到的鼻咽癌黏膜表面血管异形程度与其肿瘤局部浸润深度有较大一致性,但仍有相当部分鼻咽癌病例其表面血管异形程度与其肿瘤T分期不一致,考虑到NBI只能反映黏膜表层的改变,对于NBI内镜下观察鼻咽癌血管形态能否用于评估肿瘤局部侵袭程度,笔者认为应采取谨慎乐观的态度,其有效性及可靠性尚需更进一步大规模的多中心研究证实。
一些研究表明肿瘤局部侵犯深度与淋巴结及远处转移之间存在相关性[19-20],有学者通过观察比较平坦型鼻咽癌及隆起型鼻咽癌微血管改变的特点,推测早期鼻咽癌黏膜微血管主要是IPCL发生变化,呈现密集点状扩张或少量迂曲扩张,而晚期鼻咽癌SV、BV均出现明显扩张,IPCL扩张明显,并呈指环状、蚯蚓状改变[14]。因此,对鼻咽黏膜微血管的分型与鼻咽癌N、M分期的关系进行相关研究。在本研究中,发现Ⅰ型血管在早期鼻咽癌组的比例高于晚期鼻咽癌组,Ⅲ型血管在晚期鼻咽癌组的比例高于早期鼻咽癌组,但这一区别差异无统计学意义,尚不能认为NBI下观察鼻咽癌黏膜血管变化类型与其临床分期密切相关,分析原因可能是鼻咽部有大量淋巴组织,部分鼻咽癌肿瘤早期即可发生淋巴结转移及远处转移,而且也有学者研究发现鼻咽癌出现淋巴结转移或远处转移不一定与肿瘤血管形态及密度的改变有关[21]。
本研究中,血管类型在不同N分期组和M分期组中的分布无差别,支持上述学者观点。由于鼻咽癌临床分期除参照T分期外,还要参照有无淋巴结及远处转移,对于主要用于突出显示黏膜表面血管的NBI技术而言,其评估鼻咽癌临床分期的作用有待更多病例研究。
综上所述,NBI下可观察到鼻咽癌黏膜出现微血管异型改变,并且微血管形态变化与鼻咽癌肿瘤局部侵袭程度有一定的相关性。至于微血管的分型与淋巴结及远处转移的相关性则需更多研究进一步证实。
参考文献:
[1]林源.肿瘤性疾病诊疗的现状与展望[J].中国癌症防治杂志,2014,6(3): 219-223.
[2]赵素萍.鼻咽癌基础与临床[M].长沙:湖南科学技术出版社,2012: 269-270.
[3]NI X G,HE S,XU Z G,et al. Endoscopic diagnosis of laryngeal cancer and precancerous lesions by narrow band imaging[J]. Journal of Laryngology & Otology,2011,125(3): 288-296.
[4]INOUE H,HONDA T,NAGAI K,et al. Ultra-high magnification endoscopic observation of carcinoma in situ of the esophagus[J]. Digestive Endoscopy,1977,56(5): 225-227.
[5]李骥,王胜资,王纾宜,等.鼻咽癌淋巴管和微血管同期检测与预后[J].临床耳鼻咽喉头颈外科杂志,2010,24(6): 253-257.
[6]张汝逢,宋永生,陈灼怀.鼻咽癌组织发生学的研究—鼻咽癌癌旁粘膜上皮病变的观察[J].中山医学院学报,1984,5(4): 1-6.
[7]ARENS C,PIAZZA C,ANDREA M,et al. Proposal for a descriptive guideline of vascular changes in lesions of the vocal folds by the committee on endoscopic laryngeal imaging of the European Laryngological Society[J]. European Archives of Oto-Rhino-Laryngology,2016,273(5): 1207-1214.
[8]HISABE T,YAO K,BEPPU T,et al. Validity of the usefulness of microvascular architecture and microsurface structure using magnifying endoscopy with narrow-band imaging in the colorectal neoplasm[J]. Annals of Gastroenterology,2013,26(1): 45-51.
[9]SINGH R,LEE S Y,VIJAY N,et al. Update on narrow band imaging in disorders of the upper gastrointestinal tract[J]. Dig Endosc,2014,26(2): 144-153.
[10]UEDO N,FUJISHIRO M,GODA K,et al. Role of narrow band imaging for diagnosis of early-stage esophagogastric cancer: current consensus of experienced endoscopists in Asia-Pacific region[J]. Dig Endosc,2011,23(Suppl 1): 58-71.
[11]LI H Y,DAI J,XUE H B,et al. Application of magnifying endoscopy with narrow-band imaging in diagnosing gastric lesions: a prospective study[J]. Gastrointest Endosc,2012,76(6): 1124-1132.
[12]NI X G,WANG G Q. The role of narrow band imaging in head and neck cancers[J]. Current Oncology Reports,2016,18(2): 10.
[13]FOOTE R L,WEIDNER N,HARRIS J,et al. Evaluation of tumor angiogenesis measured with microvessel density(MVD)as a prognostic indicator in nasopharyngeal carcinoma: results of RTOG 9505[J]. Int J Radiat Oncol Biol Phys,2005,61(3): 745-753.
[14]陈斌,郑亿庆,邹华,等.窄带成像技术下鼻咽癌黏膜微血管形态学变化分析[J].中国耳鼻咽喉颅底外科杂志,2012,18(1): 15-23.
[15]杨涌,司勇锋,邓卓霞,等.窄带成像技术在鼻咽癌早期诊断中应用的探讨[J].中华耳鼻咽喉头颈外科杂志,2014,49(2): 141-144.
[16]KIKUCHI D,IIZUKA T,YAMADA A,et al. Utility of magnifying endoscopy with narrow band imaging in determining the invasion depth of superficial pharyngeal cancer[J]. Head Neck,2015,37(6): 846-850.
[17]INOUE H,KAGA M,SATO Y,et al. Comprehensive atlas of high resolution endoscopy and narrow band imaging:magnifying endoscopic diagnosis of tissue atypia and cancer invasion depth in the area of pharyngo-esophageal squamous epithelium by nbi enhanced magnification image:ipcl pattern classification[M]. Blackwell Publishing Ltd. Oxford,2007: 40-55.
[18]KIKUCHI D,IIZUKA T,HOTEYA S,et al. Usefulness of magnifying endoscopy with narrow-band imaging for determining tumor invasion depth in early gastric cancer[J]. Gastroenterology Research & Practice,2013,2013(4): 173-176.
[19]TOMIFUJI M,IMANISHI Y,ARAKI K,et al. Tumor depth as a predictor of lymph node metastasis of supraglottic and hypopharyngeal cancers[J]. Ann Surg Oncol,2011,18(2): 490-496.
[20]TANIGUCHI M,WATANABE A,TSUJIE H,et al. Predictors of cervical lymph node involvement in patients with pharyngeal carcinoma undergoing endoscopic mucosal resection[J]. Auris Nasus Larynx,2011,38(6): 710-717.
[21]陈闯,谭晓虹,岑洪,等.鼻咽癌组织中微淋巴管和微血管密度的观察及其临床意义[J].重庆医学,2012,41(16): 1582-1584.
(吴静编辑)
Clinical significance of mucosal microvascular morphological changes in nasopharyngeal carcinoma(NPC)under narrow band imaging(NBI)*
Hao Chen1,Li-ning Wei2,Xiao-dong Zhu1
(1.Department of Radiotherapy;2.Department of Endoscopy,the Affiliated Tumor Hospital of Guangxi Medical University,Nanning,Gunagxi 530021,China)
Abstract:Objective To study the clinical significance of mucosal microvascular morphological changes in nasopharyngeal carcinoma(NPC)under narrow band imaging(NBI). Methods From 2015. 01 to 2015. 06,89 cases were examined with electronic nasopharyngolaryngoscope equipped with white light mode and NBI mode. The clinical significance of the morphological characteristics of mucosal superficial micro-vessels were evaluated combining with their tumor stage. Results 54 cases of these patients were confirmed NPC pathologically. Under NBI,the changes of mucosal microvascular morphological in NPC should be divided into three types. Among the 54 NPC patients,the cases ofⅠ,Ⅱ,Ⅲwere respectively 6,10,7 in T1~2group and 1,12,18 in T3~4group. In addition,Ⅰwere seen more frequently in T1~2group,whileⅢwere seen more frequently in T3~4group,the difference had statistically significance(P<0.05). However,the difference ofⅡhad not statistically significance between T1~2group and T3~4group(P>0.05). There was no significance difference in N stage,M stage and NPC clinical stage among these three type of vessels(P>0.05). Conclusion Under NBI,the changes of mucosal microvascular morphology maybe can indicate the tumor invasive depth.
Keywords:narrow band imaging(NBI);nasopharyngeal carcinoma(NPC);microvascular;clinical significance
中图分类号:R739.6
文献标识码:A
DOI:10.3969/j.issn.1007-1989.2016.04.005
文章编号:1007-1989(2016)04-0018-05
收稿日期:2015-12-07
*基金项目:国家自然科学基金(No:81360343)
[通信作者]朱小东,E-mail:zhuxiaodong83@163.com
[作者简介]陈昊,现工作于中国人民解放军第三〇三医院

