新诊糖尿病合并肺部感染与血糖及糖化血红蛋白水平切点的探讨
刘长江 徐美华 饶小胖
266109 山东省青岛市城阳区人民医院
·论著·
新诊糖尿病合并肺部感染与血糖及糖化血红蛋白水平切点的探讨
刘长江徐美华饶小胖
266109 山东省青岛市城阳区人民医院
【摘要】目的探讨新诊糖尿病合并肺部感染与血糖及糖化血红蛋白(HbAlc)的相关性及切点。方法回顾性分析2012年至2015年入住我院内分泌科340例糖尿病合并肺部感染患者为的临床资料,所有研究对象均记录年龄、性别,测量身高、体质量,腰围(WC)、收缩压(SBP)和舒张压(DBP),同时测定各项生化指标,采用SPSS17.0统计软件进行统计学分析,通过绘制受试者工作(ROC)曲线,确定空腹血糖(FBG)、HbAlc的最佳切点。结果①感染组的HbAlc(8.1±0.7)、FBG(9.7±1.6)均明显高于非感染组的HbAlc(6.7±0.4)、FBG(7.3±1.8),P<0.001,感染组的年龄(52.8±7.9)、BMI(28.2±3.6)均高于非感染组的年龄(46.9±7.2)、BMI(22.8±3.6),P<0.05;②以糖尿病对肺部感染患病影响明显的为HbAlc(相关性数B=6.623,OR=9.230,95%CI 4.438~25.62,P<0.0001),其次为FBG(相关性数B=0.542,OR=1.15,95%CI 1.052~1.224,P=0.013),再者为BMI(相关性数B=0.203,OR=1.850,95%CI 1.039~2.542,P=0.024)及年龄(相关性数B=0.042,OR=1.041,95%CI 1.020~1.072,P=0.028);③受试者工作(ROC)曲线分析HbAlc 、FBG及BMI等指标的预测肺部感染增加的曲线下面积,分别为0.717、0.663及0.569,HbAlc、FBG及BMI等指标的预测肺部感染增加的最佳切割点,分别为 8.16%、9.82及27.8。结论新诊糖尿病患者的肺部感染与空腹血糖、糖化血红蛋白及年龄和体质量指数有关;新诊DM肺部感染的空腹血糖切点为9.82 mmol/L,糖化血红蛋白切点为8.16%。
【关键词】新诊糖尿病;肺部感染;血糖;糖化血红蛋白
糖尿病已成为威胁人类健康的重大问题之一,近年来在全球范围内糖尿病的患病率呈逐年上升之势[1]。糖尿病患者因存在物质代谢的紊乱及免疫功能的降低,可并发各种感染,最常见的感染是肺、泌尿道和胆道,其中肺部感染占29.5%[2]。然而糖尿病患者的血糖界值高于多少水平,即糖化血红蛋白(HbAlc)高于多少,患者感染的机会明显增加,目前有关研究结果不一,为此探讨糖尿病合并肺部感染的血糖及HbAlc水平切点具有重要的临床意义。
对象与方法
一、研究对象
选择340例新诊糖尿病患者为研究对象,男性160例,女性180例,年龄在20~60岁之间。所有研究对象根据有无肺部感染分为2组:分别为感染组148例和非感染组192例。
二、研究方法
1. 调查内容: ①采用临床资料收集表,记录研究对象的年龄、性别、身高、体质量、腰围(waistline, WC)及血压(blood pressure, BP);②生化指标:空腹血糖(fasting blood glucose, FBG)、糖化血红蛋白(hemoglobin Alc, HbAlc)、总胆固醇(total cholesterol, TC)、甘油三酯(triglyceride, TG)、高密度脂蛋白胆固醇(high density lipoprotein, HDL)、低密度脂蛋白胆固醇(low density lipoprotein, LDL)、血尿酸(serum uric acid, SUA),血糖测定采用葡萄糖氧化酶法,其它生化指标应用自动生化仪测定,HbAlc采用高压液相色谱法进行。
2. 仪器设备:生化指标采用日立7180全自动生化分析仪,HbAlc测定采用美国伯乐HbAlc仪。
3. 诊断标准: 糖尿病诊断标准参照1999年世界卫生组织(World Health Organization, WHO)标准:FPG≥7.0 mmol/L或2hPG≥11.1 mmol/L或随机血糖≥11.1 mmol/L无症状择日再复查一次。肺部感染参照1999年中华医学会呼吸病学分会制定的《社区获得性肺炎诊断和治疗指南》及《医院获得性肺炎诊断和治疗指南》[3]。2次痰液培养出相同的病原菌作为细菌学诊断依据。
4.计算公式: 体质量指数(body mass index, BMI)=体质量/身高的平方(kg/m2)。
三、统计学方法
结果
一、两组间一般资料比较
A组的HbAlc(8.1±0.7)、FBG(9.7±1.6)均明显高于B组的HbAlc(6.7±0.4)、FBG(7.3±1.8),差异有显著的统计学意义,P<0.001,A组的年龄(52.8±7.9)岁、BMI(28.2±3.6)均高于B组的年龄(46.9±7.2)岁、BMI(22.8±3.6),差异有统计学意义,P<0.05,见表1。
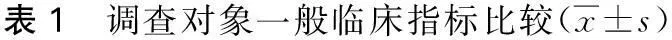
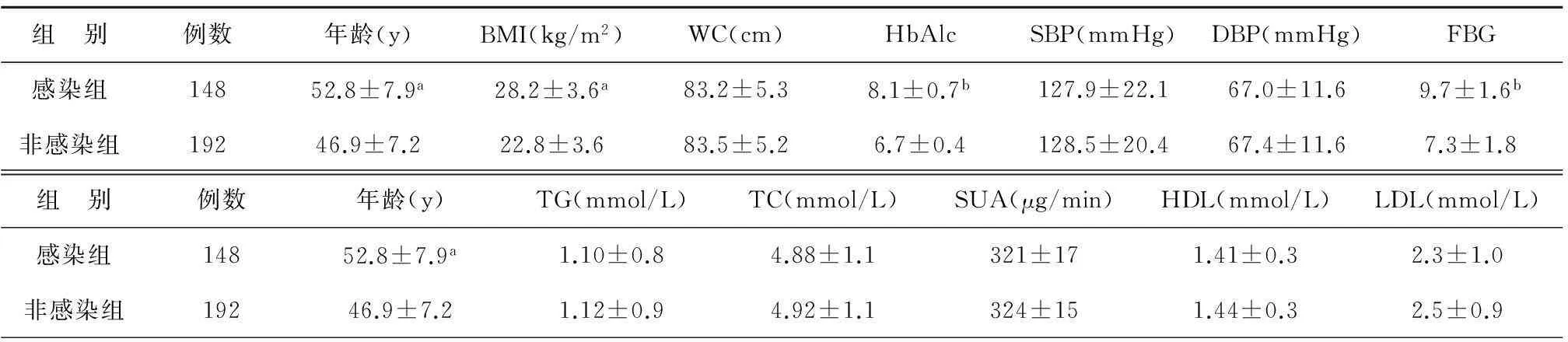
组 别例数年龄(y)BMI(kg/m2)WC(cm)HbAlcSBP(mmHg)DBP(mmHg)FBG感染组14852.8±7.9a28.2±3.6a83.2±5.38.1±0.7b127.9±22.167.0±11.69.7±1.6b非感染组19246.9±7.222.8±3.683.5±5.26.7±0.4128.5±20.467.4±11.67.3±1.8组 别例数年龄(y)TG(mmol/L)TC(mmol/L)SUA(μg/min)HDL(mmol/L)LDL(mmol/L)感染组14852.8±7.9a1.10±0.84.88±1.1321±171.41±0.32.3±1.0非感染组19246.9±7.21.12±0.94.92±1.1324±151.44±0.32.5±0.9
注:与非感染组相比,感染组aP<0.05,bP<0.001;BMI体质量指数; WC:腰围: HbAlc: 糖化血红蛋白;SBP: 收缩压;DBP: 舒张压;FBG: 空腹血糖;TG:甘油三酯 ;TC: 总胆固醇;SUA: 血尿酸;HDL: 高密度脂蛋白胆固醇;LDL低密度脂蛋白胆固醇
二、Logistic回归分析
以糖尿病患者肺部感染是否发生为因变量(有=1,无=0)进行多因素Logistic分析,将年龄、FBG、HbAlc及BMI等变量代入Logistic回归方程,见表2。
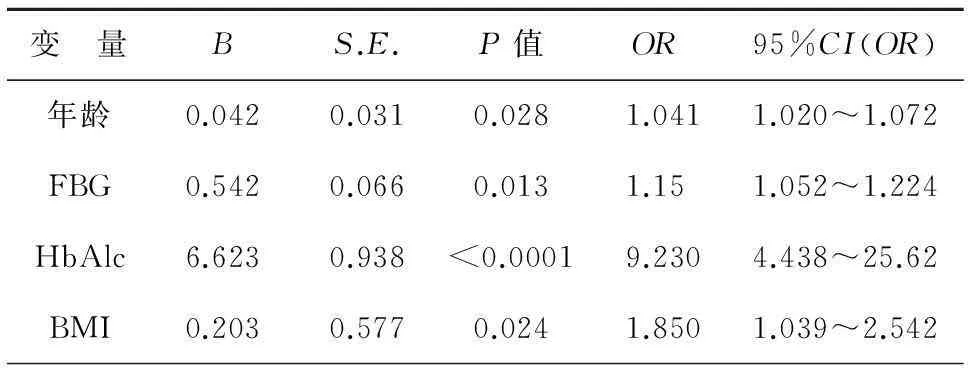
表2 感染是否发生的Logistic回归分析
注:男=1,女=2;FBG: 空腹血糖;HbAlc: 糖化血红蛋白;BMI体质量指数;B:相关性系数
三、FBG、HbAlc与糖尿病合并肺部感染的ROC曲线分析
采用ROC曲线分析FBG、HbAlc及BMI等指标的预测肺部感染增加的曲线下面积。在ROC曲线的HbAlc预测面积最大0.717(95%CI:0.614~0.820),其次ROC曲线的FBG曲线下面积为0.663(95%CI:0.523~0.766),最后ROC曲线的BMI曲线下面积为0.569(95%CI:0.418~0.669)
采用ROC曲线分析FBG、HbAlc及BMI等指标预测肺部感染增加的最佳切割点,FBG的ROC最佳切割点为9.82 mmol/L(8.01~11.3 mmol/L),HbAlc的ROC最佳切割点为为8.16%(7.02%~9.20%),BMI的ROC最佳切割点为27.8 kg/m2(25.5~28.6 kg/m2)。
讨论
糖尿病已经成为世界性第一位慢性疾病,目前我国成年人群的糖尿病患者病率接近10%[4],严重威胁着人类的健康,糖尿病的最大危害在于其并发症,即是糖尿病致残和早亡的主要原因,从根本上改善糖尿病患者生活质量的有效手段就是糖尿病的早期诊断和合理控制。近年来流行病学调查结果显示糖尿病及并发症发生发展与患者体内蛋白长期的糖基化状态有关[5-6],评估这种糖基化状态及测定血液中葡萄糖与血红蛋白经非酶促结合反应形成的稳定化合物,即糖化血红蛋白可判定患者血糖水平。其中糖化血红蛋白A1c为主要成分,占糖化血红蛋白含量的60%,其它HbAla和HbAlb等成分在糖化血红蛋白中所占的比例较小,且不受血糖的影响。目前临床测定即为国际专家组织建议的HbAlc,通过其来反映糖化血红蛋白的水平[7-8],相比空腹血糖(变异系数10%~12%)和餐后血糖(变异系数15%~20%)等糖尿病诊断指标的变异性较大,而HbAlc的水平相对稳定,变异性较小,HbAlc的变异系数小于2%[9]。近年来大量研究表明HbAlc的水平与发生糖尿病的风险是一条连续的曲线[10-12],因此被国际专家委员会、WHO推荐为糖尿病的诊断指标。但测定必须标准化,否则会造成很高的漏诊率和误诊率。HbAlc也是反映中长期血糖水平控制的金标准,能反映测定前120 d的平均血糖水平[13-17],同时也能反映糖尿病慢性并发症情况,涉及糖尿病肾病、视网膜病变等微血管并发症。全美糖尿病控制和并发症调查结果显示, HbAlc水平与糖尿病肾病等微血管并发症发生密切相关[18]。糖尿病视网膜病变与HbAlc存在较强的相关性,DETECT的资料显示HbAlc水平为6.5%时,糖尿病特征性的轻度视网膜病变开始增加[19-22],而HbAlc小于6.5%时,则没有轻度的视网膜病变[23]。2010年ADA糖尿病指南中正式将其作为非妊娠糖尿病主要诊断指标,并确定HbAlc水平≥6.5%作为糖尿病的诊断切点,主要是基于视网膜病变的相关性研究而确定的,在低于6.5%时,出现糖尿病视网膜病变几率很小,相反,高于该水平的人群视网膜病变的发生率明显增加,且HbAlc越高,危险性越大[24]。1993年美国糖尿病控制和并发症研究/糖尿病干预及并发症流行病学研究及英国前瞻性糖尿病研究等显示HbAlc与糖尿病微血管及大血管并发症呈正相关[25-26]。
糖尿病患者因有体液及细胞免疫功能障碍,在2型糖尿病患者中发现单核细胞的TNF-α RNA水平降低,在血糖控制差的糖尿病患者中细菌感染刺激的TNF-α RNA生成减少[27],促进了致病菌的侵袭、繁殖,易于合并感染,尤其在血糖明显升高时,而且感染较严重不易控制。此外,血糖升高导致合成抗体和补体等蛋白减少,而分解加强,因此出现免疫功能降低。还有糖尿病患者血胰岛素水平低下,使淋巴细胞的凋亡增加,从而导致血中淋巴细胞减少,这也是其免疫功能下降的原因之一[28]。糖尿病患者长期糖脂代谢紊乱亦可导致白细胞呼吸爆发能力下降,抗感染能力降低[29]。许曼音[30]总结了糖尿病患者并发感染的情况,发现肢端感染率为2.4%,是对照的非糖尿病患者的5倍;肾盂肾炎的发生率也较对照组明显升高。有报道对20岁以上女性糖尿病患者进行尿液细菌学检查,发现菌尿症的发生率达19%,而非糖尿病患者仅为8%,提示女性糖尿病患者防治无症状泌尿系统感染的重要性。在感染的严重程度方面,糖尿病患者的感染较非糖尿病患者更趋严重和难治,感染的发生率和治疗效果均与患者感染时的血糖水平存在密切相关性。老年糖尿病患者感染的发生率为非糖尿病患者的2倍,达到51.4%,感染症状可以不明显,也可缺乏特异性症状,但感染的病死率和致残率均较非糖尿病患者明显升高。同时感染也能诱发和加重糖尿病急性代谢紊乱的发生,如糖尿病酮症酸中毒、高血糖高渗状态及乳酸酸中毒,同时易于诱发和加重老年心脑血管并发症的发生,如心衰、心肌梗塞和脑梗塞等发生,因此控制血糖血糖对于防治感染发生具有重要的作用。
在导致感染发生的各项危险因素中,血糖控制不佳为其主要原因,血糖控制理想能明显减少感染的发生,但血糖控制在多少水平,才能减少呼吸道感染、泌尿系统和皮肤感染等发生,目前并无统一的意见,尤其在肺部感染并发症与HbAlc的相关性的研究报道也较少,本研究结果显示代谢指标中对肺部感染影响最大的为糖化血红蛋白,其次为空腹血糖,再者为体质量指数和年龄。同时本研究采用ROC曲线分析FBG、HbAlc及BMI等指标预测肺部感染增加的曲线下面积。在ROC曲线的HbAlc预测面积最大0.70,其次ROC曲线的FBG曲线下面积为0.66,最后ROC曲线的BMI曲线下面积为0.56,提示HbAlc对糖尿病患者肺部感染预测价值最大,表明应长期有效合理的控制血糖。本研究还采用ROC曲线分析FBG、HbAlc及BMI等指标预测肺部感染增加的的最佳切割点,显示FBG的ROC最佳切割点为9.82 mmol/L(7.8~11.1 mmol/L),HbAlc的ROC最佳切割点为8.16%(7.0%~9.0%),BMI的ROC最佳切割点为27.84 kg/m2(24.5~28 kg/m2),提示控制以上指标在相应切点以下,可能对减少肺部感染的发生有益。
综上所述,本研究仅为横断面研究,难以确定各项代谢指标与糖尿病发生肺部感染之间的因果相关性,如需进一步确定肺部感染与血糖控制水平的因果联系,即糖化血红蛋白、血糖水平与其的相关性,需要对该部分患者进行长期观察随访,对糖化血红蛋白、血糖及体质量指数等代谢指标进行干预,通过干预进一步观察疗效,才能最终确定它们之间的因果关系。
参考文献
1King H, Aubert RE, Herman WH. Global burden of diabetes, 1995-
2025: Prevence, numerical estimates and projections[J]. Diabetes Care, 1998, 21(9): 1414-1431.
2廖二元, 超楚生. 内分泌学[M]. 北京:人民卫生出版社, 2004: 1545-1546.
3施毅. 医院获得性肺炎诊治进展[J]. 实用医院临床杂志, 2007, 4(1): 10-12.
4Yang WY, Lu JM, Weng JP, et al. Prevalence of diabetes among men and women in China[J]. N Engl J Med, 2010, 362(12): 1090-1101.
5Gallop PM, Gundberg-Carpenter C.“Glycated”protein in aging cells and tissuses:clinical aspects[J]. Prog Clin Biol Res, 1985, 195: 303-315.
6Goldstein DE, Little RR, Lorenz RA, et al. Tests of glycemia in diabetes[J]. Diabetes Care, 2004, 27(7): 1761-1773.
7Hanas R, John G, International HbA Consensus Committee. 2010 Consensus Statement on the Worldwide Standardization of the Hemoglobin A1c Measurement[J]. Pediatric Diabetes, 2010, 11(4): 209-211.
8Arnquist H, Wallensteen M, Jeppsson JO, et al. Standardization of long-term glucose Measurements established[J]. Lakartidningen, 1997, 94(50): 4789-4790.
9Ollerton RL, Playle R, Ahmed K, et al. Day-to-day variability of fasting plasma glucose in newly diagnosis type 2 diabetic subjects[J]. Diabetes Care, 1999, 22(3): 394-398.
10Droumaguet C, Balkau B, Simon D, et al. Use of HbA1C in predicting progression to diabetes in French men and women:data from an epidemiologocal Study on the insulin resistance syndrome(DESIR)[J]. Diabetes Care, 2006, 29(7): 1619-1625.
11Edelman D,Olsen MK,Dudley TK,et al.Utility of hemoglobin Alc in predicting diabetes risk[J]. J Gen Intern Med, 2004, 19(12): 1175-1180.
12Little RR, England JD, Wiedemeyer HM, et al. Glycated hemoglobin predicts progression to diabetes mellitus in Pima Indians with Imparired glucose tolerance[J]. Diabetologia, 1994, 37(3): 252-256.
13World Health Organization. Use of glycated Hemoglobin(HbA1C) in the diagnosis of diabetes mellitus:abbreviated report of a WHO consultation[C]. Geneva, 2011: 1-25.
14中华医学会糖尿病学分会. 中国2型糖尿病防治指南(2010年版)[J]. 中国糖尿病杂志, 2012, 20(1): 后插1-后插36.
15Bruns DE, Boyd JC. Few point-of-care hemoglobin A1C assay methods meet clincal needs[J]. Clin Chem, 2010, 56(1): 4-6.
16Fitzgibbons J, Koler R, Jones. Red-cell age-related changes of hemoglobin Ala+b and Alc in normal and diabetic subjects[J]. Clin Invest, 1976, 41: 820-824.
17中华医学会糖尿病学分会. 中国血糖监测临床应用指南(2011年版)[J]. 中华糖尿病杂志, 2011, 3(1): 13-21.
18Sacks DB, Bruns DE, Goldstein DE, et al. Guidelines and recommendations for laboratory analysis in the diagnosis and management of diabetes mellitus[J]. Clin Chem, 2002, 48(3): 436-472.
19Van Leiden HA, Dekker JM, Moll AC, et al. Risk factors for incident retinopathy in a diabetes and nondiabetes population:the Hoorn study[J]. Arch Ophthalmol, 2003, 121(2): 245-251.
20Tapp RJ, Tikellis G, Wong TY, et al. Longitudinal association of glucose metabolism with retinopathy: results from the Australian Diabetes Obesity and Lifestyle (AusDiab) study[J]. Diabetes Care, 2008, 31(7): 1349-1354.
21Sabanayagam C, Liew G, Tai ES, et al. Relationship between glycated hemoglobin and microvascular complications:is there a natural cut-off point for the diagnosis of diabetes?[J]. Diabetologia, 2009, 52(7): 1279-1289.
22Wong TY, Liew G, Tapp RJ, et al. Relation between fasting glucose and retinopathy for diagnosis of diabetes:three population based cross-sectional studies[J]. Lancet, 2008, 371(9614): 736-743.
23Colagiuri S, Borch-Johnsen K. DETECT-2: early detection of type 2 diabetes and IGT[J]. Diabetes Voice, 2003, 48: 11-13.
24Comment on: American Diabetes Association. Standards of medical care in diabetes-2011[J]. Diabetes Care, 2011, 34(5): e53.
25Diabetes Control and Complication Trial Research Group. The effect of intensive treatment of diabetes on the development and progress of long-term complication in insulin-development diabetes mellitus[J]. N Engl J Med, 1993, 329(14): 977-986.
26UK Prospective Diabetes Study Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional Treatment and risk of complications in patients with type 2(UKPDS 33)[J]. Lancet, 1998, 352(9131): 837-853.
27Zykova SN, Svartherg J, Seljelid R, et al. Release of TNF-alpha from in vitro-stimulate monocytes is negatively associated with serum levels of apolipoprote in B in patients with type 2 diabetes[J]. Scand J Immunol, 2004, 60(5):535-542.
28Otton R,Soriano FG,Verlengia R, et al. Diabetes induces apoptosis in lympho-cytes[J]. J Endocrinol, 2004, 182(1): 145-156.
29Matsunaga T, Nakajima T, Miyazaki T, et al. Glycated high density lipoprotein regulates reactive oxygen species and reactive nitrogen species in endothelial cells[J]. Metabolism, 2003, 52(1): 42-49.
30许曼音. 糖尿病学(第2版)[M]. 北京: 上海科技技术出版社, 2010: 533-541.
(本文编辑:黄红稷)
刘长江,徐美华,饶小胖. 新诊糖尿病合并肺部感染与血糖及糖化血红蛋白水平切点的探讨[J/CD]. 中华肺部疾病杂志: 电子版, 2015, 9(1): 46-50.
Exploration of new diagnosis of diabetes complicated with pulmonary infection and level point of blood glucose and glycated hemoglobinLiuChangjiang,XuMeihua,RaoXiaopang.ChengyangDistrictPeople'sHospital,Qingdao266109,China
【Abstract】ObjectiveTo explore a new diagnosis of diabetes mellitus complicated with pulmonary infection and the cutoff point of blood glucose and glycated hemoglobin(HbAlc). MethodsA total of 340 cases of diabetes complicated with pulmonary infection patients were enrolled for the study object by retrospective analysis from 2012 to 2015 in our hospital hospitalized in the Department of Endocrinology. It was recorded that age, sex, measurements of height, weight, waistline (WC), systolic blood pressure (SBP), diastolic blood pressure (DBP) and simultaneous detected d various biochemical indexes, SPSS17.0 statistical software was used for statistical analysis, continuous variables express with mean+standard deviation ±s), Two groups are compared by independent sample t test, and the optimal cut point of FBG, HbAlc were detected by receiver operating curve (ROC), P<0.05 for differences have statistical significance. Results①Through independent samples t test showed that HbAlc (8.1+0.7), FBG (9.7+1.6) of infectd group were significantly higher than those in group on infected of HbAlc (6.7+0.4), FBG (7.3+1.8), P<0.001, the age (52.8+7.9) and BMI (28.2+3.6) of infectd group were higher than those in no infected group of the age (46.9+7.2) and BMI (22.8+3.6), P<0.05; ②It was analyzed by Logistic with pulmonary infection and diabetes mellitus patients as the dependent variable, The pulmonary infection significantly affected the prevalence for HbAlc (correlated with the number of B=6.623, OR=9.230, 95%CI 4.438-25.62, P<0.0001), secondly for FBG (correlated with the number of B=0.542, OR=1.15, 95%CI 1.052-1.224, P=0.013). Furthermore (BMI correlated with the number of B=0.203, OR=1.850, 95%CI 1.039-2.542, P=0.024) and age (correlated with the number of B=0.042, OR=1.041, 95%CI 1.020-1.072, P=0.028); ③The receiver operating curve (ROC) analysis of HbAlc, fasting blood glucose and BMI index prediction of pulmonary infection area under the curve of increasing, were 0.717, 0.663 and 0.569, HbAlc, fasting blood glucose and BMI index prediction of pulmonary infection increased the optimal cut-off point were 8.16% and 9.82 and 27.8. ConclusionsIn newly diagnosed diabetic patients ,pulmonary infection is related to fasting blood glucose, glycosylated hemoglobin and age and body mass index; For patients with new diagnosis of diabetes mellitus and pulmonary infection ,fasting blood glucose cutoff is 9.82 mmol/L, glycosylated hemoglobin cutoff is 8.16%.
【Key words】New diagnosis of diabetes;Pulmonary infection;Blood glucose;Glycosylated hemoglobin
(收稿日期:2015-05-21)
Corresponding author:Rao Xiaopang, Email:123raoxiaopang@163.com
中图法分类号:R563
文献标识码:A
通讯作者:饶小胖,Email:123raoxiaopang@163.com
基金项目:青岛市医疗卫生优秀人才培养计划资助(2014024201504)
DOI:10.3877/cma.j.issn.1674-6902.2016.01.011

