不孕不育症患者血清AMH、LH、FSH、E2检测结果分析
张瑞雄,黄雪珍,蔡锦梅
(南方医科大学附属小榄医院检验科,广东中山528415)
不孕不育症患者血清AMH、LH、FSH、E2检测结果分析
张瑞雄,黄雪珍,蔡锦梅
(南方医科大学附属小榄医院检验科,广东中山528415)
目的了解不孕不育症患者血清抗缪勒管激素(AMH)、促黄体生成素(LH)、促卵泡成熟激素(FSH)、雌二醇(E2)水平,为临床提高不孕不育诊断准确率及治疗效果提供参考。方法选择2015年11月至2016年3月我院收治的42例不孕不育患者作为观察组,将同期在我院进行健康体检的已生育健康者42例作为对照组,比较两组受检者的AMH、LH、FSH和E2水平。结果观察组患者的AMH含量为(5.41±1.22)ng/mL,明显高于对照组的(2.66±1.31)ng/mL,差异有统计学意义(P<0.05);观察组患者的排卵期FSH、LH和E2水平分别为(4.49±1.98)mIU/mL、(7.44±6.32)mIU/mL和(74.98±31.38)pg/mL,均明显低于对照组的(11.29±1.88)mIU/mL、(31.09±20.91)mIU/mL和(177.98±44.78)pg/mL,差异均有统计学意义(P<0.05)。结论不孕不育症患者的血清AMH升高,排卵期生殖激素水平较低,对AMH、LH、FSH、E2检测有助于临床诊断,并可用于预后判断。
不孕不育;抗缪勒管激素;生殖激素;不孕症
不孕不育是临床较为常见的一种疾病,由多种因素所导致,如子宫黏膜下肌瘤、宫腔粘连、子宫发育畸形等。不孕不育在我国的发病率达10%左右[1]。经过临床大量研究发现,除了生殖系统器质性病变,部分患者还会出现遗传物质改变、免疫因素、内分泌异常等,且其中有20%左右患者的病因不明[2]。近年来,对不孕不育症患者多给予激素测定,其能够有效地观察到患者的生殖系统激素水平,并可进行辅助鉴别。本文旨在了解不孕不育症患者血清抗缪勒管激素(AMH)、促黄体生成素(LH)、促卵泡成熟激素(FSH)和雌二醇(E2)水平,为临床提高不孕不育诊断准确率及治疗效果提供参考。
1 资料与方法
1.1 一般资料选择2015年11月至2016年3月我院收治的42例不孕不育患者作为观察组,患者年龄24~38岁,平均(28.91±3.98)岁;不孕时间2~5年,平均(2.88±1.21)年。将同期在我院进行健康体检的已生育健康者42例作为对照组,年龄21~39岁,平均(28.11± 4.01)岁。两组受检者的年龄比较差异无统计学意义(P>0.05),具有可比性。观察组入选标准:患者结婚时间为1年以上,且性生活正常,没有采取避孕措施而无孕育病史。排除遗传性疾病,慢性疾病,卵泡发育异常,排卵周期异常,有卵巢、输卵管、子宫及阴道异常,甲状腺功能异常、糖尿病等。正常对照组入选标准:患者月经正常,没有服用过激素类药物,无引产史,无流产史,身体健康。
1.2 观察指标与检测方法比较两组受检者的AMH含量以及LH、FSH和E2水平。在月经周期的第3~5天采集患者的肘静脉血3 mL,使用电化学发光法测定AMH含量。LH、FSH及E2测定在排卵期,使用电化学发光法测定[3]。
1.3 统计学方法应用SPSS17.0统计软件进行数据分析,计量资料以均数±标准差(±s)表示,组间比较采用t检验,以P<0.05为差异有统计学意义。
2 结果
观察组患者的AMH含量高,排卵期FSH、LH和E2水平均低,各项指标分别与对照组比较,差异均有统计学意义(P<0.05),见表1。
表1 两组受检者的AMH、LH、FSH和E2检测结果比较(±s)
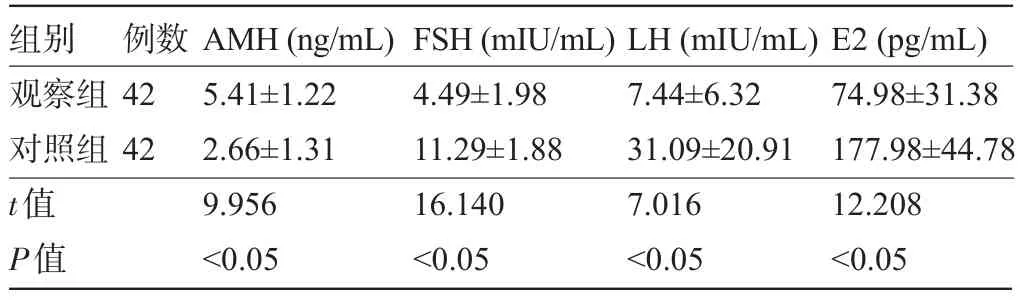
表1 两组受检者的AMH、LH、FSH和E2检测结果比较(±s)
组别观察组对照组t值P值例数42 42 AMH(ng/mL) 5.41±1.22 2.66±1.31 9.956<0.05 FSH(mIU/mL) 4.49±1.98 11.29±1.88 16.140<0.05 LH(mIU/mL) 7.44±6.32 31.09±20.91 7.016<0.05 E2(pg/mL) 74.98±31.38 177.98±44.78 12.208<0.05
3 讨论
不孕不育关系到夫妻之间的生殖健康,有较大的社会影响力,不孕不育的发生率在我国正呈逐年上升的趋势[4]。此疾病有多种致病因素,内分泌因素占有较大的比例。既往临床诊断倾向于患者的基础体温、性交后试验、宫颈黏液评分、B超及子宫内膜活检等,对部分患者诊断效果较差。
AMH于1953年被首次在临床中发现,是转化生长因子超家族成员中的一个糖蛋白,其基因位于第19号染色体,可以通过与Ⅱ号受体相结合,发挥一定的生物学效应[5]。在男性和女性中,均有AMH的分泌,男性中AMH主要参与睾丸的发育和分化。在女性中,AMH促进输卵管、子宫及阴道上段的分化,并随着育龄期女性年龄增加出现逐步的降低,每年降低5.6%左右。且血清AMH水平在正常女性中,不会随着月经周期的变化而变化,其水平相对稳定[6]。对育龄期女性来说,AMH能够有效地调节卵泡发育,其合成及分泌收到基因调控,而不受反馈机制调控。AMH能够抑制卵泡对FSH敏感,并抑制卵泡的发育成熟[7]。通过对AMH的测定,可以有效地评价卵巢的储备功能,其临床意义较大,在青春期至25岁之间,AMH进入平台期,并随着年龄增加下降,在绝经期前5年几乎无法检测,因此可以反映出25岁以后女性的卵巢储备情况[8]。临床研究认为,AMH对女性不孕不育的预测价值更高,可以更好地观察患者的卵巢反应情况[9-10]。LH、FSH、E2是临床目前较为常用的生殖激素指标,不孕不育患者多伴有LH、FSH、E2的异常,在不同时期分泌值均与正常女性有较大的差异。不孕不育患者的LH、FSH、E2均出现降低趋势,说明卵巢分泌E2有显著不足,且不能形成排卵前高峰,不能对下丘脑-垂体产生正反馈,因此排卵较差[11]。LH、FSH、E2尽管能够对不孕不育症患者进行诊断,但是由于其随着月经周期有较大的变化[12],导致临床检测会出现一定困难,医生判断难度较大。本次研究结果中观察组患者的AMH含量明显高于对照组,而观察组患者的排卵期FSH[(4.49±1.98)mIU/mL]、LH [(7.44±6.32)mIU/mL]和E2水平[(74.98±31.38)pg/mL]均显著低于对照组,差异均有统计学意义(P<0.05)。说明使用AMH、LH、FSH、E2能够对不孕不育症女性进行临床诊断,分析患者的激素水平,判断导致不孕不育的主要原因。
综上所述,不孕不育症患者的血清AMH升高,排卵期生殖激素水平较低,对AMH、LH、FSH、E2检测有助于临床诊断,并可用于预后判断。
[1]李筝,杨国斌,徐晓莉,等.男性辅助生殖技术应用的伦理学问题探讨[J].中华男科学杂志,2011,17(12):1143-1145.
[2]徐磊,蒋丽娜.妇女不孕不育症相关因素及病因分析[J].中外女性健康研究,2015,7(20):43-43.
[3]白雪,黄河欣,石博,等.女性不孕不育患者血清及宫颈黏液中相关抗体检测的实验研究[J].中国妇幼保健,2013,28(33):5530-5531.
[4]朱海燕,张海荣,沈祖楠,等.900例不孕不育患者染色体核型分析[J].中华医学遗传学杂志,2015,32(4):583-584.
[5]Casadei L,Manicuti C,Puca F,et al.Can anti-Müllerian hormone be predictive of spontaneous onset of pregnancy in women with unexplained infertility[J].Journal of Obstetrics and Gynaecology,2013, 33(8):857-861.
[6]Alborzi S,Keramati P,Younesi M,et al.The impact of laparoscopic cystectomy on ovarian reserve in patients with unilateral and bilateral endometriomas[J].Fertility and Sterility,2014,101(2):427-434.
[7]范晓玲,芦瑞萍.不孕症患者冻融胚胎移植日血清E2、P水平及P/ E2对临床妊娠率的影响[J].山东医药,2015,55(15):54-56.
[8]陈玉清,裴慧慧,常亚杰.卵巢巧克力囊肿对卵巢储备功能的影响分析[J].中山大学学报:医学科学版,2014,35(5):744-747.
[9]吴忠旺,巫翠萍.不孕不育患者抗精子抗体检测分析[J].海南医学, 2011,22(9):108-109.
[10]洪静娟.70例女性不孕症患者盆腔疾病的腹腔镜诊治体会[J].海南医学,2012,23(12):72-73.
[11]何钻玉,周冉,黄美凤,等.基础FSH与LH比值对年轻不孕患者控制性促排卵时卵巢反应性的影响[J].中华妇产科杂志,2011,46 (9):690-692.
[12]白雪,黄可欣,石博,等.女性盆腔炎患者血清中性激素水平与不孕不育的关系[J].中国妇幼保健,2013,28(29):4850-4851.
R711.6
B
1003—6350(2016)21—3565—02
2016-05-16)
张瑞雄。E-mail:ruixiongzh@163.com
10.3969/j.issn.1003-6350.2016.21.043

