经阴道分娩产后出血高危因素分析
公衍民(山东大学齐鲁医院妇产科,山东 济南 250000)
经阴道分娩产后出血高危因素分析
公衍民
(山东大学齐鲁医院妇产科,山东 济南 250000)
【摘要】目的 分析经阴道分娩产后出血的产前因素,预防产后出血的发生。方法 选择本院2013年1月~2015年10月收治的经阴道分娩发生产后出血的患者120例作为观察组,并选择同期收治的经阴道分娩,但未发生产后出血的产妇120例作为对照组。回顾性分析比较两组有关的危险因素。结果 流产次数≥2次、文化程度较低、贫血、第三产程≥15 min、软产道损伤均为高危因素。结论 孕期及早治疗中、重度贫血,积极处理第3产程、促使胎盘在胎儿娩出后15 min内娩出对于防止产后出血的发生有积极预防作用。
【关键词】阴道分娩;产后出血;高危因素
产后出血是产科分娩时严重的并发症之一,亦是产妇死亡的主要原因之一。以往认为产后出血为胎盘因素、宫缩乏力等产时因素。但研究发现其在产前就已经出现在各种潜在的高危因素中,本文通过探讨产后出血的相种危险因素,对降低减少产后出血发生率提供参考依据。详细报道如下。
1 资料与方法
1.1 一般资料
选择本院2013年1月~2015年10月收治的经阴道分娩发生产后出血的患者120例作为观察组,并选择同期收治的经阴道分娩,但未发生产后出血的产妇120例作为对照组。
1.2 研究方法
产后出血是指胎儿娩出后2 h内阴道流血≥400 mL,24 h内阴道流血≥500 mL[1]。出血量的测量方法:产后失血总量=容积法血量(用容器直接收集的全部血量)+称重法血量(生产前称取产妇用品的重量,于生后2 h、第24 h时再次称取用品重量,按比例换算成毫升数)。通过回顾性分析年龄、BMI、病史、流产情况、贫血情况、产程时间、文化程度等因素与产后出血的相关性。
1.3 统计学方法
采用SPSS14.0软件,计数资料采用x2检验,计量资料采用t检验,然后进行单因素Logistic回归分析。
2 结 果
2.1 产后两组患者的产程时间比较
观察组第3产程时间明显较对照组长,差异有统计学意义(P<0.05)。见表1。
表1 两组产程比较(±s,min)
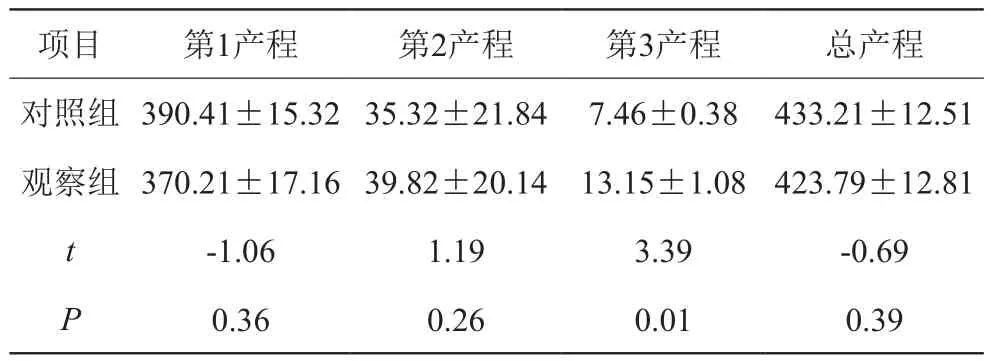
表1 两组产程比较(±s,min)
项目 第1产程 第2产程 第3产程 总产程对照组390.41±15.32 35.32±21.84 7.46±0.38 433.21±12.51观察组370.21±17.16 39.82±20.14 13.15±1.08 423.79±12.81 t -1.06 1.19 3.39 -0.69 P 0.36 0.26 0.01 0.39
2.2 高危因素与产后出血的关系
单因素分析可见流产≥2次、文化程度低、中重度贫血、第3产程≥15 min均是阴道分娩产后出血的独立高危因素。见表2。
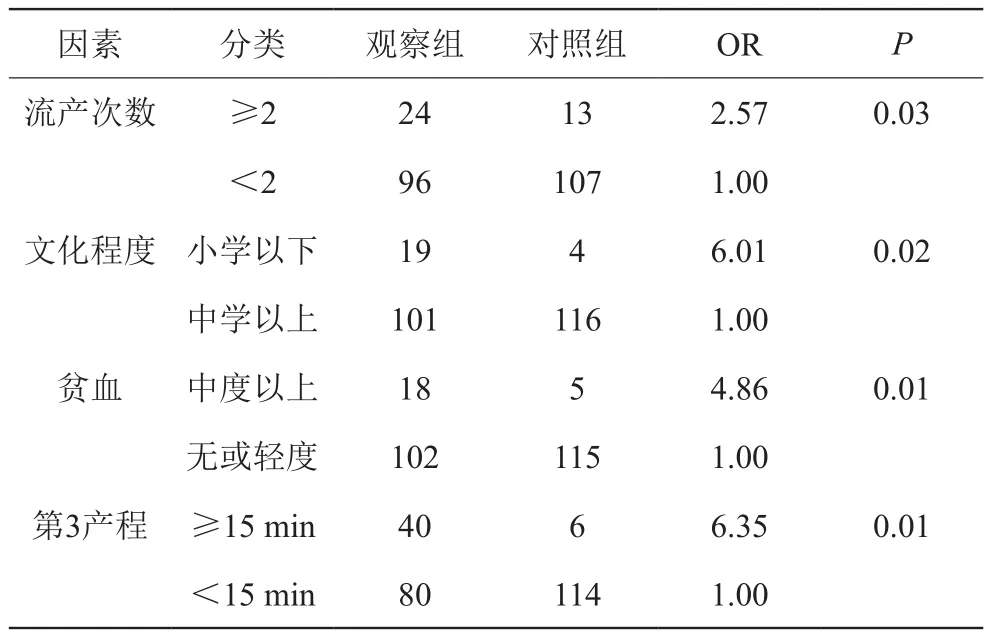
表2 各高危因素与产后出血的关系
3 讨 论
产后出血如不及时进行纠正和预防,后果很严重,其中多种因素可导致产后出血,宫缩乏力是其主要原因,因为宫缩乏力可使子宫不能有效的收缩和恢复,不能使胎盘附着处的子宫壁血窦正常关闭,以达到止血目的,所以导致了产后出血[2]。我国孕妇贫血患病率平均为35%,有研究报道血红蛋白浓度和产后出血有一定相关性[3],机体的代偿能力可使出血量在1000 mL内生命体征稳定。但过多出血会导致产妇生命体征改变,加重产妇产后贫血程度,严重影响母婴身体恢复,甚至危及生命[4]。本研究显示,中、重度贫血是产后出血的独立危险因素,贫血产妇发生产后出血的几率高于健康产妇,对失血的耐受程度弱于健康产妇,因此孕早中期及早发现贫血并予以正确的纠正,对于预防产后出血有积极作用。有研究发现[5],产后出血发生率和出血量与第3产程的时间有显著相关性,当第3产程超过10 min后,产后出血量会大大增加,故缩短第3产程时间,可明显减少宫缩乏力引起的产后出血。在本研究也提示,当第3产程超过15 min后,产后出血的发生率及出血量会明显增加,其是产后出血的独立高危因素,有学者提出在分娩时,胎儿娩出15 min后,如果胎盘仍未剥离,应立即给予有效的处理(按摩子宫、给予缩宫素、脐带有效牵引)。因此,在胎儿娩出后即积极处理第3产程,帮助胎盘娩出,可降低产
后出血的发生率、失血率以及输血的可能性。
研究表明,文化程度低是产后出血的独立高危因素,可能是由于文化程度低的孕妇不重视产前检查和孕期营养,分娩时易产生紧张、恐惧心理易导致产后出血。因此,产前应加强社区医疗机构、农村利用孕妇学校对孕女的宣教,鼓励每一个产妇,尤其文化程度低的产妇进行系统产检,对减少产后出血的发生有积极意义。
参考文献
[1] 乐 杰.妇产科学[M].7版.北京:人民卫生出版社,2007:205-208.
[2] 李 雪,肖小敏,郭婷婷.经阴道分娩产后出血高危因素分析[J].广东医学,2010,31(8):982-983.
[3] Rajan PV.Wing DA. Postpartum hemorrhage:evidence-based medical interventions for preventions and treatment. Clin Obstel Gynecol,2010,53:165-181.
[4] Rajan PV,Wing DA.Postpartum hemorrhage:Evidence-based medical interventions for prevention and treatment[J].Clin Obstet Gynecol, 2010,53(1):165-181.
[5] 曹 静,应小燕,穆春华,等.产后出血原因及高危因素分析[ J].世界最新医学信息文摘,2015,15(75)32-34.
本文编辑:徐 陌
【中图分类号】R714.461
【文献标识码】B
【文章编号】ISSN.2095-8803.2016.01.052.02

