抗菌药物致药疹住院患者35例临床分析
董海玲,李媛丽,李园园
(空军总医院,北京100142)
·临床经验·
抗菌药物致药疹住院患者35例临床分析
董海玲,李媛丽,李园园
(空军总医院,北京100142)
目的分析抗菌药物致药疹的临床表现和治疗方法。方法对我院2010年—2014年35例抗菌药致药疹住院患者资料进行回顾性分析。结果β内酰胺类药物致敏25例。非重症药疹27例,主要表现为荨麻疹型10例,麻疹型9例,多形红斑型药疹7例。给予抗组胺药或适量糖皮质激素治疗均痊愈。重症药疹8例,包括3例红皮病型药疹、3例中毒性表皮松解型药疹、2例重症多形红斑型药疹,均给予大剂量糖皮质激素,部分联合静脉注射用免疫球蛋白治疗,6例治愈,2例死亡。结论抗菌药物引起药疹临床并不少见,β内酰胺类所占比例最大,药疹临床表现多种多样,以荨麻疹型、麻疹型等非重症药疹常见,亦可出现红皮病型、中毒性表皮松解型、重症多形红斑型重症药疹,严重者导致内脏系统损伤。
抗菌药物;药疹;临床分析
药疹是主要发生在皮肤及黏膜上的药物不良反应,也是过敏反应常见的类型,严重者可累及其他系统。重症药疹患者病情危重,易出现严重并发症,病死率较高[1],必须及时治疗。本文对2010年—2014年我院抗菌药物致药疹住院患者资料进行了回顾性分析,总结常见致敏抗菌药物药疹临床表现及重症药疹治疗措施,为药疹的临床诊治提供参考。
1 资料与方法
1.1 一般资料 我院2010年—2014年共收治抗菌药物致药疹患者35例,男12例,女23例;平均年龄(43.3±16.7)岁;平均住院天数(13.2±8.9)d。既往无药物过敏史者26例,有药物过敏史者9例。此次致敏药物与既往过敏药物为同类药物患者3例。应用抗菌药物病因:上呼吸道感染21例,肺部感染、盆腔炎、泌尿系感染各3例,外伤2例,牙龈炎、阑尾炎、丹毒各1例。
1.2 致敏药物及用药情况 35例中有24例明确由一种药物引起,其余11例在药疹发生前曾联合用药,联合用药中有1种是常见引起药疹的药物,其它是以往曾用过,但未发生过敏的药物。用药途径:口服给药24例,静脉应用7例,肌肉注射1例,联合用药3例。潜伏期:药疹发生于1 d内6例,3 d内13例,7 d内10例,14 d内6例。
1.3 致敏药物及对应的药疹类型情况 35例药疹中非重症药疹27例(77.1%),重症药疹8例(22.9%)。非重症药疹以荨麻疹型10例(28.6%)、麻疹型9例(25.7%)、多形红斑型药疹7例(20.0%)常见,另有急性泛发性发疹性脓疱病型药疹1例。重症药疹包括红皮病型药疹3例(8.6%)、中毒性表皮松解型药疹(TEN)3例(8.6%)、重症多形红斑型药疹(SJS)2例(5.7%)。重症药疹8例由头孢菌素类致敏3例,喹诺酮类致敏2例,大环内酯类致敏2例,磺胺类致敏1例。见表1。
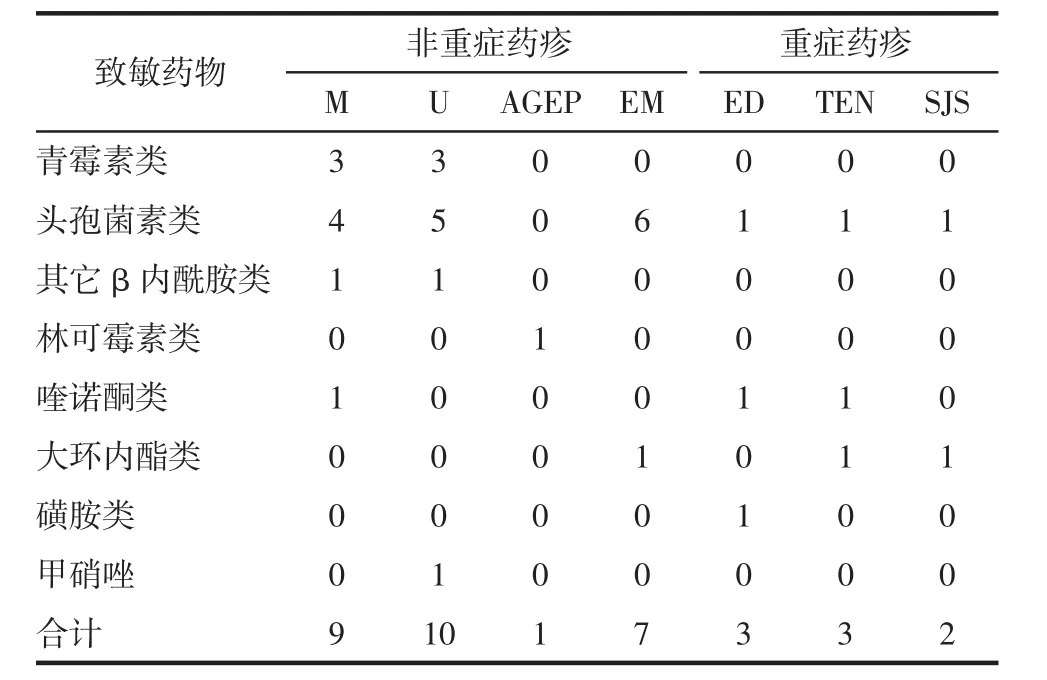
表1 致敏药物与药疹类型的关系 例
1.4 系统损害与实验室检查 因药疹出现的系统损害中最常见的为发热28例(80.0%),其次依次为血常规异常12例(34.3%)、浅表淋巴结肿大和心电图改变10例(28.6%)、肝功能异常3例(8.6%)、肾功能异常和血气分析异常2例(5.7%)、血细菌培养阳性1例(2.9%)。心电图异常改变表现主要为窦性心动过速、ST-T段改变。血细菌培养阳性为耐甲氧西林金黄色葡萄球菌感染。出现肾功能异常的2例均为急性肾损害。见表2。
2 结果
2.1 治疗方法 35例患者确诊后立即停用可疑致敏药物,多饮水或静脉输液促进药物排泄,依据皮疹轻重及有无基础疾病等病情,给予个体化治疗。
局部治疗:据皮损形态给予相应外用药物治疗,红斑、丘疹、风团等皮损外用炉甘石洗剂、糖皮质激素膏剂、润肤霜等,少许糜烂、溃疡处给予0.1%依沙吖啶溶液或3%硼酸溶液等湿敷,渗液较多者给予碘伏消毒、红外线灯照射,水疱较大者将疱液抽出。重症患者表皮剥脱面积较大处给予凡士林油纱布覆盖保护创面,加强眼、口、生殖器黏膜的护理,口腔黏膜受损者给予复方氯己定溶液或生理盐水等漱口,疼痛严重者加用稀释利多卡因溶液餐前漱口,眼部损害依据结膜炎、角膜炎等病情给予含抗生素、糖皮质激素、小牛血去蛋白提取物眼用凝胶等眼药治疗,外阴黏膜破溃者给予外用金霉素眼膏治疗。
系统治疗:非重症药疹中有5例未用糖皮质激素(Glucocorticoid,GC),给予口服或肌肉注射抗组胺药物、外用炉甘石洗剂、静滴维生素C、葡萄糖酸钙、复方甘草酸苷注射液等治疗,患者皮损均消退。8例重症药疹及22例轻中症药疹患者系统应用糖皮质激素治疗(以等量泼尼松计算≤30 mg者6例,≥60 mg者8例,30~60 mg者16例),其中4例重症药疹联合静脉注射用免疫球蛋白(IVIG)治疗。肝功能受损患者给予口服双环醇或静滴复方甘草酸苷注射液、还原型谷胱甘肽注射液等治疗,有感染者给予与致敏抗生素不同类抗生素治疗。
2.2 并发症及转归 33例患者3~58 d痊愈出院,系统应用激素药疹中发生继发性糖尿病3例,高血压4例,1例并发脓毒血症。重症药疹2例死亡。死亡患者中1例无明显基础疾病,为TEN,因继发肾功能受损、脓毒血症、感染性休克死亡;另1例有严重基础疾病,患慢性肾功能不全、高血压、心功能衰竭、呼吸衰竭,多器官功能衰竭死亡。
3 讨论
药疹是药物通过注射、口服、吸入等途径进入人体后引起的皮肤黏膜反应,药物引起的不良反应非常复杂,大致可分为:药物过量、不耐受性、特发性、副作用、继发作用及过敏反应等。临床表现多种多样、发病机制复杂。Patel等[2]进行了长期大样本调查,对1995年1月—2013年4月期间印度患者资料进行了回顾性分析,发现住院患者药疹发生率为8.259%,门诊患者药疹发生率0.872%,总的发生率为0.922%;抗菌素类药物所占比例最大(45.46%)。重症药疹病情发展快,皮损广泛,易出现全身中毒症状、内脏受累以及严重并发症,危及生命[3]。尽早明确诊断,促进致敏药物排泄,警惕并发症进展,及时治疗可改善药疹的预后[4]。抗菌药物是人类在预防、控制及治疗疾病过程中不可或缺的药物,但滥用抗菌药物而导致的药物不良反应每年造成我国约8万人死亡[5]。
35例患者中女性明显多于男性。流行病学调查显示女性更容易出现药疹[6]。药物动力学、机体组织结构、荷尔蒙、药物新陈代谢等各方面不同可能影响了性别在药物不良反应的发生[7]。
本资料显示致敏抗菌药物中β内酰胺类抗生素位居首位(约74.3%),其次为喹诺酮类、大环内酯类,另有磺胺类、林可霉素类、甲硝唑类药物。与近年国内文献[8-11]报道一致。这可能与β内酰胺类抗生素药物应用较多有关。本资料3例既往对头孢菌素类药物过敏,此次治疗感染性疾病自服头孢氨苄、头孢地尼等致敏,医务工作者应向患者交代清楚,头孢菌素类药物之间存在交叉过敏反应,需避免反复致敏。不同的抗菌素所引起的药疹有不同的特点,β内酰胺类抗生素所致药疹以荨麻疹型药疹、麻疹型药疹、多形红斑型药疹等非重症药疹多见,但亦可引起重症药疹,本资料中喹诺酮类、大环内酯类抗菌药物所致的药疹以重症药疹多见,更应引起重视。

表2 35例药疹体征辅助检查异常情况 例
Kosˇtál等[12]对4例应用GC、IVIG治疗失败的TEN患者,及时采取了血浆置换疗法,病情均迅速痊愈,认为如果起初其它治疗方法包括GC和(或)IVIG治疗失败的TEN患者,血浆置换是一种应该考虑的治疗选择。另有文献报道Wang等[13]应用血液灌流成功治愈10例(7例SJS、3例TEN)对GC、IVIG治疗抵抗的重症药疹患者,认为重症药疹应用大剂量GC、IVIG治疗失败时血液灌流是一种有用的选择。本资料中1例重症药疹患者,继发肾功能受损、脓毒血症、感染性休克,可应用血浆置换联合血液透析治疗,但因经济原因未能实施。
Baniasadi等[14]对伊朗2010年—2011年期间8 559例患者分析发现,有202例药物不良反应发生,其中由抗菌药物引起药疹所占比例最大(约为38.38%)。用药前应详细询问药物过敏史,避免滥用药。发现药物过敏后及时停药并积极进行治疗,减少药物不良反应所致医源性疾病,避免重症药疹带来的生命危险。重症药疹患者病情凶险,糖皮质激素是重症药疹的首选治疗,IVIG疗效确切,亦在广泛应用,但临床仍可见对大剂量糖皮质激素、IVIG治疗抵抗的患者,此时可给予血浆置换、血液灌流、血液透析及血液滤过等血液净化治疗。
[1] Harp JL,Kinnebrew MA,Shinkai K.Severe cutaneous adverse reactions:impact of immunology,genetics,and pharmacology[J]. Semin Cutan Med Surg,2014,33:17-27.
[2] Patel TK,Thakkar SH,Sharma D.Cutaneous adverse drug reactions in Indian population:A systematic review[J].Indian Dermatol Online J,2014,5:S76-S86.
[3] 赵辨.中国临床皮肤病学[M].南京:江苏科学技术出版社,2009: 751-760.
[4] Sasidharanpillai S,Riyaz N,Khader A,et al.Severe cutaneous adverse drug reactions:a clinicoepidemiological study[J].Indian J Dermatol,2015,60:102.
[5] 焦乾升,黄忠华,方卫利,等.2013年第四季度我院抗菌药物使用管理情况分析[J].中国药业,2015,24(2):68-69.
[6] Pistone G,Gurreri R,Alaimo R,et al.Gender differences in adverse drug reactions in dermatological patients in west Sicily:An epidemiological study[J].J Dermatolog Treat,2014,25:510-512.
[7] Nicolson TJ,Mellor HR,Roberts RR.Gender differences in drug toxicity[J].Trends Pharmacol Sci,2010,31:108-114.
[8] 虞佳,罗宝香,王小兵,等.166例住院药疹患者临床特征分析[J].中国药物警戒,2012,9(10):619-621.
[9] 赵志豪,普熊明,康晓静,等.300例住院药疹患者回顾性分析[J].中国麻风皮肤病杂,2012,28(12):857-860.
[10]张新军,王傲雪,张蕴颖,等.药疹139例临床分析[J].中国医药科学,2013,3(14):70-71.
[11]徐建东.住院药疹患者临床特征及分析[J].中国医药,2015,10(2):265-269.
[12]Kosˇtál M,Bláha M,Lánská M.Beneficial effect of plasma exchange in the treatment of toxic epidermal necrolysis:a series of four cases [J].J Clin Apher,2012,27:215-220.
[13]Wang YM,Tao YH,Feng T,et al.Beneficial therapeutic effects of hemoperfusion in thetreatmentofsevere Stevens-Johnson syndrome/toxic epidermal necrolysis:preliminary results[J].Eur Rev Med Pharmacol Sci,2014,18:3696-3701.
[14]Baniasadi S,Habibi M,Haghgoo R,et al.Increasing the number of adverse drug reactions reporting:the role of clinical pharmacy residents[J].Iran J Pharm Res,2014,13:291-297.
R758.25
B
1672-0709(2016)06-0365-03
2015-08-03)
董海玲,E-mail:donghailing@163.com

