剖宫产术后再次妊娠210例分娩结局临床分析▲
乐菁华 谈 琳 赵建兰
(江苏省南京市浦口区中心医院妇产科,南京市 211800,E-mail:yjhdoc@139.com)
临床创新
剖宫产术后再次妊娠210例分娩结局临床分析▲
乐菁华1谈 琳2赵建兰3
(江苏省南京市浦口区中心医院妇产科,南京市 211800,E-mail:yjhdoc@139.com)
目的 探讨剖宫产术后瘢痕子宫再次妊娠的分娩方式和结局。方法 回顾性分析210例剖宫产术后再次妊娠产妇的分娩方式和结局。结果 210例产妇及围产儿均无死亡。二次剖宫产分娩194例(92.4%,二次剖宫产组),其中入院后即拒绝阴道试产190例,阴道试产失败而改行剖宫产术4例;阴道试产成功16例(7.6%,阴道分娩组),试产成功率为80.0%(16/20)。二次剖宫产组下腹压痛、新生儿窒息、产褥感染率及出血量均明显高于阴道分娩组(P<0.05)。结论 剖宫产术后再次妊娠阴道试产成功率较高,安全性好;加强产前宣教、完善产前检查、控制首次剖宫产率对于降低再次剖宫产率具有重要意义。
剖宫产;瘢痕子宫;再次妊娠;分娩结局
2011年世界卫生组织报告的全球各国剖宫产率数据显示,中国的剖宫产率为46.2%,居世界第二位,剖宫产率的异常增高已引起世界关注[1]。剖宫产术后的子宫临床称为瘢痕子宫。随着我国二胎政策的实施,瘢痕子宫再次妊娠率将成明显上升趋势。瘢痕子宫再次妊娠的分娩相关问题已成为当今各大医院产科关注的焦点之一。子宫下段重复剖宫产术存在很多潜在风险,如严重粘连、周围组织损伤、术中暴露困难等,因此,有必要探讨瘢痕子宫经阴道分娩的可行性。本文分析剖宫产术后瘢痕子宫再次妊娠210例的临床资料,探讨瘢痕子宫阴道分娩的可行性。
1 资料与方法
1.1 临床资料 2013年1月至2014年1月我院收治剖宫产术后瘢痕子宫再次妊娠210例,年龄24~37(31±6)岁;孕周34~40(37±3)周;第2次妊娠208例,第3次妊娠2例;上次分娩均为剖宫产术,再次妊娠距前次剖宫产术1~13(7±6)年。所有产妇产前检查显示均无影响分娩的原发基础疾病。
1.2 阴道试产条件 根据具备阴道试产条件[2]:(1)产妇同意;(2)上次剖宫产的子宫切口为下段横切口,距今≥2年;(3)上次剖宫产指征在本次妊娠不存在;(4)本次无巨大儿、胎位异常、多胎妊娠;(5)上次剖宫产术后恢复良好,子宫下段前壁完整,无愈合缺陷;(6)先露必须入盆,具备随时手术、输血、抢救条件。
1.3 剖宫产指征[3](1)不具备阴道试产条件;(2)前次为古典式剖宫产手术是绝对禁忌;(3)前次剖宫产指征出现;(4)孕妇自身有妊娠合并症、并发症(高血压、糖尿病)和引产分娩禁忌(如前置胎盘)等;(5)宫颈条件不成熟;(6)双胎妊娠;(7)患者及家属拒绝阴道试产,要求直接行二次剖宫产术;(8)入院时有子宫下段压痛的临床症状。
1.4 分娩方法 具备阴道试产条件的20例产妇进行阴道试产分娩,其余190例产妇进行二次剖宫产术。
1.4.1 阴道试产方法:第一产程:密切观察宫缩的情况,随时评估产程进展的情况,原则上不建议进行临床干预,但需要注意产妇的精神状态,必要时可严密观察下使用硬膜外麻醉镇痛。第二产程:进行全程胎心监护,密切监测胎心变化,分娩的体位可以采用自由体位,尽量缩短第二产程;第三产程:积极预防产后出血,如有血尿或阴道出血多,需及时剖腹探查和修复。
1.4.2 二次剖宫产方法:临床一般对于无症状的瘢痕子宫建议等待孕周至39周时终止,手术部位取原下腹部手术瘢痕,术中局部注射缩宫素促进子宫复旧,术后根据子宫收缩情况,酌情增加缩宫素的使用。
1.5 观察指标 观察行二次剖宫产、经阴道试产、试产过程中改行急诊剖宫产等情况;观察产妇的临床症状、子宫下段瘢痕厚度、分娩过程出血量、术后产褥感染等。子宫下段瘢痕厚度测量方法按文献[3]:采用超声测量宫颈内口上方的子宫前壁最薄处的厚度,提示子宫下段全层厚度和肌层后附的临界值分别为2.0~3.5 mm和1.4~2.0 mm。
1.6 统计学分析 采用SPSS 12.0软件进行统计分析,计量资料以(x±s)表示,两组均数比较采用t检验,计数资料的比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 210例产妇分娩结局 210例产妇及围产儿均无死亡。二次剖宫产分娩194例(92.4%,二次剖宫产组),其中入院后即拒绝阴道试产190例,阴道试产失败而改行剖宫产术4例;阴道试产成功16例(7.6%,阴道分娩组),试产成功率为80.0%(16/20)。阴道试产失败而改行剖宫产术的4例中,出现胎心异常1例,子宫下段压痛、明显怀疑先兆子宫破裂2例(经急诊手术,无子宫破裂发生),继发性宫缩乏力改行子宫下段剖宫产术1例。
2.2 二次剖宫产组与阴道分娩组各指标比较 两组患者分娩前子宫下段瘢痕厚度比较,差异无统计学意义(P>0.05);二次剖宫产组下腹压痛、新生儿窒息、产褥感染率及出血量均明显高于阴道分娩组(P<0.05)。见表1。
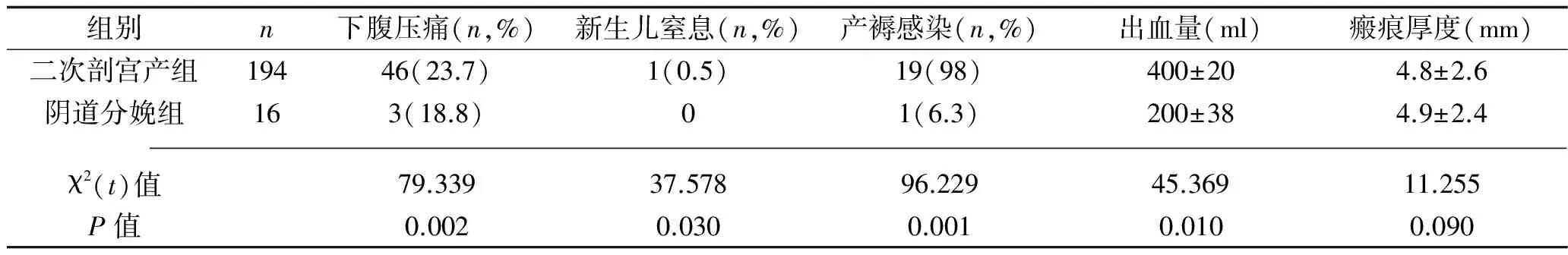
表1 二次剖宫产组与阴道分娩组各指标比较
3 讨 论
近年来,国内外关于剖宫产术后再次足月妊娠的分娩方式一直存在争议。虽然现在剖宫产技术已经非常成熟,缝线质量不断提高,术后感染的预防也已经很有效,但子宫切口的愈合仍不完全尽如人意。有学者报告,50%以上的妇女剖宫产术后子宫瘢痕处肌层变薄且失去连续性,有微小裂隙存在,即瘢痕愈合存在缺陷[4]。目前大多数学者认为瘢痕子宫再次妊娠分娩并非剖宫产绝对指征,但是仍然以剖宫产为主[5];符合试产条件下的阴道试产具有较高的安全性与可行性,但是为了确保母婴平安,需要高度关注子宫破裂问题。有关资料显示[6],瘢痕子宫阴道试产的母儿结局:瘢痕子宫阴道试产的子宫切除率为0.3‰,导致孕产妇死亡的病例罕见。新生儿低Apgar评分率为3‰~4‰,围产儿病死率<2%,总的新生儿颅内出血或新生儿死亡率为1‰~2‰。因此,具备阴道试产适应证者应给予充分阴道试产机会,试产过程中应由有临床经验的产科医师全程监护,严密观察产程。适当地利用阴道助产技术,尽量缩短产程,必要时可采用“分娩镇痛”技术以提高阴道分娩的成功率。在产程中如果出现如产程延长、胎心异常、羊水污染、恶心、呕吐、持续性下腹痛等情况,应立即改行手术终止分娩,以减少或避免子宫破裂等并发症的发生,保证母婴安全。阴道试产可避免再次手术给患者带来的危险性及并发症,如产时、产后出血、切口感染、再次妊娠造成的前置胎盘、胎盘植入以及腹腔粘连导致的副损伤等。本文结果表明,阴道试产成功的孕妇产后恢复快,住院时间短,极大地减轻了患者的痛苦和经济负担。
我国1980~1984年的剖宫产率为19.5%,1985~1988年为25.4%,1989~1992年则为35.3%,近几年某些地方甚至达到70%,当前国内大部分城市的剖宫产率在40%~60%,少数城市已超过80%[7]。近年,瘢痕子宫再次妊娠的分娩方式成为学者们探讨的热点之一。以往多数学者认为只要一次剖宫产,则再次妊娠的分娩方式必须选择剖宫产。但有学者提出了不同的观点,即在合理选择分娩方式的前提下,可以适当给予阴道分娩试产机会[8-9]。本文结果显示,试产成功率为80.0%(16/20);二次剖宫产组下腹压痛、新生儿窒息、产褥感染率及出血量均明显高于阴道分娩组(P<0.05),说明阴道试产成功组产后恢复快、出血量少、术后并发症少、新生儿窒息发生率低,有效减轻了患者的手术痛苦和经济负担,增加了新生儿的安全性。
有资料显示,再次剖宫产率居高不下的主要原因之一是孕妇及家属拒绝阴道试产[10]。在当前的医患关系较紧张的环境下,孕妇自身具有很强的再次剖宫产意愿。控制首次剖宫产率有重要意义,产前对于瘢痕子宫行阴道试产的条件筛选也显得尤为重要。有学者[11-12]报告瘢痕成熟一般在术后3~6个月完成,术后2~3年是子宫切口愈合的最佳时间。
综上所述,剖宫产术后再次妊娠阴道试产成功率较高,安全性好;加强产前宣教、完善产前检查、控制首次剖宫产率对于降低再次剖宫产率具有重要意义。
[1] 陈京亭.影响剖宫产子宫切口愈合的相关因素分析[J].安徽医药,2013,17(6):989-991.
[2] 傅才英,吴佩煜,翁霞云.妇产科手术学[M].北京:人民军医出版社,2003:320.
[3] 谢艳华.204例剖宫产术后再次妊娠分娩结局的分析[J].现代妇产科进展,2011,20(12):998-999.
[4] Nishida R,Morikawa M,Yamada T,et al.Successful pregnancy in a woman with uterine scarring by transverse fundal cesarean section[J].J Obstet Gynaecol Res,2014,40(5):1 420-1 422.
[5] Studsgaard A,Skorstengaard M,Glavind J,et al.Trial of labor compared to repeat cesarean section in women with no other risk factors than a prior cesarean delivery[J].Acta Obstet Gynecol Scand,2013,92(11):1 256-1 263.
[6] 丁 新,阿达来提·艾麦尼乐孜,金 燕,等.新疆维吾尔族产妇剖宫产术后再次妊娠的适宜分娩方式探讨[J].中华妇产科杂志,2014,49(10):736-740.
[7] Guise JM,Denman MA,Emeis C,et al.Vaginal birth after cesarean:new insights on maternal and neonatal outcomes[J].Obstet Gynecol,2010,115(6):1 267-1 278.
[8] Gilbert WM,Nesbitt TS,Danielsen B.Childbearing beyond age 40:pregnancy outcome in 24 032 cases[J].Obstet Gynecol,1999,93(1):9-14.
[9] 余昕烊,漆洪波.剖宫产术后再次妊娠阴道分娩相关问题[J].中国实用妇科与产科杂志,2010,26(8):569-573.
[10]杨慧霞.应重视瘢痕子宫妊娠及其相关问题[J].中国实用妇科与产科杂志,2010,26(8):574-575.
[11]申恒春.剖宫产术后瘢痕子宫再次妊娠93例分娩方式探讨[J].实用妇产科杂志,2013,29(3):234-236.
[12]王新荣.剖宫产后再次妊娠分娩方式的探讨[J].中国医药导报,2009,6(6):114-115.
南京医科大学科技发展基金重点项目(2014NJMUZD083)
乐菁华(1982~),女,本科,主治医师,研究方向:瘢痕子宫妊娠。
R 714.21
B
0253-4304(2016)04-0560-03
10.11675/j.issn.0253-4304.2016.04.33
2015-10-11
2016-01-24)

