老年髋部骨折围手术期疼痛控制对骶尾部压疮的影响
赵枫 吕辉照 曹杰 肖飞鹏 李传玲 张冬福
髋部骨折是老年人常见骨折类型,骨折手术后若护理失当,容易引起压疮的发生,而骶尾部压疮占所有压疮的70~80%。目前预防骶尾部压疮方法有防压疮贴的应用、定时翻身、骶尾部理疗等方法,但是患者多因不同程度的疼痛限制肢体活动和翻身,压疮的预防不容乐观。笔者研究老年髋部骨折围手术期疼痛控制对骶尾部压疮发生率和严重程度的影响。
资料与方法
一、一般资料
选择2011年10月至2014年10月解放军第一八○医院骨科收治的214例老年髋部骨折患者进行前瞻性随机对照研究。纳入标准:(1)年龄>60岁。(2)骨折类型为股骨粗隆骨折或股骨颈骨折。(3)骶尾部皮肤完整。(4)意识正常,能完全配合医疗活动。排除标准:(1)Ⅱ度及以上营养不良者。(2)合并糖尿病或其他消耗性疾病。(3)合并神经、精神疾病。(4)存在沟通障碍,无法配合医疗活动。本研究经解放军第180医院伦理委员会批准(批准文号为院20110821120),所有患者或患者家属签署知情同意书。
按随机表将患者分为治疗组(121例)和对照组(93例)。对照组采用标准治疗方法,未行规律性疼痛治疗;治疗组除标准治疗方法外,分别采用静脉泵镇痛、规律肌肉注射镇痛药、口服中枢镇痛药和非甾体类镇痛药4种方法进行疼痛控制,并根据随机表将治疗组分为静脉泵镇痛治疗组(30例)、肌肉注射镇痛药治疗组(24例)、口服中枢镇痛药治疗组(33例)和口服非甾体类镇痛药治疗组(34例)。
二、各组患者一般情况比较
所有患者均为单侧骨折,男性84例,女性130例;年龄61~90岁,平均(69.7±7.2)岁,患者受伤至接受手术时间3~7 d,平均(5.2±2.7)d。其中左髋部骨折155例,右髋部骨折59例;股骨颈骨折101例,股骨粗隆骨折113例。手术方式:全髋关节置换术33例,股骨头置换术71例,股骨颈空心钉内固定术17例,股骨粗隆钢板内固定术93例。
治疗组和对照组在年龄、性别、患侧、受伤至手术的时间、骨折类型、手术方式比较差异均无统计学意义(P>0.05)具有可比性。(表1)。
三、标准治疗方法
患者入院后即行胫骨结节骨牵引,术中均采用椎管内麻醉(连续硬膜外麻醉+蛛网膜下腔麻醉),术后均进行抗生素治疗3 d,口服利伐沙班片抗凝治疗2周。术前指导患者行下肢肌肉等长收缩功能锻炼,术后根据下肢功能锻炼方案指导患者进行康复训练。围手术期采用标准预防压疮护理标准[3],定时翻身、睡气垫床、骶尾部皮肤使用防压疮敷巾并定时按摩受压皮肤。治疗过程中根据患者需要,必要时给予口服止痛治疗。
四、疼痛控制方法
镇痛治疗组患者入院后即开始疼痛控制直至出院。
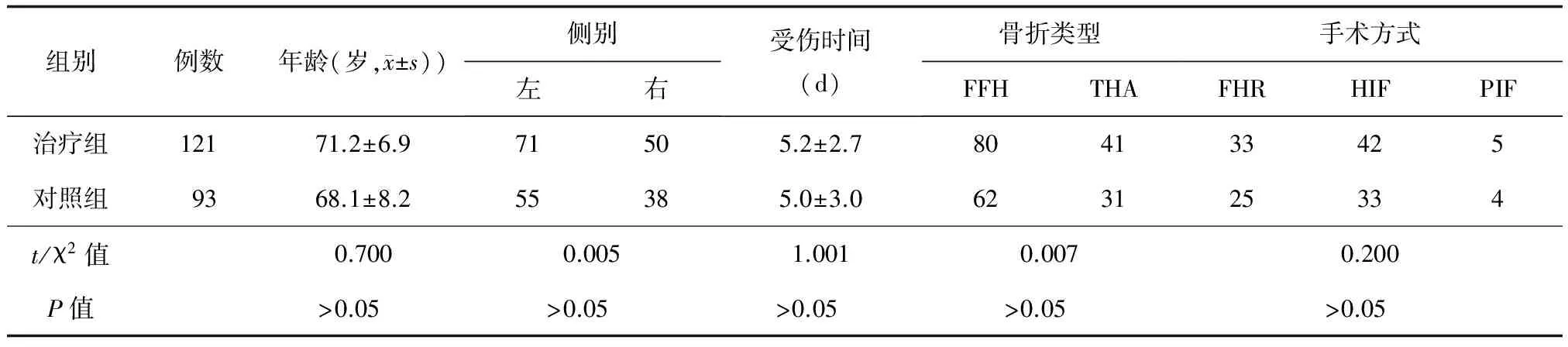
表1 对照组和疼痛控制治疗组髋部骨折患者的一般资料比较(例)
注:FNF为股骨颈骨折,FFH为股骨粗隆骨折,THA为全髋关节置换术,FHR为股骨头置换术,HFI为股骨颈空心钉内固定术,PIF为股骨粗隆钢板内固定术
1.静脉泵镇痛治疗组: 采用镇痛泵持续静脉给药,药物为地左辛注射液(1 mL∶5 mg,扬子江药业集团有限公司)、高乌甲素注射液(2 mL∶4 mg,遂成药业股份有限公司)、枸椽酸舒芬太尼注射液(2 mL∶100 μg,宜昌人福药业有限责任公司),根据患者年龄和体重制定个性化给药量(高乌甲素注射液16 mg+地左辛1 mg/kg+枸椽酸舒芬太尼注射液100 μg,加0.9%等渗盐水至100 mL,2 mL/h静脉泵入);
2.肌肉注射镇痛药治疗组:双氯芬酸钠利多卡因注射液2 mL,间隔12 h肌注给药;
3.口服中枢镇痛药治疗组:氨酚羟考酮片5 mg,间隔8 h口服给药;
4.口服非甾体类镇痛药治疗组:双氯芬酸钠缓释片 75 mg,间隔24 h给药。
五、压疮严重程度评估、危险因素评估和不良反应发生情况
术后1周对各组患者进行压疮严重程度的评估。观察患者骶尾部皮肤情况,记录各组出现压疮的病例数和不同压疮严重程度分级的病例数。根据压疮的病变程度及累及范围,将压疮分为4级[1]。Ⅰ级:皮肤受到挤压而发红,或表皮发生糜烂,有少许液体渗出;Ⅱ级:皮肤出现破溃,但尚未波及皮下组织;Ⅲ级:皮肤破溃波及皮下组织,筋膜甚至肌肉,但未累及深层骨和关节等组织;Ⅳ级:皮肤破溃进一步深入至骨和关节等组织,并伴有骨及关节的坏死或感染。
分别于入院时、术前、术后1周,采用Braden压疮评分表[2]从感知能力、潮湿程度、活动能力、移动能力、营养摄取、摩擦力和剪切力6个方面,对各治疗组和对照组患者压疮危险因素进行评估,记录各组Braden压疮评分。评估表总分为6~23分;15~18分为轻度危险,13~14分为中度危险,10~12分为高度危险,≤ 9分为极度危险。
观察并记录各疼痛控制治疗组出现不良反应的具体症状、严重程度、持续时间、转归情况及相应发生例数。
六、统计学分析
结 果
一、治疗组和对照组压疮评分比较
两组髋部骨折患者入院时和术前的Braden压疮评分差异均无统计学意义(P均>0.05);而进行疼痛控制的治疗组患者在术后1周的Braden压疮评分为(12.6±3.3)分,低于对照组的(14.8±3.4)分,差异有统计学意义(P<0.01)。见表2。而各疼痛控制治疗亚组在入院时、术前和术后1周时Braden压疮评分差异均无统计学意义(P均>0.05,表3)。
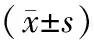
表2 对照组和疼痛控制治疗组髋部骨折患者的Braden压疮评分比较
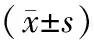
表3 各疼痛控制治疗亚组髋部骨折患者的Braden压疮评分比较
二、治疗组和对照组压疮发生率和严重程度分级比较
对照组患者总压疮发生率高于疼痛控制治疗组,差异有统计学意义(χ2=6.408,P<0.05);治疗组和对照组的压疮严重级别比较,两组比较差异有统计学意义(Z=62.000,P<0.01)。见表4。各疼痛控制亚组压疮发生率间的差异无统计学意义(P>0.05);各疼痛控制亚组压疮严重级别比较,两组比较差异无统计学意义(Z=3.333,P>0.05)。见表5。
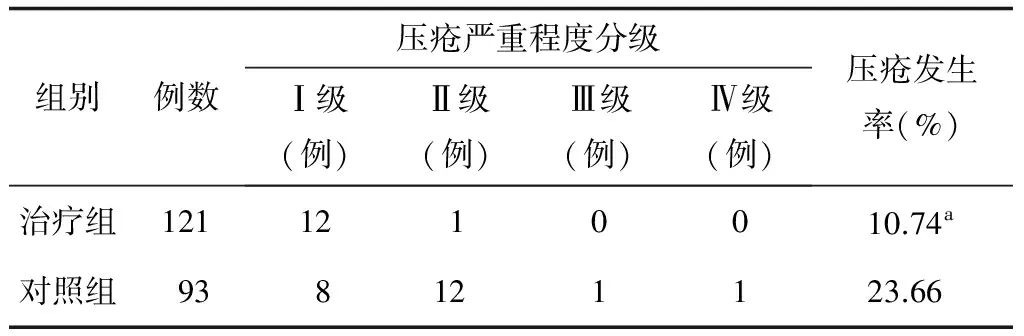
表4 对照组和疼痛控制治疗组髋部骨折患者术后1周的压疮发生情况
注:与对照组相比:aP<0.05
三、疼痛控制治疗不良反应情况分析
静脉泵镇痛组出现严重呕吐6例、嗜睡2例、躁动1例,经减少药物泵入量后症状消失;肌肉注射镇痛药组出现上腹痛2例,经制酸、保护胃粘膜治疗后症状缓解;口服中枢镇痛药组出现严重头晕呕吐2例、严重乏力1例,症状均在1~3 d内自行消失;口服非甾体类镇痛药组出现上腹痛3例,经保护胃粘膜治疗后症状消失。
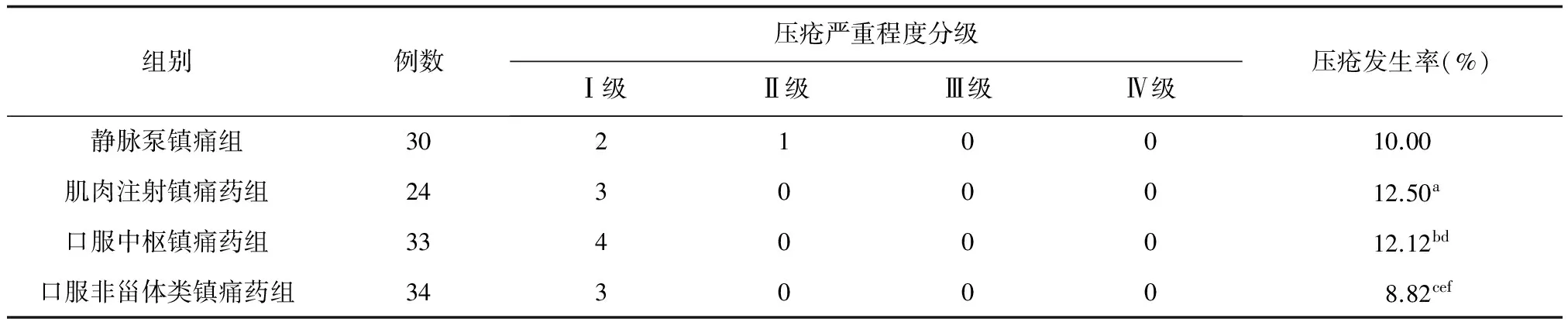
表5 各疼痛控制治疗亚组髋部骨折患者术后1周压疮发生情况(例)
注:(1)与静脉泵镇痛组比较:χ2=1.200,aP>0.05;χ2=1.556,bP>0.05;χ2=1.200,cP>0.05;(2)与肌肉注射镇痛药组比较:χ2=1.333,dP>0.05;χ2=1.600,eP>0.05;(3)与口服中枢镇痛药组比较:χ2=1.200,fP>0.05。
讨 论
压疮是老年髋部骨折患者常见的并发症之一。Vanderwee等[4]对5个欧洲国家的25家医院共5 947例髋部骨折患者进行调查,发现压疮发病率为18.1%,而骶尾部压疮发病率高达10.5%。我国住院老年患者压疮发生率高达25.0%,高于国际平均水平。由于老年患者生理机能逐渐减退,一旦发生压疮则皮肤愈合困难,若无规范化治疗和预防感染措施,将导致创面扩大加深、营养成分大量丢失,严重降低患者生活质量、增加治疗费用,甚至继发感染,危及生命。所以有效预防压疮,降低压疮发生率,仍是老年骨科研究方面的难题。
大量的压疮病因学研究表明[5],导致压疮发生的主要原因有垂直压力、剪切力、摩擦力及潮湿。针对上述4个致病因素,美国压力溃疡小组指南提出,当患者存在下列情况时,应警惕压疮的发生并及时做好预防措施[6]:(1)活动和移动:卧床不起或久坐不起的患者应该考虑到压疮的危险性。(2)皮肤条件:患者任何皮肤完整性的破坏需考虑到发生压疮发生的可能。(3)不良身体条件(营养指标,包括血红蛋白、血清白蛋白水平和体重),存在影响灌注和氧合的疾病(如糖尿病、心血管疾病、低血压、低氧血症),大小便失禁、皮肤浸渍,高龄,剪切力和摩擦力增加。具体应用到临床的措施:(1)重视体位变换,每1~2 h翻身1次。(2)平卧时床头抬高不应超过30°,以减少骶尾部的剪切力。(3)应用气垫床等动态和静态减压设施。(4)使用皮肤保护液或敷粘。(5)加强营养,合理膳食等。但国内外尚无有关疼痛对压疮发生率的影响和疼痛与压疮严重程度相关性分析的文献报道。本研究针对这一问题,首次提出疼痛可增加压疮发生并加重其严重程度,合适的疼痛控制可显著降低压疮的发生率并减轻病变程度。
研究表明[7],创伤性疼痛包括炎性疼痛和神经性疼痛,两者都是通过中枢和外周敏感化对疼痛刺激反应进行调节,从而影响全身各器官功能。外周敏感化主要通过以下几方面起作用[8]:(1)组织损伤引起的炎症介质(包括缓激肽、组胺、前列腺素、白三烯等)作用于痛觉感受器,产生痛觉过敏。(2)创伤局部神经损伤后自发的异位放电。(3)受损初级神经末梢出芽,神经损伤后交感神经兴奋,易化传入神经元,引起或加重疼痛。(4)第二信使和K+、Na+、Cl-、Ca2 +等相关离子通道改变,引起病理性疼痛。中枢敏感化包括以下几方面[5]:(1)外周神经冲动传入脊髓,使后角神经元的 N-甲基-D-天门冬氨酸受体活化,Ca2 +内流,脊髓后角神经元兴奋性增高。(2)后角传入通路抑制性中间神经元的抑制作用减低。(3)后角的调控中枢下行性抑制作用的减弱和下行性兴奋作用的增强。(4)炎症和免疫系统参与,胶质细胞激活,丝裂原活化蛋白激酶和P2X4受体过度表达。超前镇痛的理论基础就是干预外周和中枢敏感化[9]。这些体液因素和神经因素改变可引起组织器官血液循环减少,皮肤血循环减少尤其明显,降低了皮肤对急性和慢性损伤因素的耐受能力。
本研究采用静脉泵镇痛、肌肉注射镇痛药、口服中枢镇痛药和非甾体类镇痛药对老年髋部骨折患者进行疼痛控制,发现在术后1周时骶尾部Braden压疮评分、压疮发生率和压疮严重程度3个方面,均优于对照组患者。研究结果提示,疼痛控制可能是预防和治疗压疮的另一重要方法。分析可能与以下几个原因有关:(1)超前镇痛提高患者的疼痛阈值,减少机体对疼痛信号的体液性和神经性反应,改善皮肤的血液循环,提高皮肤对垂直压力、剪切力、摩擦力等压疮致病因素的耐受性,并且增加皮肤自身修复能力。(2)疼痛得到控制后可减少卧床患者对翻身和肢体活动等动作的抵触,积极配合护理人员施行预防压疮的措施,从而减少骶尾部皮肤受压和局部潮湿,减少压疮的发生。(3)疼痛控制增加患者住院舒适性,增加进食和肢体活动,改善机体营养状态。
在镇痛方法方面,笔者采用4种不同疼痛控制方法对患者Braden压疮评分、压疮发生率和压疮病变程度的影响进行统计和分析,发现各组间差异无统计学意义。但通过长期静脉和口服中枢镇痛药导致的呕吐和神经系统不良反应较明显,肌肉注射和口服非甾体类镇痛药则对胃肠道造成相应不良反应;但胃肠不良反应可通过制酸和保护胃粘膜等治疗缓解和消除症状,使用方便,耐受性好。临床上可根据患者年龄、身体状况,选择合适、简便的给药途径和镇痛药物,在预防压疮的同时尽量减轻药物不良反应对患者造成的影响。
综上所述,疼痛机制可能是导致和加重皮肤压疮的重要原因之一,合理的疼痛控制治疗可降低老年髋部骨折围术期的压疮发生率。在镇痛方法的选择上,肌注和口服非甾体类镇痛药使用方便、耐受性好、效果确切,但应注意预防胃肠道反应。但对疼痛与压疮的相关性及其机制尚需进一步深入研究。
1 侯春林,钟贵彬,范肇鹏.脊髓损伤患者的康复治疗策略[J].中国康复理论与实践,2007,13(3):225-226.
2 Benbow M.Guidelines for the prevention and treatment of pressure ulcers[J].Nursing Standard,2006, 20(52):42-44.
3 成磊,胡燕.压疮的预防[J].中华护理杂志, 2009,44(5):475-77.
4 Vanderwee K, Clark M,Dealey C,et al.Pressure ulcer prevalence in Europe:a pilot study[J].J Eval Clin Pract,2007,13(2):227-235.
5 胡强,杨雅,曾洁,等.基于创面信息数据库的慢性创面患者特征分析[J].中华创伤杂志,2014,30(4):298-301.
6 National Pressure Ulcer Advisory Panel and European Pressure Ulcer Advisory Panel.Prevention and Treatment of Pressure Ulcers Clinical Practice Guideline[M].Washington DC:National Pressure Ulcer Advisory Panel,2009.
7 陈贤梓.疼痛控制与晚期癌症患者压疮的防护[J].中国组织工程研究,2002,6(2):275-278.
8 秦晓辉,张宏.病理性疼痛中枢敏感化细胞内的信号转导[J].中国组织工程研究,2010,9(17):145-147.
9 Mainiche S,Kehlet H,Dahl JB.A qualitative and quantitative systematic review of preemptive analgesia for postoperative pain relief:the role of timing of analgesia[J].Anesthesiology,2002,96(3):725-741.

